EL ORIGEN DE LA ENFERMEDAD DE ALZHEIMER
Una de las suposiciones más peligrosas e incorrectas que suele hacerse respecto al alzhéimer es que es una consecuencia natural del envejecimiento y que, por lo tanto, cuanto más tiempo vivamos, más probabilidades tendremos de desarrollarlo.
Eso es sencillamente falso. Muchas personas llegan a la vejez sin una pérdida significativa de sus facultades mentales.8 En realidad, solo una pequeña proporción de ancianos padecen demencia senil y alzhéimer.
En algunos países, como la India y China, esta proporción es menos de la mitad que en Gran Bretaña. Cuando los habitantes de un país desarrollan una enfermedad en un porcentaje muy superior a las personas de la misma franja de edad de otro país, está claro que la diferencia tiene algo que ver con la alimentación, el estilo de vida u otros factores ambientales… O bien la diferencia genética. Como veremos más adelante, podemos descartar las diferencias genéticas como principal factor, especialmente porque los emigrantes chinos e indios que se instalan en Gran Bretaña pronto presentan el mismo riesgo de desarrollar demencia. Por consiguiente, si detectamos y modificamos los factores asociados a la alimentación y al estilo de vida, el alzhéimer será casi con toda seguridad prevenible.
Como he dicho antes, los fallos de memoria y concentración no implican un diagnóstico de demencia o de alzhéimer, pero sí una mayor probabilidad de desarrollar este tipo de trastornos. Cada año, alrededor de un millón de personas en Europa desarrolla deterioro cognitivo asociado a la edad. Dentro de unos años, más del 50% (y posiblemente hasta el 80%) de esas personas presentará demencia.9 Actualmente se estima que hay unos 24 millones de personas con demencia en todo el mundo.
En líneas generales, del 50 al 70% de las personas que presentan demencia acabarán desarrollando alzhéimer, mientras que el 20% serán diagnosticadas de demencia vascular asociada a una constricción del riego sanguíneo en el cerebro a causa de una obstrucción arterial. Hay otras formas de demencia, como la demencia con cuerpos de Lewy, la demencia frontotemporal (incluyendo la enfermedad de Pick, un trastorno de base principalmente genética) y la demencia causada por accidente cerebrovascular, derrame cerebral o tumor cerebral. Pero dado que el alzhéimer es el trastorno más extendido, analicémoslo con más detalle.
LA ANATOMÍA DE LA ENFERMEDAD DE ALZHEIMER
La demencia —incluyendo el alzhéimer— es un trastorno de evolución gradual. En las primeras fases, los pacientes presentan síntomas crecientes de falta de atención, desánimo e incapacidad para aprender cosas nuevas. Su capacidad de raciocinio, y sus facultades para desenvolverse intelectual y socialmente empiezan a fallar. Es posible que en más de una ocasión olviden desenchufar la plancha o no puedan recordar qué medicinas han tomado por la mañana. Empiezan a mostrar alteraciones leves de personalidad, como falta de espontaneidad o sensación de apatía, y una tendencia a rechazar las interacciones sociales.
Posteriormente, se producirá una pérdida de lógica y memoria, desorientación y mala coordinación. El lenguaje se deteriora y puede aparecer la paranoia. En este estadio hay muchas posibilidades de que el diagnóstico sea alzhéimer probable. ¿Por qué «probable»? Porque el alzhéimer se diagnostica correctamente no solo por los síntomas, sino también por la constatación de un tipo específico de degeneración en una región concreta del cerebro, y eso es difícil de detectar sin la ayuda de costosos escáneres.
El neuropatólogo alemán Alois Alzheimer descubrió esta característica degeneración en el cerebro ya en 1906. Utilizando una técnica conocida como «tintura de plata», examinó las células cerebrales de una mujer que había fallecido prematuramente a los cincuenta y cinco años con signos de demencia, y descubrió una maraña de proteínas y grupos de terminaciones nerviosas deterioradas, conocidas como ovillos o filamentos neurofibrilares. Esta alteración se asocia a la muerte gradual de las neuronas, así como a una comunicación deficiente entre las mismas. En ocasiones también se produce una acumulación de proteína beta-amiloide en forma de placas que no debería estar allí.
Desde entonces, la investigación sobre el alzhéimer ha seguido a buen ritmo. En gran parte gracias al trabajo pionero del profesor David Smith y sus colegas del Departamento de Farmacología de la Universidad de Oxford, hoy sabemos que es un proceso patológico específico —no solo una disminución fortuita y gradual de las células cerebrales— y que se origina en una región del cerebro determinada. Su proyecto para investigar la memoria y el envejecimiento, que lleva el nombre de OPTIMA (Oxford Project to Investigate Memory and Ageing), está en marcha desde 1988 y ha demostrado, entre otras cosas, que los daños que desembocan en la enfermedad de Alzheimer se inician en una parte central del cerebro llamada lóbulo temporal medial.10-13
Identificación de la región afectada
El lóbulo temporal medial, que contiene las estructuras conocidas como hipocampo y circunvolución del parahipocampo, es esencial para las funciones relacionadas con la memoria y el estado de ánimo. Aunque solo representa el 2% de todo el cerebro, es vital para procesar lo que percibimos, sentimos o pensamos.

Figura 3. Anatomía del cerebro.
Precisamente porque está en el centro de la cabeza, es una zona difícil de escanear y requiere equipos caros y técnicos con experiencia. Mediante TC, IRM y SPECT (ver las páginas 28-30), el equipo del profesor Smith, entre otros, ha demostrado que se produce un deterioro progresivo en esta región. También es donde hay más ovillos neurofibrilares y placas de beta-amiloide, signos distintivos del alzhéimer, que indican daños y anomalías en la red neuronal y sus conexiones.
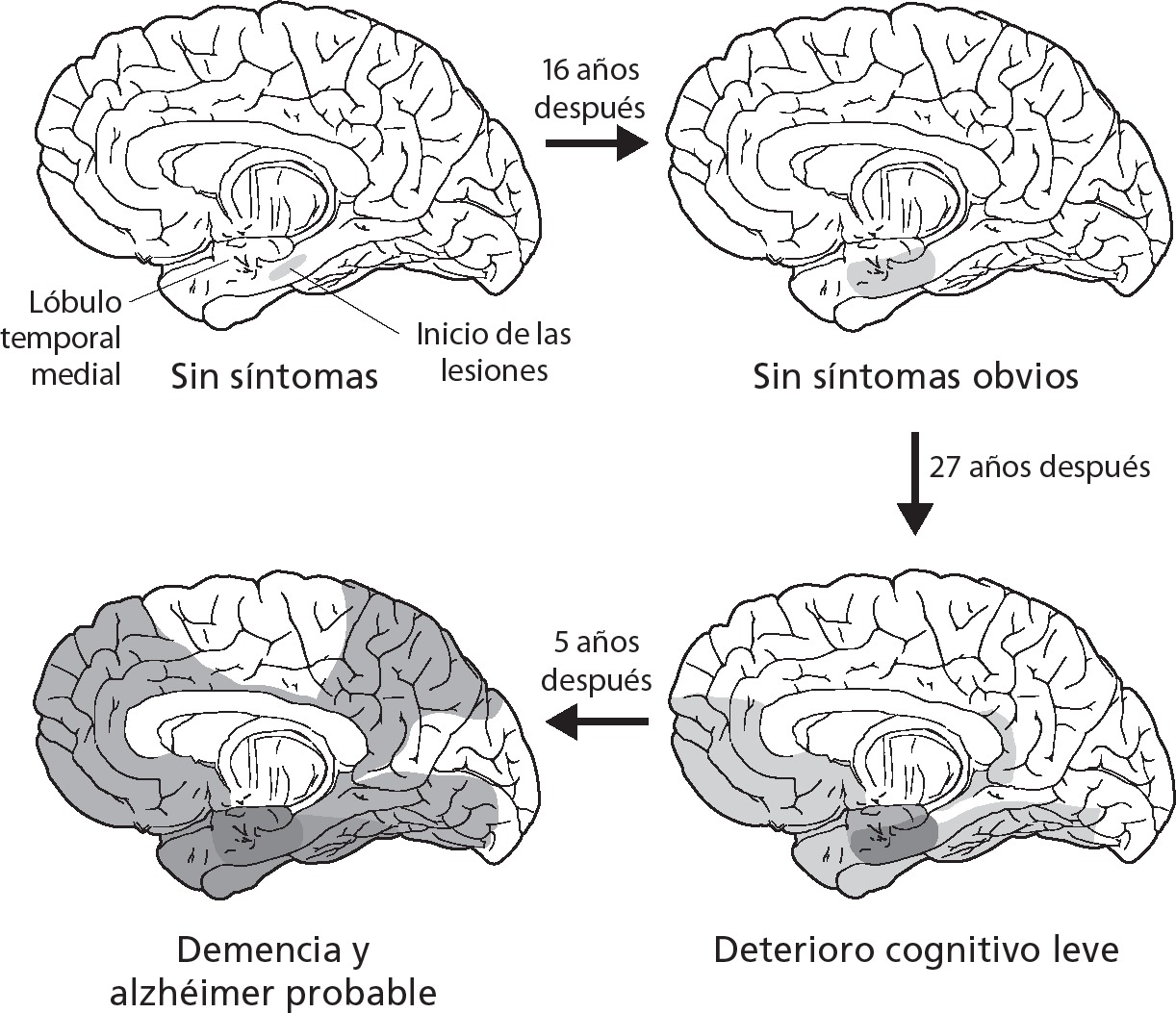
Figura 4. Progresión de daños observados en la enfermedad de Alzheimer. En la figura superior izquierda se observa la primera evidencia de lesión en el lóbulo temporal medial, que es mucho más visible en la segunda exploración. En la tercera imagen, las regiones cerebrales que conectan con el lóbulo temporal medial están cada vez más dañadas y se diagnostica deterioro cognitivo. En el cuarto escáner se observan lesiones importantes en el lóbulo temporal medial y en zonas asociadas del cerebro, con un diagnóstico de demencia. (Extraído de Smith A. D.: «Imaging the progression of Alzheimer pathology through the brain». Pro Natl Acad Sci, vol. 99(7), 2002, pp. 4135-37.)
Dado que la información se transmite desde y hacia el lóbulo temporal medial a partir de otras partes del cerebro, cuando esta zona se deteriora, se envían menos señales a otras regiones cerebrales. Estas, por su parte, empiezan a corromperse y a estar cada vez más desconectadas y con menor presencia de riego sanguíneo. La figura de la página anterior muestra el escenario más probable. Se estima que el inicio de las lesiones tiene lugar cuarenta años antes de que la persona sea diagnosticada de demencia. Por eso el mensaje de este libro es que empiece su plan de prevención lo más joven posible.
Hasta ahora me he referido a la progresión de las lesiones observadas en la enfermedad de Alzheimer, que se inician en el lóbulo temporal medial y se propagan a otras regiones del cerebro, que en realidad están plagadas de signos visibles, como la atrofia muscular por falta de uso. También he mencionado otros indicadores de alzhéimer, como los ovillos neurofibrilares, la falta de riego sanguíneo en el cerebro, la presencia de placas de beta-amiloide y, en el capítulo anterior, los altos niveles de homocisteína en la sangre.
Saber exactamente cuál de estos factores «causa» el alzhéimer, o estimula el proceso, es objeto de un gran número de debates e investigaciones en curso. Habrá que esperar algunos años para obtener respuesta.
Claves para frenar la epidemia
En el otro extremo del espectro, los científicos han estado buscando nuevos caminos para prevenir la enfermedad, y cada vez se realizan más estudios que revelan cuáles son los factores específicos asociados a la dieta y al estilo de vida capaces de aumentar o disminuir significativamente el riesgo. Así, una ingesta elevada de grasas omega-3 y vitaminas del grupo B parece estar relacionada con la reducción del riesgo, mientras que el consumo de una gran cantidad de azúcar y alcohol lo aumentaría.
En algún punto intermedio, los científicos están empezando a descubrir que los cambios en la nutrición pueden provocar cambios en el cerebro. Un ejemplo es el descubrimiento de una enzima que regula tanto la insulina —hormona clave para mantener equilibrado el nivel de azúcar— como el beta-amiloide. En un estudio publicado en Proceedings of the National Academy of Science, ratones modificados para carecer de insulinasa, una enzima que inactiva la insulina, presentaron unos niveles de beta-amiloide 1,5 veces más elevados que los ratones normales.14
Investigadores de la Facultad de Medicina de la Universidad de Washington, en Seattle (Estados Unidos), también han hallado una relación significativa entre el desarrollo de alzhéimer y las alteraciones en el metabolismo de la insulina y la glucosa, lo que explicaría por qué los diabéticos tienen un mayor riesgo de desarrollar la enfermedad.15 (En los capítulos 13 y 14 explicaré por qué el azúcar y el estrés son los peores enemigos del cerebro.)
Sin embargo, el descubrimiento más interesante es el papel que desempeñan las vitaminas del grupo B y cómo su déficit puede suponer un incremento de los niveles de homocisteína en la sangre. Puesto que el beta-amiloide y los ovillos neurofibrilares solo se detectan cuando ya es demasiado tarde, el descubrimiento de que una simple sustancia química en la sangre, fácilmente mesurable con un análisis casero, podría ser el mejor indicador de la enfermedad es una grata noticia… y, en mi opinión, debería revolucionar el diagnóstico precoz y el tratamiento preventivo de las personas más propensas a desarrollar alzhéimer.
En el capítulo 7 se analizarán los resultados de dos recientes ensayos que documentan que los suplementos de altas dosis de vitaminas específicas del grupo B, diseñadas para reducir los niveles de homocisteína, pueden frenar el deterioro de la memoria asociado a la edad y retrasar la aparición del alzhéimer en las primeras fases, aunque lamentablemente no cuando la enfermedad ya ha alcanzado un estadio medianamente grave.
Hacia un final feliz
En las últimas fases de la enfermedad de Alzheimer, el paciente pierde completamente el contacto con su entorno, así como la capacidad para relacionarse con los demás. Entre otras complicaciones, aparecen llagas, rotura de huesos, mayor susceptibilidad a las infecciones e incontinencia. No es agradable. Por término medio, el intervalo entre el diagnóstico y el fallecimiento es de cinco a ocho años, pero puede ir de menos de dos años a más de veinte.
Huelga decir que se trata de una enfermedad traumática tanto para los pacientes como para sus amigos y familiares, por lo que la ignorancia generalizada sobre la posibilidad de prevenirla es poco menos que una tragedia.
Lo más seguro es que la mayoría de personas a las que se les diagnostica un alzhéimer probable empiecen a mostrar los primeros indicios de deterioro unos diez años antes, y los primeros signos de alteración cerebral, veinte años antes. Por lo tanto, es vital actuar cuanto antes. La clave para la prevención es comprender los factores que contribuyen a la aparición de la enfermedad y actuar al respecto lo más pronto posible. Hasta el momento, puesto que la idea de padecer alzhéimer resulta aterradora, la mayoría de los pacientes evitan incluso ir al médico, y generalmente son diagnosticados en una fase demasiado avanzada, muchas veces gracias a las explicaciones de un familiar cercano que informa de que sus actos se están volviendo incontrolables. Espero que este libro, y las fundadas esperanzas que aporta, anime a muchas personas a buscar ayuda para la pérdida de memoria asociada a la edad poniendo en práctica las sencillas medidas de prevención resumidas en la segunda parte.