capítulo dos
Los restantes meses del embarazo
Ya han transcurrido las primeras semanas del embarazo, pero quedan todavía por delante varios meses en los que tu cuerpo y tu mente van a sufrir grandes modificaciones. Vamos a analizar dichos cambios y la forma de acoplarse a ellos.
Algunas embarazadas pueden tener varias, incluso muchas, molestias durante su gestación; otras, en cambio, definen esos meses como la época de su vida en la que mejor se encuentran.
Cambios físicos del embarazo
Es obvio que el embarazo produce cambios en el organismo de la mujer. Algunas de estas alteraciones físicas, aunque son completamente normales, pueden originar molestias que se pueden prevenir o, si ya han aparecido los síntomas, mejorar o solucionar. Por ello, en mi centro comienzo, desde la semana 12 de gestación, a dar la información necesaria que cada mujer requiere para que su embarazo afecte lo menos posible al desarrollo de su vida habitual. A continuación, vamos a analizar estos cambios y dar los consejos más básicos para su prevención o mejoría.
El aparato locomotor: modificaciones de la estática de la columna vertebral
1. Lumbalgia
— Llamamos lumbalgia al dolor que aparece en la parte baja y central de la espalda que se irradia o no lateralmente. Este dolor aumenta si andas o estás de pie, y puede resultar simplemente molesto o impedirte en ocasiones desarrollar tu actividad diaria. La lumbalgia es una de las molestias más frecuentes en el embarazo: el 80 por ciento de las gestantes refieren este dolor en algún momento de la gestación.
— Los motivos que pueden dar lugar a una lumbalgia en el embarazo aparecen en todas las gestantes; por ello es tan frecuente padecerla. ¿Cuáles son estas causas?
* Aumento del tamaño del útero: cuando el útero aumenta de tamaño, tu centro de gravedad empieza a alterarse paulatinamente y, para no «caerte» hacia delante:
— Separas las piernas y abres los pies, para aumentar así la base de sustentación.
— Poco a poco vas modificando la posición de tu columna vertebral, arqueando la columna lumbar hacia delante (lo que da lugar a una hiperlordosis lumbar), y para compensar esa posición tan forzada desplazas los hombros y la cabeza hacia atrás (cifosis dorsal).
Esto origina una mala alineación de todas las vértebras de la columna, afectando a sus articulaciones, especialmente las de las últimas vértebras lumbares entre sí y la de la 5.ª lumbar con el sacro.
* Mayor laxitud de los ligamentos y articulaciones de la columna: esto se debe a la liberación, en el embarazo, de una sustancia llamada relaxina. También favorece que la posición de tu columna vertebral sea incorrecta.
— Basta con ver la figura 2 para imaginar el dolor de espalda que se puede llegar a producir con esta posición tan forzada de las articulaciones vertebrales.
— Por cierto, en este apartado estamos hablando de dolor de espalda, nunca de dolor de riñones. A los pobres riñones se les culpa de un montón de cosas de las que no son ni remotamente responsables. De hecho, ni siquiera están en la zona a la que nos estamos refiriendo, sino más arriba y situados en los laterales.
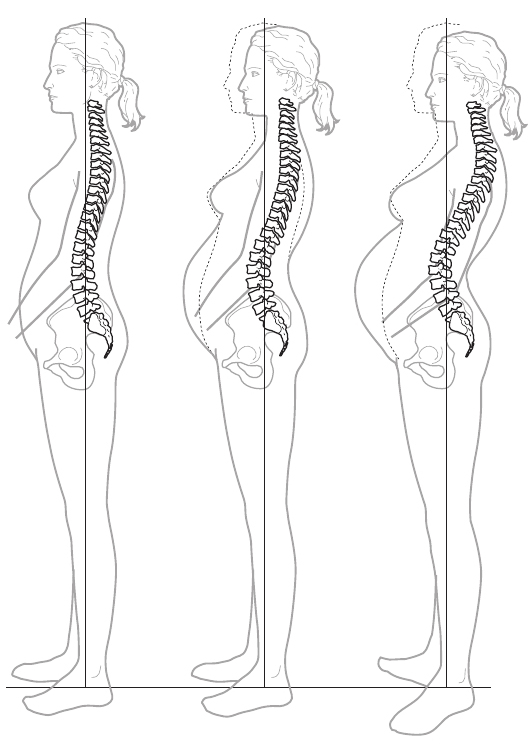
Fig. 2. Modificación de la estática de la columna vertebral a lo largo del embarazo.
2. Ciática
— Decimos que se padece ciática cuando duele un punto en la parte superior del glúteo que puede o no irradiarse por la parte posterior del muslo, la pierna e incluso llegar al pie. Se da en aproximadamente el 35 por ciento de las embarazadas, aunque, por fortuna, no de modo continuo.
— Las causas son, en parte, comunes con las de la lumbalgia:
* Si observamos el hueso sacro de frente (figura 3), vemos que tiene unos agujeritos y que de dos de ellos salen los dos nervios ciáticos. Es lógico que, al adquirir el sacro una posición forzada, el ciático esté tenso.
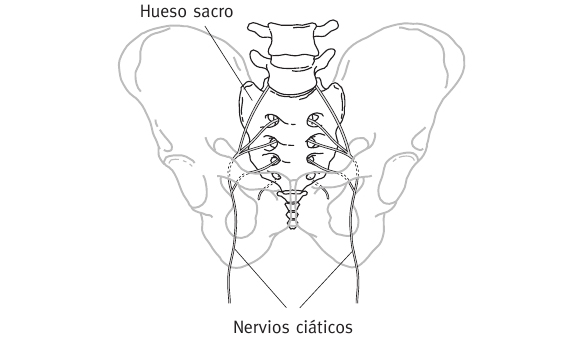
Fig. 3.
* Por otra parte, el útero, que en una mujer no embarazada es muy pequeño y discreto, va creciendo cada vez más, presionando el nervio ciático a su salida del sacro.
— Realmente, ¡poco se queja el «sufrido» nervio ciático a lo largo del embarazo!
3. Lumbociática
— Tanto en el origen de la ciática como en el de la lumbalgia interviene la curva excesiva de las últimas vértebras lumbares y la posición forzada del sacro. Por ello es posible que ambos procesos aparezcan simultáneamente, dando lugar a lo que se conoce como lumbociática.
• Prevención
Las medidas para la prevención de la lumbalgia y la ciática son realmente efectivas en el embarazo. Si sigues los consejos que vamos a comentar a continuación, puedes conseguir de verdad que estos síntomas no aparezcan o que su aparición sea más espaciada.
— Corrección de la postura en la vida diaria
Una de las formas más eficaces que tienes para tratar de evitar estas molestias es adaptar las posturas de tu actividad cotidiana a tu nuevo estado. Si llegas a integrar estas modificaciones, darás un paso importante para no padecer dichos problemas.
* Estar de pie: no debes estar mucho tiempo de pie, quieta, sin un punto de apoyo, porque tenderás a arquearte hacia atrás. Puedes apoyarte en una mesa, una silla, etc., flexionando una pierna y curvando la espalda hacia delante.
Si el punto de apoyo es una pared, el contacto con ella debe ser con la parte inferior de la espalda, nunca con la superior, porque así aumentarías la ya definida hiperlordosis lumbar. Y si no hay apoyo posible, intenta moverte constantemente, aunque sólo sea unos pasos, o cambiar el peso de una pierna a otra.
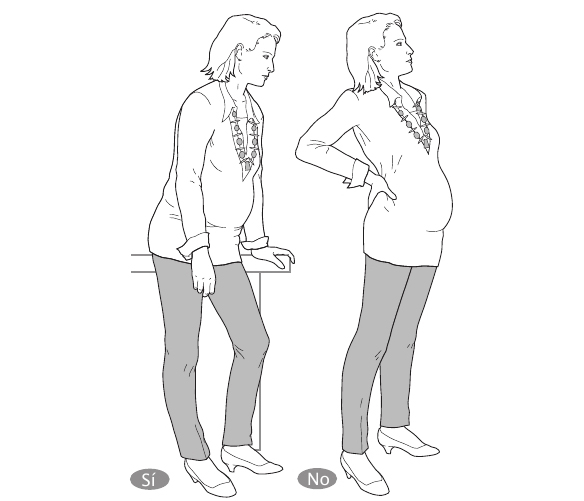
Fig. 4.
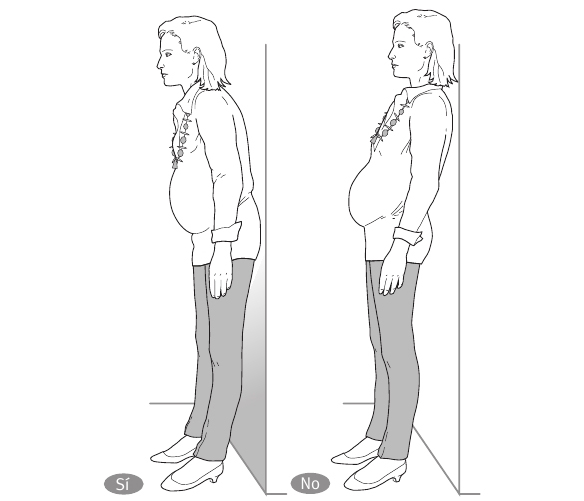
Fig. 5.
* Andar: una de las reglas de oro que toda embarazada puede y debe seguir para prevenir las molestias de espalda, además de otras muchas ventajas, es la siguiente:
Al andar, pasear o estar de pie, siempre debes tener:
¡TRIPA DENTRO! Y ¡GLÚTEOS DUROS!
Esto produce una basculación posterior de la pelvis que:
— Corregirá el arco excesivo de tu espalda.
— Hará trabajar el músculo transverso del abdomen, que es el que empuja al niño en el paritorio. Este músculo, tan importante para poder ayudar a tu hijo en el momento del expulsivo, sólo se ejercita cuando se tose, vomita, estornuda o se mete la tripa. Aprovecha, pues, y «entrénalo» a lo largo del día, manteniendo la tripa dentro todo el tiempo que puedas.
Quiero puntualizar dos detalles importantes referentes a este consejo:
— Meter la tripa NO es malo para el niño. La idea de que aplastas o presionas excesivamente al bebé es falsa. No olvides que está rodeado de líquido amniótico que le protege perfectamente.
— Meter la tripa NO debe confundirse con otro tipo de ejercicios abdominales que, en su gran mayoría, están claramente contraindicados a lo largo del embarazo.
Por otro lado, la altura de los tacones que uses en el embarazo debe variar dependiendo de la situación: si vas a utilizarlos poco tiempo (por ejemplo, para salir a cenar), puedes emplear la altura que desees, pero si vas a andar bastante o pasear, la altura idónea es de 3-4 cm. Unos tacones más altos pueden provocar que tengas que corregir, aún más, tu centro de gravedad, acentuando tu hiperlordosis lumbar y favoreciendo el dolor en la parte inferior de la espalda.
Tampoco es bueno andar mucho tiempo con tacón plano. El arco plantar suele disminuir en el embarazo por la mayor relajación de las articulaciones del pie, producida por la ya nombrada relaxina. Este aplanamiento puede provocar dolor en la planta del pie, dificultar la circulación de retorno, etc.
Sin embargo, andar descalza o con calcetines en casa es un ejercicio magnífico para trabajar los músculos de la planta del pie, mejorando la circulación tanto venosa (prevención de varices) como linfática.
En cuanto a la faja, salvo indicaciones médicas muy concretas NO recomiendo su uso, ni tampoco el de cinturones para sostener la tripa. ¡Recuerda!: es mejor la tripa dentro y los glúteos duros. De esta forma sí que corregirás la postura de tu espalda, mientras que si sujetas el abdomen con una faja no vas a «entrenar» el transverso del abdomen, como dijimos, y el día del parto no estará suficientemente preparado para empujar a tu hijo.
Por último, aclarar que el «peso» que refieren algunas embarazadas en la parte inferior del abdomen no se debe en absoluto al peso real del útero y su contenido, por lo que no desaparece sosteniendo la tripa. Más adelante veremos detalladamente por qué se produce esta sensación.
* Estar sentada: siempre debes procurar sentarte en una silla en la que puedas estar recta, llevando los glúteos hasta el final del asiento. Si utilizas un sofá profundo, coloca almohadas o cojines en el fondo, de modo que puedas apoyar la espalda erguida.
Intenta, pues, evitar las sillas sin respaldo y, si trabajas muchas horas sentada, procura hacerlo en un asiento que te permita una buena sujeción lumbar (cintura y cadera apoyadas). Un truco que puede ayudarte es poner algo (libros, cojines, etc.) debajo de los pies para que tus rodillas estén más altas y tu espalda más recta.
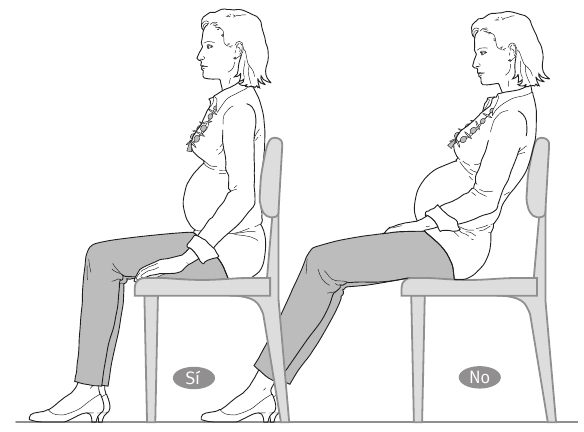
Fig. 6.
* Estar tumbada: no deberías estar boca arriba con las piernas extendidas, porque ello aumenta el arco lumbar y podrías sentir dolor de espalda al levantarte. Si quieres estar tumbada boca arriba, leyendo o tomando el sol, flexiona las rodillas; así, la parte inferior de la espalda reposa en la cama o el suelo.
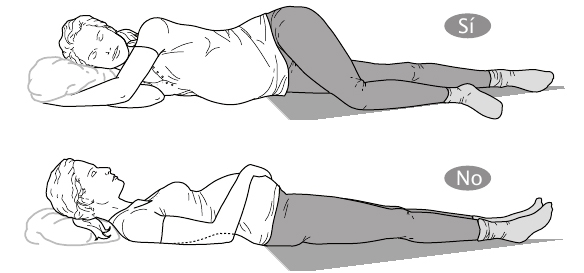
Fig. 7.
Entonces, te preguntarás: «¿Cómo duermo?». La mejor posición para quedarte dormida es la siguiente: de perfil, con la pierna de arriba flexionada sobre el colchón o un almohadón; pero resulta inevitable que, una vez cogido el sueño, tiendas a adoptar la posición que habitualmente utilizabas antes del embarazo. Si, por ejemplo, estás acostumbrada a dormir boca abajo, puedes seguir haciéndolo hasta que el volumen del abdomen te impida esa posición; al final del embarazo sería casi un milagro de equilibrio. En cualquier caso, como comentábamos antes, el líquido amniótico amortigua la presión e impide que se haga daño al niño.
También evitarás, instintivamente, dormir boca arriba al final del embarazo, porque estarías muy incómoda.
* Hacer las camas: lo cierto es que no deberías hacer las camas estando embarazada. Esta afirmación, que inmediatamente genera una ola de simpatía, es muchas veces utópica, así que vamos a explicar cuál es la mejor postura para desarrollar esta tarea a lo largo de los nueve meses:
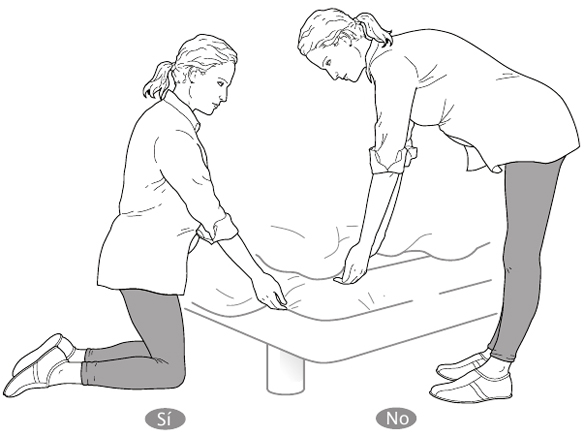
Fig. 8.
De pie, extiende las sábanas, las mantas, etc., sobre la cama y, a continuación, arrodíllate y remételas bajo el colchón, rodeando la cama poco a poco. Para levantarte, apoya una mano en el muslo y te darás impulso.
Nunca lo hagas de pie, arqueando la espalda, porque ello favorecerá extraordinariamente el dolor lumbar y la ciática.
De todos modos, si cuentas con un «voluntario» que te ayude, déjale hacer y mímate.
* Pasar la aspiradora: por la misma razón que acabamos de señalar, no debes coger una aspiradora inclinando el cuerpo hacia delante, sino sostenerla con una mano mientras flexionas el cuerpo lateralmente y utilizarla durante poco tiempo (limpia sólo una habitación cada vez).
* Poner/quitar la lavadora o el friegaplatos: siempre que te agaches para introducir o sacar algo de estos aparatos domésticos, flexiona y separa las piernas. Para incorporarte, como antes hemos dicho, busca un apoyo en el muslo e impúlsate con la mano.
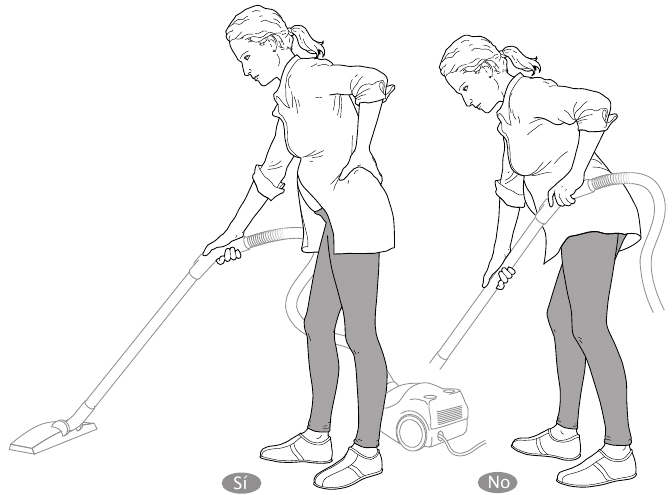
Fig. 9.
Nunca lo hagas doblando la cintura con las piernas rectas.
* Coger algo del suelo: valen las mismas recomendaciones que en el apartado anterior.
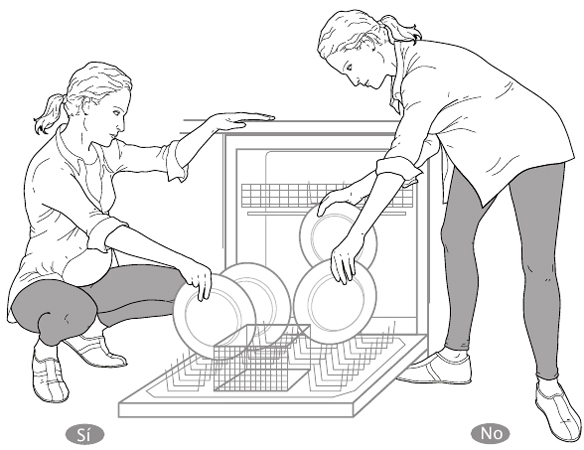
Fig. 10.
* Coger a un niño: si tienes otro hijo pequeño, es imposible que no lo cojas, aunque deberías limitar, en lo posible, las veces que lo haces o lo llevas en brazos. Coge a tu hijo sentada, así tu espalda no sufrirá.
Si el niño ya anda, pídele que se suba a una silla o sillón para que sólo tengas que hacer el esfuerzo de cogerlo desde esa altura. Pero si todavía es muy pequeño y no puede ayudarte, agáchate siguiendo el mismo movimiento de flexión de las piernas descrito anteriormente.
En todo caso, el niño debe llevarse apoyado en la cadera con las piernas hacia fuera, para evitar tanto la mala posición de la espalda que adoptarías al cargar con el peso de tus dos hijos, como el peligro de una patada accidental del hermano «mayor» a la tripa.
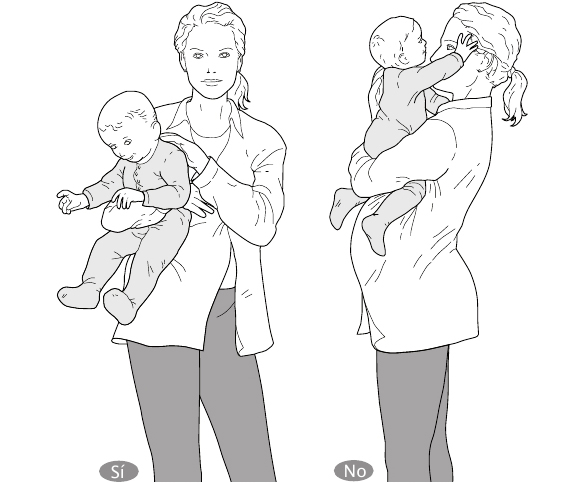
Fig. 11.
* Llevar bolsas, carteras...: procura siempre dividir el peso entre los dos brazos y, por supuesto, pide ayuda si tienes que cargar algo muy pesado (cartones de leche, saco de patatas, etc.).
— Gimnasia
Es nuestra gran aliada para la prevención de la lumbalgia y/o la ciática.
Lo ideal sería que, al quedarte embarazada, tuvieras ya una buena musculatura abdominal y lumbar que te permitiera soportar el exceso de peso del abdomen, pero, desde luego, no es lo más frecuente. Por ello, y si tu ginecólogo lo permite, la práctica de ejercicios específicos para fortalecer la musculatura lumbar debe comenzar cuanto antes en un centro especializado para embarazadas. Allí, sabiendo atender a las condiciones propias de una gestante (no provocarle contracciones, no realizar ejercicios abdominales...), cuidarán al máximo esta zona ahora tan vulnerable de tu cuerpo.
Más adelante (pág. 175) veremos algunos ejercicios que puedes practicar en casa, pero no quiero dejar pasar ni una línea más sin hablar del ejercicio rey para tu espalda: el gato. Puedes comenzar a practicarlo, si no existe contraindicación médica, desde los primeros días de tu embarazo.
* A cuatro patas, con la espalda plana y la cabeza mirando al frente, se coge aire —inspirar— y, al echar el aire —espirar—, se deja caer la cabeza entre los brazos y se arquea la espalda hacia el techo, tirando de la cintura hacia arriba y metiendo la tripa.
Deberías hacer este ejercicio diez veces al levantarte y diez antes de irte a la cama todos los días del embarazo.
Todo lo dicho para prevenir la lumbalgia es válido también para la ciática, pero hemos de añadir una cosa más: nunca flexiones el pie hacia la pierna (flexión dorsal) con la pierna extendida, porque producirías una mayor distensión del nervio ciático, que va por la parte posterior de la pierna, aumentando el riesgo de dolor.
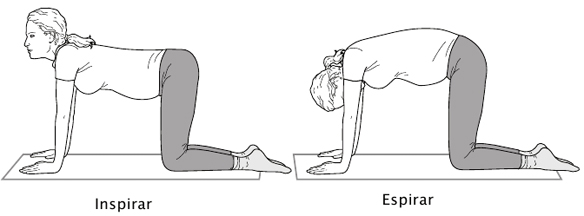
Fig. 12. Ejercicio del gato.
• Si ya hay síntomas
Si a pesar de haber seguido cuidadosamente todas las recomendaciones del apartado anterior te duele la espalda (lumbalgia) o tienes ciática, puede resultarte útil tratar tus síntomas con:
— Calor suave
Puedes aplicar calor suave en la zona dolorida ya sea por medio de:
* Ducha de agua a temperatura del cuerpo: sentada de lado en la bañera vacía, con las rodillas hacia la tripa.
* Manta eléctrica: aplícala de forma intermitente graduada en el número 1, unos 10 minutos cada vez en la zona lumbar o en el glúteo de donde parte el dolor. Es claramente preferible a la bolsa de agua caliente porque mantiene el calor constante. Aplícala de forma intermitente, unos minutos cada vez, a lo largo del día pero SÓLO en la espalda, nunca en el abdomen ni en las piernas.
— Gimnasia
Para aliviar el dolor, deberías practicar diez veces el ejercicio del gato antes descrito tres veces al día, procurando mantener el arco de la espalda hacia el techo unos segundos.
Es recomendable acudir a un profesional cualificado, con experiencia en el trato a embarazadas, para que te indique la tabla de ejercicios adecuada a tu problema. Siendo constante, la práctica de una gimnasia apropiada fortalecerá la musculatura de la zona y aliviará en gran medida los síntomas.
— Masaje
Un fisioterapeuta con experiencia puede ayudarte a mejorar el dolor.
— Tratamiento farmacológico
Si los síntomas son muy molestos, sobre todo en la ciática, y no ceden, comunícaselo al ginecólogo, quien, si lo cree necesario, puede recetarte algún medicamento (por ejemplo, vitamina B).
No obstante, todo lo arriba dicho sería prácticamente inútil si no cuidas y corriges la postura el resto del día. Si después de darte calor 2 horas continúas arqueando la espalda al andar, el dolor reaparecerá seguro.
¡Recuérdalo otra vez: TRIPA DENTRO Y GLÚTEOS DUROS!
4. Dorsalgia
— La dorsalgia es un dolor en la parte superior de la espalda que se produce, en general, por las contracturas musculares originadas por la mala posición de la columna, ya sea por:
* Compensación del arco excesivo que tiene la parte inferior de la columna: no olvidemos que la columna es una unidad y, si una parte está forzada, la otra intenta arquearse en sentido contrario para guardar el equilibrio. Los hombros y la cabeza tienden a ir hacia delante.
* Mala postura habitual: ya sea en el trabajo o en la actividad diaria.
• Prevención
Cuidar la postura es la mejor prevención para cualquier problema de espalda.
— Ante una mesa de ordenador, dibujo, etc.
El progresivo aumento del tamaño del abdomen te aleja poco a poco de la mesa de trabajo. Los brazos, por tanto, tienen que avanzar hacia el tablero o el papel en una posición muy forzada, siendo sostenidos por los músculos que van de la nuca a los hombros (trapecio). Al final del día, esta musculatura está tan tensa que la contractura puede llegar a ser muy molesta.
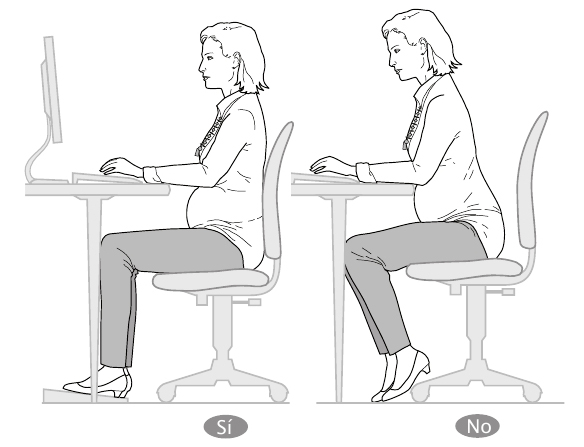
Fig. 13.
Tienes que tener mucho cuidado de no mantener los hombros ni la espalda en tensión. Un buen asiento, preferentemente duro y recto, resulta a la larga mucho más cómodo que un sillón mullido en el que terminarías por adoptar una posición incorrecta.
• Si ya hay síntomas
Si, a pesar de cuidar tu postura, no puedes evitar que te duela la espalda, te podría ayudar:
— Calor suave
Es muy eficaz, ya sea con un chorro fuerte de agua caliente (con la cabeza apoyada en la pared de la ducha) o con una manta eléctrica. En ambos casos, debes aplicarlo sólo en periodos de 10 minutos, 3-4 veces al día.
— Masaje
Como la causa de este dolor de espalda es una contractura muscular, es obvio que un masaje, sobre todo si lo da un profesional, te aliviará muchísimo. Puedes recibirlo sentada a horcajadas en una silla con la cabeza apoyada en la pared o tumbada «casi» boca abajo, con la pierna de arriba flexionada y reposando sobre la camilla.
— Gimnasia
Es un complemento necesario en el tratamiento de la dorsalgia para fortalecer el trapecio. Si sólo has relajado el músculo con masaje y calor y no lo has trabajado, volverás a adoptar posturas erróneas, porque no sujetarás la columna dorsal eficazmente.
Lo mejor es acudir a un centro especializado, donde te indicarán los ejercicios a realizar en tu caso.
5. Contractura de los músculos de la pierna (calambres)
— En ocasiones, puedes sentir un fuerte dolor en la pantorrilla que es posible que llegue incluso a la planta y a los dedos de los pies; se trata de una contractura muscular.
— Las contracturas suelen aparecer en el 2.° o 3.er trimestre, sobre todo por la noche, a partir de las 4-5 de la mañana. Te despiertas con un dolor brusco que casi te hace saltar de la cama, pero, aunque son muy aparatosas, no son en absoluto peligrosas.
— Entre sus causas cabe destacar:
* Falta de calcio: no suele ser la causa más frecuente, ya que, muy probablemente, estés tomando un suplemento, bien en la dieta o en preparados vitamínicos recetados por tu ginecólogo. No obstante, el estrés puede agravar los calambres, ya que disminuye el nivel en plasma de este mineral. Hablaremos de ello más adelante.
* Falta de potasio: suele ser, en cambio, la causa más común, ya que en el embarazo se tiende a una mayor eliminación de dicho mineral.
* Alteraciones circulatorias: en la pág. 97 comentaremos detalladamente este problema presente, en mayor o menor grado, en toda gestación.
• Prevención
Para intentar que los calambres no aparezcan o que, al menos, no sean tan frecuentes, puedes:
— Vigilar la dieta
Toma más productos lácteos cada día (leche, yogur, quesos frescos...) para aumentar la ingesta de calcio. Los plátanos y los frutos secos (pistachos, higos, castañas...) tienen mucho potasio, pero ¡engordan tanto! Por ello, si tienes que controlar tu peso, aumenta la ingesta de este mineral tomando alimentos que lo aporten en gran cantidad sin aumentar el número de calorías de tu dieta, como por ejemplo: trucha, mero, carne magra de vaca y el tomate fresco o su zumo, pero no cocido o frito.
— Hacer gimnasia
Entre los ejercicios recomendables destacan:
* Ejercicios circulatorios: mueve los pies haciendo círculos en ambos sentidos.
* Estiramiento de las pantorrillas: antes de ir a la cama, ponte mirando a la pared y, con las manos apoyadas en ella, adelanta un poco una pierna, flexionando algo la rodilla. Sin despegar el otro pie del suelo, avanza el tronco suavemente hacia la pared hasta que notes tensión (no dolor) en la pantorrilla que estiras. Cambia de pierna y repítelo diez veces.
— No desperezarse
Por las mañanas, al despertarte, evita desperezarte estirando las piernas y los pies. ¡Puedes terminar con un calambre molestísimo!
• Si ya hay síntomas
Si, a pesar de todos tus cuidados, tienes una contractura en la pierna, además de procurar ese día comer y cenar alimentos ricos en potasio y hacer más ejercicios circulatorios, tal como dijimos, puedes:
— Si estás en la cama
Descalza, pon el pie en el suelo —mejor si es frío— y da golpecitos con el talón; a continuación, toma el pie con la mano y, flexionando la rodilla, lleva suavemente el pie hacia la pierna (flexión dorsal).
— Cuando te levantas
Date un masaje desde el tobillo a la parte posterior de la rodilla con cualquier crema hidratante que tengas en casa. Así relajarás más el músculo y no quedará el resto del día esa sensación de «agujetas» tan incómoda.
La piel
En algunas mujeres, la piel pasa la mejor época de su vida durante el embarazo (ausencia de granos, luminosidad, cabello fuerte...); nunca antes habían tenido un cutis mejor y más radiante. En cambio, otras ven que su piel es uno de los órganos más afectados por los cambios de estos nueve meses.
1. Cuidados generales
— Extrema la limpieza utilizando productos suaves, evitando maquillajes pesados y, por supuesto, cuidando la alimentación.
— Bebe al menos 1 litro de agua al día.
— Si ves que tu cara se llena de granos, espinillas o se vuelve más grasienta, consulta con el médico la posibilidad de aplicar localmente algún preparado específico.
2. Alteración de la pigmentación
— Las hormonas del embarazo estimulan la producción de melanina (sustancia que pigmenta la piel), por lo que algunas zonas de tu cuerpo pueden oscurecerse:
* Areolas: ya hemos comentado que pueden pigmentarse más y aumentar su tamaño desde el principio del embarazo. Siempre recuperarán su diámetro y color tras el parto.
* Línea nera: la línea que va del esternón al pubis puede pigmentarse más y tornarse marrón (es más evidente en las mujeres morenas) y también salir más vello. ¿Qué hacer en este caso?
— No te depiles ese vello aunque sea realmente antiestético; desaparece siempre tras el parto, aunque puede tardar unos meses.
— No tomes el sol en la zona pigmentada. Usa bañador y ponte crema con protección muy alta hasta que la línea haya desaparecido (puede durar incluso un año después del parto).
— Si te resulta muy antiestético, puedes decolorarte el vello con una solución de agua oxigenada.
* Cloasma o «paño»: se trata de una mayor pigmentación de la frente, los pómulos y el labio superior, como si hubieras tomado el sol con antifaz. Se favorece por la exposición de la cara a la luz solar, aunque no tomes el sol directamente. ¿Qué hacer para prevenirlo?
— Aísla el cutis, al salir a la calle, con una leche solar cuyo índice de protección sea alto, incluso debajo del maquillaje. Si tomas el sol en la cara, utiliza una crema con índice de protección total y, si observas la más mínima tinción, no te expongas al sol. Piensa que un verano un poco más blanca es preferible a tener la cara manchada para siempre. El cloasma puede mejorar tras el parto pero, al tomar el sol de nuevo, o en ocasiones debido a los anticonceptivos orales, puede reaparecer. Por eso es tan importante su prevención.
— Evita totalmente el reflejo del sol en el agua o la nieve. Un sombrero, gafas, etc., pueden evitar unas manchas irremediables.
Ahora bien, si el cloasma ya ha aparecido, sigue utilizando la protección solar y consulta con el dermatólogo tras el parto. Él te aconsejará los productos necesarios para acelerar su desaparición y te enseñará cómo tomar el sol a partir de ahora.
3. Arañas vasculares (Spiders)
— Las arañas vasculares son arteriolas (pequeñas arterias) dilatadas por acción de los estrógenos. Se ven en la piel —sobre todo en la cara, el escote y los brazos— unos circulitos rojos que, si se presionan con el dedo, pierden el color y, al liberarlos, puede observarse cómo llega la sangre desde el centro hasta los extremos del círculo.
— No deben preocuparte en absoluto, ya que no se trata de nada patológico y desaparecerán, prácticamente todas, poco después del parto.
4. Lunares y verrugas
— Los lunares pueden aumentar en número o pigmentarse más los que ya tenías, debido al ya comentado estímulo hormonal sobre la melanina. La única precaución que debes tomar es consultar con un dermatólogo en el caso de que, a lo largo del embarazo, un lunar aumente claramente de superficie o volumen. Sólo un especialista sabrá aconsejarte si es necesario quitarlo o simplemente se trata de un problema estético.
— En cuanto a las verrugas, pueden aparecer algunas muy pequeñas en el cuello, las axilas o las manos. Éstas suelen desaparecer, casi en su totalidad, después del parto. Pero si una verruga crece mucho en el embarazo, muéstrasela a un dermatólogo pero, ¡por favor!, nada de remedios caseros para intentar desprenderla. Nunca son convenientes y menos durante el embarazo.
5. Prurito: picor en la piel
— Durante el embarazo, es frecuente que notes picor en la piel, sobre todo en las mamas, el abdomen y los muslos. Esto es debido a una pequeña alteración del hígado por causa de los estrógenos, no a la hiperdistensión de la piel; de hecho, la piel de los muslos puede picar terriblemente y no está tan distendida.
— En principio, sólo se trata de un síntoma molesto, pero no grave, que desaparecerá casi inmediatamente después del parto.
— ¿Qué cabe hacer? Los siguientes consejos pueden ayudarte, pero por lo general no suprimen totalmente el prurito.
* Dieta:
— No tomes grasa animal (tocino, cerdo, mantequilla, carne grasa...).
— Utiliza la leche y sus derivados descremados.
— Usa aceite de oliva y margarinas vegetales.
— Limita la ingesta de yema de huevo y chocolate.
* Ropa:
— Utiliza ropa interior de algodón y procura evitar el contacto con las fibras.
* Crema:
— Para calmar algo el picor, puedes utilizar dos o tres veces al día cualquier preparado de leche de avena.
— ¡Importante!: si el picor es muy intenso y se localiza preferentemente en las palmas de las manos o en las plantas de los pies, debes informar al ginecólogo para que valore los síntomas y, si los resultados indican una mayor afectación hepática, adopte las medidas oportunas.
6. Estrías
— Las estrías son las cicatrices visibles de la rotura de las fibras elásticas de la dermis. Aparecen como líneas irregulares rojizo-azuladas y pueden verse en la piel de las mamas, abdomen, cintura, glúteos y muslos. No debes confundirlas con las venas que se transparentan a través de la piel distendida, sobre todo en las mamas.
— Entre las causas de aparición en el embarazo, aisladas o conjuntamente, cabe citar:
* Estímulo hormonal: produce una mayor fragilidad de las fibras elásticas, lo que hace que puedan romperse más fácilmente.
* Estiramiento de la piel: es la consecuencia del aumento del tejido adiposo y conjuntivo que se desarrolla en el embarazo por debajo de la piel.
* Acción de los corticoides: éstos inhiben las funciones y la proliferación de los fibroblastos.
* Influencia genética: unas mujeres, a pesar de todos los cuidados cosméticos, pueden ver cómo aparece alguna estría en su piel, mientras que otras pueden no tener ni una sola, aun sin ningún tipo de prevención.
— Tras el parto, y sobre todo si tomas el sol, las estrías adquirirán un color blanco nacarado, pero aunque disminuyan de tamaño nunca van a desaparecer totalmente.
• Prevención
Como no sabes a priori si tienes tendencia a tener estrías o no, deberías tomar ciertas precauciones desde el momento que sabes que estás embarazada:
* Una buena alimentación te ayudará a nutrir bien la piel y a no aumentar excesivamente de peso, lo que provocaría una mayor distensión cutánea.
* El uso de una crema antiestrías es recomendable. Actualmente existen en el mercado muchas cremas de este tipo, capaces de estimular la actividad fibroblástica y favorecer la producción de fibras elásticas y de colágeno, pero ninguna puede asegurarte totalmente su prevención. Debes tratar bien la piel desde el principio del embarazo para disminuir, en lo posible, el riesgo de que aparezcan o, al menos, que su número sea menor; incluso sería conveniente empezar a utilizarla si estás planeando un embarazo, sobre todo si ya tienes estrías de la pubertad. Esto es especialmente importante en las mamas, donde la aparición de estrías puede ser muy precoz.
La crema debe aplicarse una o dos veces al día en la piel de las mamas, el abdomen, los glúteos y los muslos, haciendo movimientos suaves —nunca con masajes fuertes, sobre todo en la tripa— y circulares hasta que se haya absorbido.
Si, por cualquier razón, no utilizas una crema específica, puedes usar leche de almendras dulces (no aceites) que penetrarán hasta tu dermis.
En la pág. 398 hablaremos de su uso después del parto.
7. Pelo y uñas
— El efecto del embarazo sobre el pelo y las uñas puede ser tan variable como sobre la piel. Es posible que tu pelo se vuelva brillante, abundante y no tengas que lavarlo tan a menudo, pero también que se torne mate y graso. Todo ello es debido al influjo hormonal que domina tu cuerpo en estos nueve meses.
— A lo largo del embarazo, en general, se caen menos cabellos del cuero cabelludo al día. También hay menos vello en las piernas, pero puede aparecer algo más en las patillas y el labio superior.
— Tras el parto, o al terminar la lactancia, puedes notar una caída muy llamativa del pelo. No te preocupes, ¡ninguna mujer se queda calva! Poco a poco irás recuperando la calidad y cantidad de cabello anterior al embarazo y, si te ha salido ese horrible vello de la cara, irá desapareciendo paulatinamente. Ahora bien, si la futura caída en el puerperio te preocupa, acude a un dermatólogo, quien te aconsejará adecuadamente.
— En cuanto a las uñas, es posible que crezcan rápidamente, porque aumenta el riego del lecho ungueal (zona del dedo bajo la uña), pero a veces se vuelven frágiles y quebradizas. Todo volverá a la normalidad tras el parto.
La mucosa de la nariz (congestión nasal)
No es infrecuente que, a lo largo del embarazo, notes la nariz reseca y taponada, e incluso que sangre levemente. Se debe a que la progesterona —hormona siempre presente en el embarazo— aumenta la vascularización de todas las mucosas del cuerpo, produciendo cierto edema e inflamación. Esto hace que la mucosa nasal aumente su tamaño (dando la sensación de nariz «tapada») y se vuelva más frágil, por lo que sangra con mayor facilidad.
No debes confundir este síntoma con un «resfriado que va a durar hasta el final». Si efectivamente estás resfriada, la nariz taponada va a ir acompañada de otros síntomas, como dolor de cabeza, mucosidad, fiebre, etc.
¿Qué cabe hacer?
— No utilices en exceso el aire acondicionado y no duermas con él funcionando.
— No pongas la calefacción muy alta, sobre todo por la noche.
— Puedes utilizar un vaporizador en periodos cortos, ya sea en el trabajo o en casa. No duermas con él.
— Por la noche, puedes usar un poco de vaselina en las fosas nasales.
— Los únicos medicamentos aceptados por todos los ginecólogos para aliviar este síntoma son los compuestos a base de suero fisiológico o agua marina; puedes aplicarlos hasta cuatro veces al día. No utilices en la nariz ningún medicamento sin que haya sido recomendado por el ginecólogo. Si por un resfriado o una gripe, éste te recomienda un nebulizador para la nariz, debes limitar su uso a los días y dosis recomendados sin prolongar el tratamiento.
Las mamas
Por el efecto hormonal, una de las partes del cuerpo que antes y más se ven afectadas a lo largo del embarazo son las mamas. Vamos a intentar describir sus modificaciones y ver cómo puedes prevenirlas o tratarlas.
1. Modificaciones
— Ya hemos comentado en las págs. 28 y 29 las modificaciones habituales de las primeras semanas. Pero ¿qué ocurre a lo largo del embarazo?
* Permanece la mayor pigmentación y tamaño de la areola.
* Suele disminuir la hipersensibilidad del pezón y de la mama a partir del 3.° o 4.° mes.
* Puede seguir aumentando el tamaño de los senos hasta el 5.° o 6.° mes. Por el contrario, otras embarazadas no perciben un aumento del volumen de sus pechos, aunque siempre estarán más turgentes.
* En ocasiones se hace más visible la red venosa superficial de las mamas (red de Heller), que «se transparenta» a través de la piel cada vez más distendida, ya que aumenta la vascularización de la glándula. Recuerda que estas venas no deben ser confundidas con las estrías.
* Calostro: en el 3.er trimestre puede aparecer una secreción blanquecino-amarillenta por los dos pezones o más frecuentemente por uno. Tu mama va preparando este precursor de la leche materna para cuando nazca tu hijo
Si, al secarse el calostro, forma una costra en el pezón, lávatela con agua tibia, pero sin jabón, ya que puede resecarlo excesivamente.
Tanto si no aparece calostro, como si la mama no ha aumentado de tamaño, no significa, en absoluto, que no vayas a tener leche tras el parto. Una mujer con poco pecho y sin rastro de calostro en el embarazo puede criar a su hijo perfectamente con leche materna.
2. ¿Qué hacer para prevenir la caída del pecho?
— Si el aumento del tamaño del pecho durante estos meses es evidente, es muy probable que, después del parto o la lactancia, éste quede algo más caído que antes. De todos modos, vamos a ver a continuación qué se puede hacer para evitar su caída.
* Sujetador: utiliza un sujetador SIN aros y de la talla adecuada según vaya aumentando el tamaño del pecho. No es imprescindible usarlo por la noche, pero si te ha crecido mucho el pecho, puedes sentirte más cómoda con un sujetador suave de algodón mientras duermes.
* Ejercicios: vamos a ver dos tipos de ejercicios básicos para que practiques diariamente. No obstante, hay que tener en cuenta que cualquiera de ellos trabaja los músculos que rodean la glándula mamaria y tensan la piel que la envuelve, pero no hay una musculatura específica en la mama, por lo que la garantía de éxito es muy relativa.
— Con los brazos a la altura de la boca, cierra una mano y presiona con ella la palma de la otra durante 5 segundos; luego relaja. Repite el ejercicio diez veces con una mano y diez con la otra.
— Adelanta la mandíbula, de modo que los dientes inferiores sobresalgan de los superiores. Pondrás una cara feísima, pero así trabajarás los músculos que parten de la mandíbula formando un «babero» que sujeta la piel de las mamas.
— Si utilizabas previamente pesas en las manos para los ejercicios de pecho, puedes seguir haciéndolo, siempre y cuando no sean mayores de 500 g y tú estés sentada, con la espalda recta y apoyada.
Fig. 14.
* Agua fría: puedes utilizar duchas frías en el pecho a lo largo de todo el embarazo, con movimientos rotatorios alrededor de la mama, terminando en la mandíbula. Esto estimula las fibras elásticas de la piel que tienes tan distendidas.
* Productos cosméticos: consulta con el ginecólogo si quieres usar alguna crema o loción para reafirmar el pecho, porque no todas pueden ser utilizadas en el embarazo.
3. Preparación de los pezones para la lactancia.
Prevención de las grietas
— Una de las preocupaciones de las embarazadas es si su pezón será apropiado para dar de mamar a su hijo y cómo han de prepararlo. No existe un pezón «ideal» para la lactancia y, en general, ni su forma ni su tamaño van a impedir que puedas alimentar a tu bebé. Sólo el llamado pezón plano (pezón que no sobresale de la areola) o el pezón invertido (está como enterrado en la areola y no sale con la estimulación de los dedos) pueden significar un problema en la lactancia materna.
— Si uno o los dos pezones presentan esta morfología, debes enseñárselos al ginecólogo o matrona que controla el embarazo o dirige los cursos de preparación a la maternidad. Ellos te orientarán sobre la posibilidad de dar de mamar con una pezonera, enseñándote su uso correcto. En ocasiones, incluso, y dada su experiencia, pueden aconsejarte la lactancia con biberón. En tal caso, ¡no te sientas culpable en absoluto! Coméntalo con el pediatra de tu bebé y alimentarás perfectamente a tu hijo con biberón y todo tu cariño. Por supuesto, después del parto el ginecólogo te dará la medicación necesaria para evitar la subida de la leche.
— En NINGÚN caso has de efectuar masajes fuertes o tracciones repetidas en el pezón durante la gestación, ya que la estimulación del pezón produce la liberación en el cerebro de una hormona, la oxitocina, que provoca contracciones uterinas innecesarias y hasta peligrosas durante el embarazo.
— En cuanto a la prevención de las grietas en el embarazo, no existe ningún producto ni mezcla mágica que te garantice la prevención de las grietas, pero puedes aplicarte, sobre todo durante los últimos tres meses, algún preparado (cremas específicas para las grietas, leche de almendras dulces...) que proporcione a la piel del pezón una mayor elasticidad, lo que permitirá que, al introducir el niño el pezón en su boca, éste se distienda sin agrietarse. Por ello, no son recomendables productos que contengan alcohol, ya que, al resecar la piel del pezón, la vuelve más sensible al estiramiento y puede romperse con más facilidad. En la pág. 372 hablaremos detalladamente del cuidado de los pezones durante la lactancia.
4. Mamas supernumerarias
— Existe la posibilidad de que una mujer tenga no sólo las dos mamas usuales, sino una o varias glándulas mamarias más. No olvidemos que somos hembras de mamíferos.
— Durante el embarazo van a aumentar de tamaño, así que, si observas que aparecen uno o varios «botones», sin o con un mínimo pezón, en línea con tus mamas o en el hueco axilar, consulta con el ginecólogo. Él confirmará si se trata, efectivamente, de mamas supernumerarias. Asimismo, pide su consejo si deseas dar de mamar. En ocasiones la lactancia materna no es posible porque estas glándulas se llenan de leche y, al no poder ser vaciadas por el niño, aumentan paulatinamente su tensión, produciendo inflamación y dolor.
El aparato digestivo
1. Encías (gingivitis del embarazo) y caries
— Aproximadamente el 85 por ciento de las mujeres embarazadas notan, en mayor o menor grado, que sus encías cambian de color —se enrojecen más—, están inflamadas y sangran fácilmente, bien solas o por un pequeño roce (al comer o lavarse los dientes).
— Igualmente, y debido a la elevación en sangre del nivel de progesterona, las encías están más sensibles a los irritantes que produce la placa bacteriana (sustancias segregadas por una serie de bacterias que recubren la superficie de los dientes y muelas). La respuesta inflamatoria a esta irritación se llama gingivitis del embarazo.
— En el embarazo hay una mayor propensión a la aparición de caries. Entre sus causas podemos citar:
* La ya citada acumulación de placa bacteriana.
* La alteración del pH de la saliva por influjo hormonal.
— Una creencia muy difundida es que en el embarazo los dientes y las muelas se ven afectados por falta de calcio («Cada hijo, un diente», se suele decir): algo completamente falso. Aunque no tomes ningún suplemento cálcico, éste lo obtienes de la dieta (leche y sus derivados) y, en casos extremos, los enormes huesos que tienes en el cuerpo te sirven de depósito de este mineral.
• Prevención
— Correcta limpieza de la boca
Puedes intentar prevenir tanto la gingivitis como las caries con una correcta limpieza de la boca después de CADA comida; así mantendrás la superficie de tus dientes libre de placa bacteriana y sarro. La técnica de cepillado debe enseñártela un profesional, tanto en lo que se refiere a la utilización del cepillo (dirección del movimiento, cepillo seco, limpieza de la lengua...) como al uso de otros métodos complementarios (seda dental, colutorios, pasta dentífrica...).
Extrema sobre todo la limpieza después de tomar alimentos dulces.
— Visita al dentista
Debes, no solamente puedes, ir al dentista al menos una vez a lo largo de tu embarazo, para que revise el estado de tus dientes y encías y te indique si hay que hacer una limpieza, corregir alguna caries, etc.
* Anestesia: está totalmente confirmado que sí se puede utilizar anestesia local en el caso de que sea necesaria, informando, por supuesto, al odontólogo de tu estado de gestación (aunque sea obvio).
* Rayos X: en la pág. 37 ya nos hemos referido a las radiografías en la boca cuando son realmente necesarias.
• Si ya hay síntomas
Si, a pesar de todo, aparecen síntomas de gingivitis o caries, es recomendable, cuanto antes:
— Acudir al dentista
Si no la tratas a tiempo, la gingivitis puede llegar a destruir los elementos de sujeción del diente. Por otro lado, una infección en la boca puede afectar tanto a tu hijo como a ti, por lo que conviene tratarla cuanto antes.
— Tomar medicación
Si es necesario tratar el proceso con fármacos, ¡no te preocupes! Siempre hay algún analgésico o antibiótico que puede tomarse estando embarazada. No es obligatorio ni conveniente aguantar un terrible dolor de muelas.
2. Sialorrea (exceso de salivación)
— Ya hemos hablado en la pág. 33 de este incómodo, pero intrascendente, problema.
— En cualquier caso, has de saber que poco a poco va a ir disminuyendo la cantidad de saliva segregada y que es raro que este síntoma permanezca más allá del 4.° mes.
3. Náuseas y vómitos
— Si eres una de esas mujeres que no vomita en todo el embarazo, ¡enhorabuena!, disfruta de la comida. Pero si has tenido náuseas y/o vómitos al principio, es probable que hayan desaparecido poco a poco a partir del 3.° o 4.° mes, aunque, a veces, persisten más tiempo, incluso, en pocos casos, hasta el 9.° mes.
— Si los síntomas permanecen, sigue los consejos recomen-
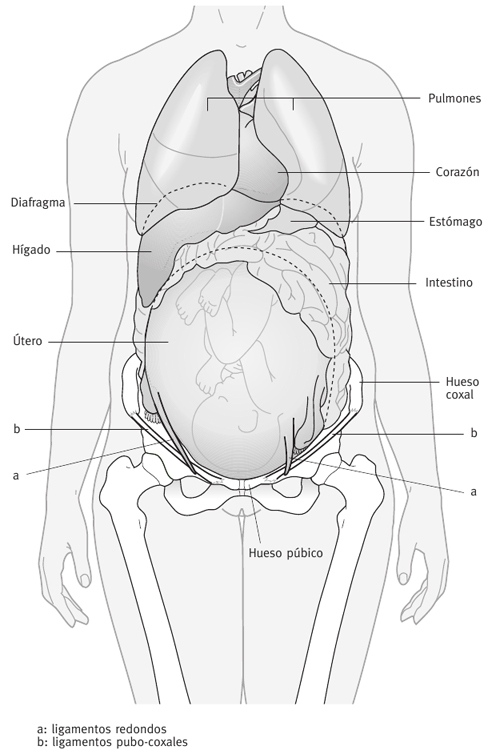
Fig. 15.
— Si los vómitos aparecen o reaparecen en las últimas semanas de embarazo, por lo general debido a la presión del útero —ya grandísimo— sobre el diafragma y el estómago, te conviene:
* Fraccionar aún más la comida en varias tomas.
* Hacer la digestión sentada.
* No recostarte hasta 1 o 2 horas después de la comida o la cena.
* Vigilar los gases, ya que el intestino lleno de aire puede presionar aún más el diafragma y, por tanto, el estómago.
4. Pirosis (ardor de estómago)
— Una de las molestias más frecuentes a lo largo del embarazo es el mal llamado ardor de estómago. Cualquiera que haya sentido esta incómoda acidez sabe que, en realidad, la molestia no se siente en la zona del estómago, sino detrás del esternón, en el esófago, a veces subiendo incluso hasta la garganta.
— La pirosis se debe al reflujo de los alimentos contenidos en el estómago hacia el esófago. Al estar la comida ya mezclada con los jugos ácidos del estómago, irrita la mucosa del esófago produciéndose este molesto ardor. En el embarazo, esto se produce por tres causas:
* Alteración del ángulo del estómago con el esófago: al aumentar el tamaño del útero, éste repliega hacia arriba el intestino, el estómago, etc. ¡Todo tan presionado y encima tienes hambre...! Parece obvio que el estómago desplazado y oprimido puede facilitar el reflujo de su contenido, pero también es evidente que no puede ser la causa del ardor de los primeros meses de embarazo.
* Aumento de la progesterona: esta hormona, de la que ya hemos hablado anteriormente, es la responsable de una relajación del esfínter o anillo que comunica el esófago con el estómago, facilitando que la comida, así como los jugos gástricos, ascienda. Asimismo, esta hormona produce un vaciamiento más lento del estómago y, al permanecer la comida más tiempo en él, se favorece el reflujo.
* Disminución de la cantidad de ácido clorhídrico (CLH) en el estómago: este ácido es una de las sustancias que intervienen en la digestión de los alimentos. Al disminuir su concentración en el estómago, el alimento tarda más en ser digerido (¡cuántas veces se nota que a media tarde no se ha digerido todavía el almuerzo...!). Ésta es una de las causas de que apetezcan determinados alimentos durante el embarazo: son los famosos antojos. ¡Qué cantidad de embarazadas desean «imperiosamente» un pepinillo en vinagre o se les va la mano hacia una rodaja de limón...! El cuerpo de la gestante, que es muy sabio, está pidiendo sustancias que estimulen una mayor producción de CLH en el estómago. Hazle caso, pero con prudencia: un poco de vinagre en una rodaja de tomate o un zumo de limón con agua tomado unos minutos antes de las comidas puede ayudar, pero un bote de pepinillos al día puede dañar al estómago y provocar una verdadera gastritis.
RESUMEN
En el embarazo la digestión es más lenta y los alimentos, en lugar de avanzar hacia el intestino, pueden regresar al esófago.
• Prevención
Es difícil prevenir el ardor de estómago totalmente, pero vamos a intentar, en lo posible, que no aparezca. Para ello es conveniente:
— Fraccionar la comida del día, masticando lentamente.
Deberías hacer cinco pequeñas comidas al día, ya que tener el estómago vacío puede favorecer el reflujo: hay que desayunar, tomar algo a media mañana, comer, merendar y cenar. El estómago te agradecerá tener que digerir pequeñas cantidades de alimento en vez de tres grandes comidas al día.
— Evitar ciertos alimentos.
Pronto aprenderás qué alimentos te sientan mal. En general, como hemos dicho, se soportan mal las comidas muy grasas y/o muy especiadas, los fritos, los embutidos, etc.
En el caso de que el ardor sea producido por la leche, que es totalmente imprescindible en estos meses, tendrás que tomarla descremada, en purés o en forma de quesos o yogures. Así la admitirás mejor.
— No fumar ni tomar alcohol o café.
Si no puedes dejarlo del todo, al menos reduce su consumo al máximo.
— Hacer la digestión sentada.
Una siesta después de comer o el irte a la cama en cuanto cenes puede ser una «catástrofe»; notarás que el contenido gástrico asciende hacia la boca. Deja, pues, que la gravedad te ayude manteniendo la comida en el estómago. Si quieres reposar tras la comida, hazlo sentada o apoyada en unos almohadones o cuadrantes.
Si la acidez aparece tras la cena:
— Trata de cenar 2-3 horas antes de meterte en la cama. Si tienes hambre antes de dormir, toma un vaso pequeño de leche fría o una manzana.
— Eleva la cabecera del colchón unos 15-20 cm poniendo libros debajo.
— No hagas ejercicio o deporte hasta 1 o 2 horas después de la comida.
— Bebe un trago de leche muy fría cuando notes que el ardor va a llegar.
Es mucho menos útil si lo haces cuando ya tienes el ardor.
• Si ya hay síntomas
Si todas las medidas de prevención han fracasado:
— Consulta con tu ginecólogo.
Te recomendará algún antiácido inocuo para el niño. Puedes notar alivio aunque sea momentáneamente. Si necesitas tomarlo varias veces al día, pregunta a tu médico con qué frecuencia puedes repetir la dosis.
— Evita el bicarbonato
NUNCA tomes bicarbonato ni preparados que lo contengan, pues la gran cantidad de sodio de los mismos facilita la retención de líquido.
— Bebe una infusión.
A veces puede mejorar algo el ardor si tomas una infusión de manzanilla después de las comidas.
5. Aerofagia (gases)
— Uno de los síntomas más molestos, incluso en ocasiones más dolorosos, que pueden aparecer en el embarazo son los gases. Si observas la figura 15 (pág. 83), verás como el útero va desplazando las asas intestinales hacia arriba y hacia los lados. Esta presión, junto al ya citado lento vaciamiento del intestino por acción de la progesterona, origina una acumulación de gases que, en ocasiones, es tremendamente incómoda.
— ¿Dónde duelen los gases? La respuesta parece fácil: obviamente, donde esté el intestino a lo largo del embarazo. Entonces la pregunta es: ¿dónde está el intestino en el embarazo?
En los primeros meses de embarazo el intestino sigue ocupando la cavidad abdominal; por tanto, notarás los gases en todo el abdomen, incluso debajo del ombligo. Pero a partir del 5.° mes este espacio ya está ocupado por el útero, por lo que NUNCA podrías decir que la sensación molesta o dolorosa que sientes entre el ombligo y el vello del pubis son gases. En la pág. 156 veremos detalladamente qué significado puede tener esa presión.
• Prevención
Éstas son algunas recomendaciones que puedes seguir:
— Comer en pequeñas cantidades y relajadamente.
Masticar bien y comer pausadamente puede ser, a veces, un consejo dificilísimo de seguir, sobre todo si sólo dispones de una hora libre. Pero ¡inténtalo!, procura aprovechar esos momentos para cuidarte, olvidando, en lo posible, la tensión del resto del día.
— Evitar los alimentos flatulentos.
Entre estos alimentos que conviene no tomar, se encuentran:
* Repollo, coles de Bruselas, coliflor, brócoli...
* Cebolla cruda y lechugas.
* Garbanzos, judías blancas, lentejas...
* Naranjas o su zumo.
* Productos integrales (pan integral, salvado, muesli...).
— Tomar la fruta 1 hora antes o 2 después de las comidas.
— Evitar el estreñimiento.
— Tomar una infusión.
Si habitualmente tienes gases, toma una infusión de anís e hinojo después de las comidas.
• Si ya hay síntomas
Si empiezas a notar esa incómoda presión que va a desembocar en ese dolor ya conocido:
— Toma lo antes posible la infusión de anís e hinojo.
— Varía de postura para permitir que el bolo de aire pueda seguir su camino. Levanta los brazos, ponte de pie, muévete... No hay nada peor que quedarte sentada aplastando el intestino contra el útero. ¡Duele horrores!
6. Estreñimiento
— Llamamos estreñimiento en el embarazo al hecho de no ir todos los días al cuarto de baño.
— Es uno de los síntomas más frecuentes de la gestación, si bien hay embarazadas cuya función intestinal en estos meses es más regular que nunca.
— Entre sus causas podemos citar:
* La «famosa» progesterona, que reduce el tono y movilidad del intestino para que el vaciamiento sea más lento y la absorción del alimento sea mayor. Pero también se absorbe una mayor cantidad del agua que contienen las heces, por lo que éstas son más difíciles de evacuar.
* La compresión del útero, cada vez más grande, sobre el recto, que impide su correcto vaciamiento.
• Prevención
Es importantísimo prevenir el estreñimiento en el embarazo, no sólo por las incomodidades que puede producir, sino porque es la causa principal de la aparición de hemorroides, de las que hablaremos más adelante.
— Alimentación
* Toma más fruta y verdura, preferentemente naranjas y ciruelas frescas o sus zumos, y, por supuesto, dos kiwis ingeridos con el estómago vacío (antes de desayunar o a media mañana). Recuerda que el plátano, el limón, la manzana caliente y la zanahoria cocida son astringentes.
* Aliña las ensaladas o verduras con aceite de oliva crudo, procurando tomar una cucharada sopera al día.
* De postre es preferible tomar un yogur, dejando la fruta entre comidas.
— Líquidos
Bebe abundantemente agua, zumos de frutas o verduras licuadas. Te ayudará a que las heces sean más blandas.
— Fibra
La fibra que contienen ciertos alimentos absorbe como una esponja el agua en el intestino, reblandeciendo el bolo alimenticio y facilitando su tránsito. Son alimentos ricos en fibra: cereales, productos integrales (pan, pasta, arroz...), verduras (espinaca, espárragos, acelga...), frutas frescas (níspero, ciruela, frambuesa...).
Si no estás acostumbrada a tomar habitualmente fibra, debes empezar su consumo poco a poco para evitar la excesiva formación de gases; si ello, no obstante, se produce, bebe después de las comidas una infusión de anís e hinojo. Valora, después de unos días, si la molestia de los gases es tolerable y te compensa seguir ingiriendo fibra dada la mejoría del estreñimiento. En caso contrario, abandona su mayor consumo y sigue los otros consejos.
— Ejercicio
El ejercicio adecuado (gimnasia específica para embarazadas, pasear, etc.), así como evitar el sedentarismo excesivo, te ayudará a mejorar la motilidad intestinal. Actualmente, es muy frecuente estar sentada la mayor parte del día, ya sea trabajando o en casa. Aprovecha cualquier pretexto (ir al cuarto de baño, beber un vaso de agua...) para darte un paseíto, aunque sea corto.
— Regularización del reflejo gastrocólico
Procura ir al cuarto de baño a una hora fija del día, preferentemente antes de salir de casa por la mañana. Después de tomar algo (café, té, leche...), da un tiempo a tu intestino para que responda a ese estímulo, aprovechando para ducharte, vestirte, etc. Intenta ir al cuarto de baño, tanto si se produce el reflejo como si no, y de esta manera irás «educando» poco a poco a tu intestino para movilizarse todos los días a la misma hora.
— Medicación
Si, a pesar de todas las medidas comentadas, no consigues hacer una deposición a diario, consulta con tu ginecólogo, quien valorará la conveniencia de recetarte algún laxante totalmente compatible con el embarazo.
7. Diarrea
— Llamamos diarrea en el embarazo a ir al cuarto de baño más de dos veces al día o a tener las heces líquidas.
— No suele ser un síntoma habitual, pero si la diarrea se presenta, sobre todo acompañada de vómitos, debes informar pronto al ginecólogo para que la trate cuanto antes y no se produzca una pérdida excesiva de los líquidos y nutrientes necesarios para tu hijo y para ti.
• Prevención
Durante toda la gestación, debes tomar especiales precauciones con las comidas y la manipulación de los alimentos.
Si comes fuera de casa, has de ser escrupulosa con los alimentos que pueden estar en mal estado (mayonesa, marisco, pescado poco fresco, nata, crema, etc.) y, al preparar la comida, ten en cuenta que las manos y los utensilios deben estar bien limpios. Lava a fondo las verduras crudas y las frutas sin pelar.
Al comprar alimentos congelados, o que deben mantenerse a baja temperatura, procura no interrumpir la cadena del frío y mételos en la nevera o el congelador lo antes posible.
• Si ya hay síntomas
Hasta poder comunicar con el médico, debes seguir una dieta estricta consistente en: zumo de limón con agua, edulcorante y una pizca de bicarbonato. Cuando la diarrea empieza a ceder, incorpora: arroz blanco cocido y zanahoria cocida.
El ginecólogo te indicará, según evolucione la diarrea, cómo reanudar la alimentación.
El aparato urinario
Todo el tracto urinario se ve afectado por la gestación, no sólo por influjo hormonal, sino por modificaciones en su anatomía y por la presión a la que se ve sometido. Ello puede originar diversos síntomas.
1. Polaquiuria (micción escasa y frecuente)
— Uno de los «inconvenientes» más frecuentes en el embarazo es el tener que ir muchas veces al cuarto de baño para hacer poco pis cada vez. Esto, que recibe el nombre de polaquiuria, se presenta, sobre todo, en el 1.° y 3.er trimestres.
— Al principio del embarazo, como ya hemos comentado (pág. 34), los estrógenos y la progesterona hacen que las paredes vesicales sean más turgentes y, simultáneamente, el útero crece y presiona la vejiga. Ya en el 2.° trimestre, la frecuencia con la que vas a hacer pis suele disminuir, porque el útero ha «subido» hacia la cavidad abdominal y deja de oprimir tanto a la vejiga, que se ha quedado en la pelvis. Pero, en el 3.er trimestre, se suelen volver a multiplicar las visitas al cuarto de baño, por el peso de la cabeza o las nalgas sobre la «sufrida» vejiga, que cada vez puede almacenar menor cantidad de orina.
— En ocasiones, el ginecólogo puede alertarte sobre la hinchazón de la cara o las manos, señalándote que haces poco pis, aunque te parezca increíble dada la frecuencia de tus micciones. Hablaremos de ello más adelante.
— En cualquier fase del embarazo, recuerda que, si sientes dolor o escozor al hacer pis, o tienes sensación de que la vejiga no se vacía del todo, debes avisar al ginecólogo cuanto antes. Si se trata de una infección urinaria, deberás tratarla pronto para evitar complicaciones (pielonefritis, contracciones excesivas, etc.).
2. Nicturia
— Hablamos de nicturia cuando realizamos más de una micción nocturna. Tiene las mismas causas que la polaquiuria diurna y suele presentarse a las dos o tres horas de haberte acostado.
— Si interrumpe excesivamente tu sueño, trata de beber algo menos a partir de las 8 de la noche.
3. Incontinencia al esfuerzo
— Es el nombre que recibe todo escape involuntario de orina, aunque sea pequeño, producido por un esfuerzo (al toser, estornudar, levantar peso...). Aunque relativamente frecuente, no por ello se puede considerar normal.
— Entre sus causas hay que citar:
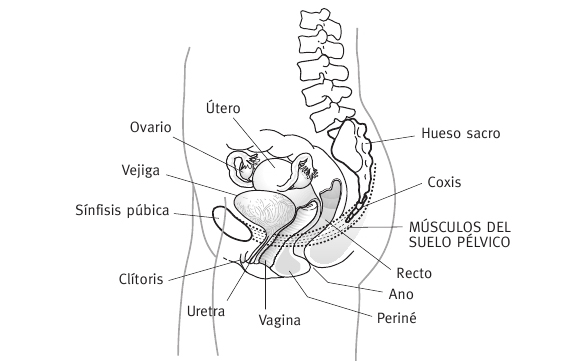
Suelo de la pelvis sujetando los órganos pélvicos.
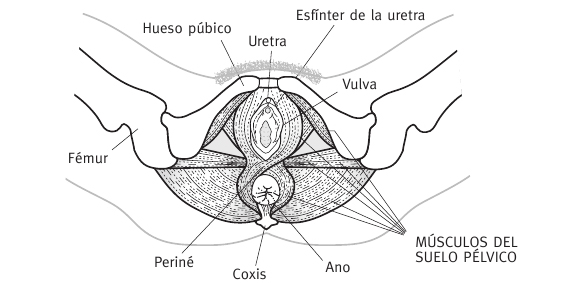
Fig. 16. Músculos del suelo de la pelvis
* La sobrecarga que sufren los músculos del suelo de la pelvis en el embarazo, que sujetan todas las estructuras de la cavidad pélvica (útero, vejiga, recto...). Al aumentar el volumen del útero, estos músculos empiezan a ceder y, ante la mayor presión intraabdominal al toser o estornudar, no es posible evitar eficazmente la salida de la orina de la vejiga.
* Si el parto es por vía vaginal, la distensión a la que se someten todos los músculos del suelo de la pelvis es muy importante, pudiendo agravar la flacidez de esa musculatura y originando posteriormente dicha incontinencia.
• Prevención
La prevención debería empezar en la pubertad, aprendiendo a trabajar estos músculos con ejercicios específicos. Pero, como esto generalmente no es frecuente, en mi centro comenzamos su enseñanza detallada y, si es necesario, individualmente desde las primeras semanas de gestación.
Estos movimientos, que se conocen como ejercicios de Kegel, por ser este estadounidense quien los protocolizó, se realizan tanto tumbada como de pie o sentada, manteniendo la tensión del músculo unos segundos y relajando lentamente. Han de practicarse varias veces al día, en diez tiempos cada uno, a ser posible asociándolos a alguna actividad cotidiana.
* Primer ejercicio: consiste en interrumpir un chorro «imaginario» de orina (contraer el esfínter de la orina), manteniéndolo unos segundos y relajándose a continuación. Pero nunca debes cortar el flujo de orina de verdad, ya que esto puede producir reflujo de orina y favorecer las infecciones urinarias.
* Segundo ejercicio: consiste en cerrar el ano (contraer el el esfínter del ano) sin contraer los glúteos ni los muslos al mismo tiempo. Mantén unos segundos la posición y relaja.
* Tercer ejercicio: consiste en cerrar la vagina verticalmente como si impidieras salir al niño. Mantener unos segundos y relajar.
Los primeros días de práctica puede ser difícil diferenciar claramente el 1.° y el 3.er ejercicio. ¡Persevera! Con paciencia y concentración llegarás a identificar qué parte de tu cuerpo estás trabajando.
• Si ya hay síntomas
Sigue con mayor interés, si cabe, la práctica de los ejercicios de Kegel, llegando a sesenta tiempos cada uno realizados en tres veces al día.
Informa al ginecólogo, quien calibrará la necesidad de evitar una mayor distensión del suelo de la pelvis en el momento de salir el niño (véase lo referente a la episiotomía).
Empieza en el mismo posparto una rehabilitación precoz y eficaz de la musculatura afectada, dirigida por un profesional experto o siguiendo las indicaciones que te han dado en el curso de preparación a la maternidad.
Y ¡recuerda!: haya escapes de orina o no, debes realizar estos ejercicios EL RESTO DE TU VIDA. Es tristísimo ver el gran número de mujeres que presentan este antiestético e incómodo problema a cualquier edad aunque, obviamente, es más frecuente según aumenta el número de hijos o la edad. Si no quieres tener los mismos síntomas, ahora o en un futuro más o menos lejano, ¡practica, practica y practica!
El aparato circulatorio
Toda embarazada tiene afectada, en mayor o menor medida, su circulación, tanto venosa como linfática. Por tanto, es importante que leas detenidamente este apartado para poder adoptar las medidas preventivas lo antes posible.
1. Varices
— Es uno de los síntomas de la insuficiencia venosa crónica. Se presentan como venas dilatadas —líneas azules más o menos gruesas— que se transparentan a través de la piel. A veces se acompañan de otros síntomas, como la pesadez, el dolor, etc.
— Todos estos síntomas son reflejo del aumento de presión dentro de los ejes venosos, que puede afectar no sólo a las venas de las piernas, sino a las de la pelvis, por lo que es posible tener varices en la vulva, en la vagina o el ano (hemorroides).
— Las varices aparecen en el 20 por ciento de las mujeres embarazadas.
— Se trata de un síndrome de origen múltiple con muchos factores desencadenantes que, a su vez, pueden ser también causa de los síntomas. Generalmente son de origen genético (familiar o heredado), incrementándose el riesgo debido a:
* Hormonas femeninas (tan aumentadas en el embarazo).
* El propio embarazo, por la presión del útero sobre la vena cava inferior y los vasos iliacos.
* El trabajo de pie.
* El calor local.
* La propia anatomía de la mujer.
— Las varices mejoran después de tener al niño, pero NO desaparecen; simplemente se ven menos porque están menos llenas de sangre.
• Prevención
Es conveniente, incluso necesario, que toda embarazada siga estos consejos, muy especialmente si existen antecedentes familiares de varices.
— Postura
* No permanezcas mucho tiempo quieta o sentada en la misma postura. Muévete dando pequeños pasos o levántate cada media hora del asiento, andando un poco a paso rápido.
* Para descansar, recuéstate semitumbada en un sofá con las piernas apoyadas y elevadas por encima del corazón.
* Eleva la cama subiendo la parte de los pies unos 20 cm, colocando unos libros bajo el colchón.
* Si cruzas las piernas, altérnalas repetida y frecuentemente.
— Calor
* No tomes el sol en las piernas.
* No te expongas a rayos UVA.
* Están prohibidos los baños con agua caliente y las saunas. Asimismo, no te pongas en las piernas la manta eléctrica ni una bolsa de agua caliente, y no te acerques excesivamente a una fuente de calor: radiador, chimenea o convector.
— Presión
* Ten mucho cuidado con el uso de calcetines, incluso si son de elástico ancho; no deben oprimir la pierna ni dejar marcas al quitarlos. Igualmente, evita las botas altas que compriman la pierna.
* No uses faja, puesto que dificulta el retorno venoso, sobre todo si estás sentada.
— Ejercicios
Trabajar los músculos de las piernas favorece el bombeo de la sangre por las venas hacia el corazón (bomba muscular). Por ello, andar, nadar o jugar al golf puede ayudar a mejorar el retorno venoso.
Un buen ejercicio circulatorio es mover los pies (sin mover las piernas) haciendo:
* Flexión dorsal y plantar de los pies: pies hacia delante y atrás, siempre con las rodillas flexionadas.
* Círculos hacia fuera.
* Círculos hacia dentro.
Repite cada ejercicio tantas veces como puedas, en casa o en el trabajo. Cuanto más practiques, mejor.
— Medias elásticas de compresión
Como prevención, es recomendable su uso a partir del 3.er mes de embarazo. Su utilización es imprescindible en mujeres con alto riesgo, ya sea por antecedentes familiares o por razones profesionales (peluqueras, profesoras, dependientas, etc., que han de estar de pie mucho tiempo). En estos casos, consulta con el angiólogo y cirujano cardiovascular para que te oriente sobre qué tipo de medias te recomienda. Existen unas especiales para embarazadas que son estéticas y con gran variedad de colores. Úsalas tanto con faldas como debajo de los pantalones.
— Duchas de agua fría
TODOS los días, después de la ducha o el baño, recorre las piernas despacio de pies a cadera, por ambos lados, con agua totalmente fría. (¡Las frioleras también, por favor, es una medida eficacísima!)
— Zapatos planos
Evita los zapatos planos y procura andar descalza en casa, en el jardín o en la playa, como ya dijimos.
— Aumento de peso
Cuida el exceso de peso, porque representa una sobrecarga para el corazón y las venas. Ya tenemos suficiente con el aumento de la tripa.
• Si ya hay síntomas
Si ya tienes varices, a lo anteriormente dicho conviene añadir:
— Medias elásticas de compresión
Ahora es realmente necesario su uso, aunque sea verano. Ponte las medias ANTES de levantarte de la cama (cuando la vena está vacía, evitando que se dilate) y, si acostumbras a ducharte por la mañana, vuelve a tumbarte con los pies en alto 20 minutos para vaciar las venas de sangre.
— Gimnasia
Acude a un centro con dirección médica y con experiencia en gimnasia para embarazadas. Allí aprenderás ejercicios para mejorar tu circulación, que deberás practicar diariamente en casa.
— Masajes
Pueden ayudarte mucho, sobre todo si un buen profesional te hace un drenaje linfático. Y, si el masaje es casero, realízalo con movimientos suaves y ascendentes, del tobillo a la ingle. En todo caso, NUNCA se debe tocar la planta de los pies.
— Tratamiento médico
* Durante el embarazo
Consulta con el ginecólogo respecto a la aplicación de algún gel u otra medicación. Asimismo, será él quien decida las medidas a tomar para evitar las complicaciones de las varices, tanto en el parto como en el posparto inmediato (pág. 353) y tardío.
Si en algún momento sientes en una pierna calor, enrojecimiento o dolor, avisa a tu ginecólogo o acude a un centro médico; puede tratarse de una flebitis.
* Después del parto
La aparición de varices en el embarazo puede influir en la elección de la anticoncepción tras el parto, desaconsejando los anticonceptivos orales.
Si el problema varicoso es importante, consulta con un angiólogo y cirujano cardiovascular para que te trate convenientemente, sobre todo de cara a un nuevo embarazo.
2. Hemorroides
— Las hemorroides son varices (venas dilatadas) que se encuentran bajo la mucosa del recto o del ano.
— Este incómodo trastorno, que padece el 30 por ciento de las embarazadas, aunque no suele ser un problema grave, puede resultar muy molesto (picor, escozor, pesadez...), incluso muy doloroso. Es posible que las hemorroides sangren, aunque esto no quiere decir, en absoluto, que el problema sea más grave; incluso, después de un episodio de sangrado es posible que duelan menos. No obstante, siempre que manches en el embarazo, ¡asegúrate de que el sangrado proviene del ano y no de la vagina!
— Las causas son las mismas que acabamos de citar en el caso de las varices. Sin embargo, hay que añadir como principal desencadenante y/o agravante el estreñimiento, dado el considerable aumento de presión que el esfuerzo continuado produce sobre las venas hemorroidales.
• Prevención
* Evita el estreñimiento, aplicando todas las medidas comentadas en la pág. 90.
* Haz ejercicio moderado y no permanezcas sentada mucho tiempo. Cambia de postura o da un paseo corto cada media hora.
* Practica —como toda mujer debería hacer siempre— los ejercicios de Kegel. Activarás la circulación de la zona.
* Evita el contacto con ropa o asientos de material plástico o fibra sintética, y utiliza siempre ropa interior de algodón.
* Mantén una limpieza cuidadosa de la región anal, sobre todo después de cada deposición.
* Aprende la técnica adecuada para empujar al niño en el paritorio. Así, la dirección de la fuerza será la correcta y el tiempo de presión sobre el plexo hemorroidal será menor.
• Si ya hay síntomas
* No utilices tanga.
* Evita las comidas picantes (pimienta, guindilla, tabasco, etc.) y elimina totalmente el alcohol.
* Aplica en el ano hielo, metido en una bolsa de plástico y envuelto en tela, dos o tres veces al día.
* Consulta con el ginecólogo, quien podrá recomendarte la aplicación de alguna pomada o crema en los días en los que se agravan los síntomas.
* Descansa, siempre que puedas, y duerme con las piernas elevadas.
3. Mal retorno linfático
— La misma presión que se ejerce sobre las venas de la parte inferior del cuerpo afecta a los vasos linfáticos, que ven dificultado su vaciamiento. Esto contribuye a la acumulación de líquido en las extremidades inferiores, teniendo la sensación de piernas pesadas e hinchadas.
— Todo lo expuesto antes para las varices es válido para este problema, pero podríamos hacer hincapié en la importancia de un buen drenaje linfático, ya sea manual o con una máquina de presoterapia. Practicado por un profesional con experiencia, puede ayudar a aliviar, en gran medida, estos molestos síntomas. No obstante, el edema linfático puede mejorar mucho más lentamente que el venoso.
Las alteraciones del sueño
Ya hemos comentado la tendencia de algunas embarazadas a sentirse «irremediablemente» dormidas durante todo el día en los primeros meses de gestación. Es frecuente que, a lo largo del 2.° y sobre todo del 3.er trimestre, duermas mal: caes en el sueño cuando te acuestas, pero a las 2 o 3 horas te espabilas de repente y te sientes incapaz de dormir otra vez; de hecho, estás más despierta y con más vitalidad que durante el día.
Sin embargo, esta falta de sueño nocturno no hace, en general, que el resto del día estés somnolienta. Es preciso también tener en cuenta factores psicológicos, de los que más tarde hablaremos.
Muchas son las causas que podemos encontrar para explicar estas alteraciones del sueño, pero ninguna justifica por sí sola las horas de insomnio:
— Al estar relajada, el niño se mueve más y te despierta.
— Las excursiones nocturnas al cuarto de baño te despejan.
— Sientes molestias e incomodidad por el volumen del abdomen.
— Puedes tener una relativa hipoglucemia (glucosa baja en sangre).
— Incluso cabe considerar la teoría según la cual el cuerpo de la futura madre se va habituando al ritmo de escaso sueño que va a tener cuando críe a su niño. Aunque ¡nunca te acostumbras a eso!
• Prevención
* Cuida los detalles que te permiten sentirte mejor: postura confortable, temperatura adecuada, lectura amena e interesante antes de dormir para intentar olvidar los problemas diarios...
* No cenes en exceso y haz la digestión sentada.
* Procura no tomar café ni bebidas de cola a partir de las 6 de la tarde.
* Toma una infusión de valeriana antes de irte a la cama.
• Si ya hay síntomas
Si a pesar de todos tus intentos no puedes dormir una noche entera:
* Bebe un poco de leche con azúcar; si tu problema es la hipoglucemia, pronto volverás a dormir.
* Practica los ejercicios de relajación que te han enseñado en el centro de preparación a la maternidad al que acudes; algunos son adecuados para la inducción del sueño.
* No te agobies si no duermes; aprovecha para leer, ver la televisión, coser, etc., pero no emplees esas horas en pensar en los problemas diarios ni en detallar el extenuante programa que te espera cuando amanezca. Y, en cuanto sientas algo de sueño, ¡a dormir!
* NUNCA tomes somníferos ni medicación alguna sin permiso previo y expreso de tu ginecólogo.
El exceso de flujo: leucorrea
A lo largo del embarazo, la secreción vaginal suele aumentar por influjo hormonal sobre las glándulas de las paredes de la vagina. El flujo puede ser líquido, más o menos viscoso, y de color blanquecino o vainilla. Resulta absolutamente normal, incluso si es tan abundante que necesitas proteger la ropa interior.
¿Qué es recomendable hacer?
— Higiene
* Lávate con agua y un jabón neutro, y sécate bien.
* Nunca utilices duchas ni irrigaciones vaginales internas en el embarazo.
* Respecto a las compresas, sería preferible que no utilizaras salvaslips y, por supuesto, nunca tampones. Si estás todo el día fuera de casa y su uso resulta inevitable, procura que los protectores sean transpirables y empléalos el menor tiempo posible.
— Ropa interior
Utiliza siempre braguitas de algodón, no excesivamente ajustadas, y cámbiate frecuentemente a lo largo del día.
— Avisar al ginecólogo
Si el flujo es verdoso, grisáceo y/o huele mal, o tienes picor o escozor en la vulva y/o la vagina. Estos cambios en el flujo vaginal podrían significar una infección vaginal. Se requiere un tratamiento precoz para ti y para que tu hijo atraviese una vagina sana y en perfecto estado.
Los mareos
Aunque a nosotras, mujeres del siglo XXI, nos parece que los mareos son propios de las «delicadas» embarazadas de antes, puedes sentir en algún momento de la gestación que te mareas, te pones pálida y a veces sudorosa, incluso con sensación de desmayo.
Los mareos no suelen ser graves, pero si notas los primeros síntomas toma precauciones para evitar mayores consecuencias, sobre todo si estás sola o vas conduciendo.
¿Cuáles son las posibles causas?
— Hipotensión: un descenso transitorio de la tensión arterial puede originar el desvanecimiento. Éste resulta más llamativo si te levantas bruscamente del suelo o de la cama: la sangre no llega bien al cerebro y te mareas; es lo que se denomina hipotensión postural.
— Hipoglucemia: en ocasiones, el nivel de azúcar en sangre desciende y desencadena el mareo.
Entre las recomendaciones a seguir, cabe destacar:
— Evita los cambios bruscos de posición. Para levantarte de la cama o del suelo, rota hacia un lado y siéntate despacio, esperando unos segundos antes de incorporarte definitivamente.
— Si al sentirte mareada tienes la oportunidad de que te tomen la tensión, estarás segura de su causa y podrás:
* En caso de tensión baja: tomar un café o una cola a sorbitos.
* En caso de tensión normal: comer algo dulce, aunque sea sólo un poco de azúcar, lo antes posible.
— Si no te pueden tomar la tensión, bebe alguna cola a sorbitos pequeños al empezar a notar el mareo. Estos refrescos contienen cafeína, que te subirá algo la presión arterial, y azúcar, que combatirá la hipoglucemia.
— Si notas que te vas a caer, ¡ten mucho cuidado!, sobre todo si estás conduciendo. Detente en cuanto puedas y túmbate del lado izquierdo —nunca boca arriba, ya que presionarías los vasos sanguíneos que van por la espalda—; flexiona algo las piernas, quítate el exceso de abrigo, desabróchate el primer botón de la blusa o la chaqueta y respira suavemente. Si es posible, abre o que te abran la ventana y procura que no te rodeen los «solícitos curiosos». Necesitas sobre todo un ambiente fresco.
— Comenta con el ginecólogo el incidente en la próxima visita. No tiene importancia alguna, pero puede controlar tu tensión y tu glucosa en sangre.
Posibles modificaciones del hemograma en el embarazo
Durante la gestación, el ginecólogo te mandará hacer análisis de sangre y orina repetidamente. Al ver los resultados, puedes sentirte alarmada por algunas cifras que no se encuentran en los límites «normales», según las indicaciones del laboratorio. Ante todo, ¡no te asustes! Ten en cuenta que en el embarazo se alteran algunos parámetros, como los siguientes:
— Hematíes (glóbulos rojos): en la sangre de la embarazada, la cantidad de plasma (parte líquida de la sangre) aumenta en mayor proporción que lo hacen los hematíes, es decir, se produce una dilución de los glóbulos rojos. Por ello, al hacer el recuento, se observa un número relativamente menor de lo habitual. El ginecólogo valorará otros parámetros (hematocrito, hemoglobina, hierro, clínica...) para determinar si tienes una anemia real o no.
— Leucocitos: a lo largo del embarazo aumenta el número de leucocitos totales en sangre, sin que ello signifique una alteración de la sangre o infección alguna.
— Velocidad de sedimentación: también se acelera en el embarazo, sin que ello suponga ningún proceso patológico.
— Colesterol: durante la gestación aumenta la tasa de colesterol en sangre un 30 por ciento como resultado de una adaptación metabólica del organismo materno que permite ahorrar glucosa y energía para el feto. El colesterol que contiene la placenta aumenta según avanza la gestación, sugiriendo que se trata de una de las fuentes de dicha sustancia en sangre.
Estos cambios son reversibles en las primeras semanas del puerperio. Salvo complicaciones excepcionales, una dieta adecuada es el único tratamiento a seguir. En la pág. 119 veremos cómo ajustar la alimentación a este incremento.
Nutrición
El peso
Un hecho obvio en el embarazo es el aumento progresivo de peso a lo largo de los nueve meses de espera. Pero es igualmente obvio que resulta necesario saber si ese incremento de peso se debe al proceso del embarazo en sí (niño, placenta, etc.) o a una ganancia excesiva de kilos por otros motivos, algo que debe vigilarse, bien por una cuestión estética, bien porque puedan significar un problema médico.
Aquí vamos a dar unos conceptos básicos sobre la alimentación en el embarazo. No obstante, si quieres encontrar una información más amplia y detallada sobre cómo nutrirte correctamente durante el embarazo y el posparto, consulta mi libro Nueve meses bien alimentados de esta misma editorial. Así sabrás aportar a ese pequeño ser que se está formando y creciendo dentro de ti todo lo necesario y adecuado, tanto para su desarrollo físico como psíquico.
1. ¿Cuál es el incremento de peso propio del embarazo?
— Aunque es evidente que la cantidad de kilos que se pueden ganar en la gestación varía mucho de una mujer a otra, cabe afirmar que en un embarazo de un solo feto se puede engordar entre 8-10 kilos a lo largo de los nueve meses.
— La mayor parte de este aumento corresponde a los componentes uterinos y a los órganos maternos, pero la parte de grasa depositada en el abdomen, la espalda, los muslos y los brazos se debe a una alteración del metabolismo de los hidratos de carbono. Esta grasa debería desaparecer en la lactancia si la madre NO tuviera una alimentación adecuada. Pero como no todas las mujeres dan de mamar y, además, en la lactancia existe un aporte de alimentos normal y en muchos casos excesivo porque se tiene mucho apetito, la utilización de esa grasa reservada para poder nutrir al niño no se realiza.
— El incremento de peso debido al embarazo se fracciona así:

Es decir, puedes aumentar unos 9-10 kg al final del embarazo y haber engordado sólo 1 kilo. Si te cuidas, pocos días después del parto, o algo más si das de mamar (el peso de las mamas puede entonces no sólo mantenerse, sino aumentar algo), recobrarás el peso —desgraciadamente, no siempre las medidas— que tenías antes del embarazo.
2. ¿A qué ritmo se va ganando este peso?
— El ritmo más o menos normal es el siguiente:
* En el 1.er trimestre no se debería subir de peso o, como mucho, unos 500 g (en general por el aumento del tamaño de las mamas), ya que tanto el feto como el resto de los componentes suben de peso realmente poco. Incluso, algunas mujeres que vomitan mucho en estos meses pueden adelgazar algo.
* En el 2.° trimestre, se puede aumentar unos 4 kg. Frecuentemente, hay un «escalón» entre el 6.° y el 7.° mes. ¡No te asustes!, luego será más regular.
* En el 3.er trimestre, se puede subir una media de 5,5 kg. En el último mes, el incremento de peso del niño es de unos 200 g a la semana; es decir, en las últimas cuatro semanas puedes ganar unos 800 g debido, exclusivamente, al peso del niño.
— Sería conveniente que te pesaras al empezar tu embarazo para poder establecer adecuadamente la curva de ganancia de peso. En general, en cada una de las consultas tu ginecólogo te pesará, ¡momento temido por algunas mujeres! Algunas embarazadas se quitan hasta el reloj para evitar la «reprimenda» del médico.
— El aumento de peso, pues, debe hacerse de modo progresivo, no sólo porque el niño crece y requiere un aporte regular de alimentos, sino para evitar que el cuerpo sufra una modificación brusca que conlleve un mayor riesgo de aparición de estrías, flacidez de piel, etc.
— Si la ganancia ponderal es brusca —más de 1 kg por semana—, debes consultar con el ginecólogo, quien valorará el origen de ese súbito aumento y tomará, si es necesario, las medidas oportunas.
— Si no ganas peso al ritmo esperado, también debes informar al médico, quien comprobará, mediante ecografía, el correcto desarrollo del niño. Si éste es adecuado, y tu alimentación eficaz, no hay motivo de preocupación, siempre y cuando se mantenga, eso sí, la vigilancia en el resto de la gestación para confirmar y asegurar un buen crecimiento del bebé (véase CIR).
3. ¿A qué se debe el exceso de peso?
— Si engordas más o, mejor dicho, más deprisa de lo deseado, puede deberse a varias causas: el exceso calórico, la retención excesiva de líquido u otros procesos.
• Exceso calórico, es decir, comer más de la cuenta
El exceso calórico produce un depósito de grasa en el cuerpo. Actualmente existen diversas teorías sobre las calorías que debe ingerir una mujer gestante y, aunque en general se admite que debería aumentar en 200-300 calorías por día en su dieta, es preciso ajustar esta cifra a las necesidades y resultados concretos de cada embarazada.
Hay que recordar que en los primeros meses se puede haber perdido unos kilos a causa de los vómitos repetidos, pero también es cierto que algunas embarazadas suben rápidamente de peso porque su única forma de luchar contra las náuseas es comer continuamente bollos, pan, pasta, etc., o porque su apetito parece insaciable.
En la pág. 61 veremos unas normas generales que se pueden seguir en el embarazo para nutrir bien al niño sin que la madre tenga que usar una o varias tallas más después del parto. Hay que tener en cuenta que la grasa que se acumula en exceso en el embarazo suele depositarse en los glúteos, los muslos y los brazos, siendo más lenta y difícil de eliminar tras el parto.
• Retención excesiva de líquido
Hemos comentado ya que en el embarazo se puede aumentar alrededor de 1 kg debido al líquido retenido en los tejidos. Esto es absolutamente normal, de modo que una ligera hinchazón en los tobillos al final del día, sobre todo en meses de calor o después de estar mucho tiempo de pie, no debe alarmarte.
— ¿Cómo saber que la retención es excesiva?
Lo es si la hinchazón no cede con el descanso y se encuentra predominantemente en la cara y las manos.
Algunas embarazadas observan que se les hinchan la cara y las manos por la mañana, pero que a lo largo del día «mejoran» y por la noche ven «sólo» los tobillos mal. En realidad, el líquido retenido no ha desaparecido, simplemente ha variado el lugar de depósito: por la noche, debido a la posición horizontal, el líquido se deposita en la parte superior del cuerpo. Durante el día, si la mujer está predominantemente de pie o sentada, el agua va «bajando» a las piernas y pies, que se edematizan preferentemente por la tarde.
— ¿Qué hacer si hay una retención excesiva de líquido?
Un aumento brusco y excesivo de peso (más de 1 kg a la semana) a costa de líquido va más allá del problema estético que puede suponer quedarnos con 2-3 kg de más después del parto. Puede ser uno de los síntomas, junto a la hipertensión y la proteinuria (presencia anormal de proteínas en la orina), de la preeclampsia, una de las complicaciones más serias del embarazo.
Por ello, si notas las manos y la cara continuamente hinchadas, con un aumento brusco de peso, tómate la tensión en una farmacia o centro de salud. Si es alta —más de 140 mm de sistólica (máxima) y/o más de 90 mm de diastólica (mínima)—, avisa INMEDIATAMENTE al ginecólogo o acude a la clínica u hospital.
Asimismo, debes buscar ayuda médica urgente si, además de estos síntomas descritos, tienes uno o varios de estos procesos:
* Dolor de cabeza intenso que no cede con los analgésicos que te han permitido tomar.
* Alteraciones en la visión: ves borroso o poco nítido.
* Dolor en la zona del estómago o bajo el esternón.
Si notas que estás reteniendo algo más de líquido, puedes:
* Disminuir la sal de la dieta: en general se recomienda tomar menos sal. En los países mediterráneos, la ingesta de este producto suele ser altísima (quesos curados, embutidos, conservas, alimentos excesivamente sazonados...). El sodio que contiene la sal es necesario para el organismo, pero no su exceso. Con una dieta variada se tiene asegurada la cantidad de sodio necesaria; la carne, el pescado y la leche tienen sodio suficiente sin tener que «rociar» todo lo que comemos con una buena capa de sal. Utiliza especias y hierbas (romero, albahaca, estragón, etc.) para dar sabor a tus platos; descubrirás, probablemente, que incluso te gustan más.
* No usar bicarbonato como antiácido: está contraindicado, ya que contiene una gran cantidad de sodio en su composición.
* Reposar: siempre que puedas, procura echarte del lado izquierdo. Reposando unas horas, los edemas considerados normales van a desaparecer.
* Seguir una dieta para favorecer la eliminación del exceso de líquido: todos sabemos que hay ciertos alimentos que ayudan a los riñones a eliminar una mayor cantidad de orina. Un día a la semana puedes tomar:
— Alimentos diuréticos cocinados sin sal (espárragos, piña, puerros...).
— Alimentos con alto contenido en proteínas y bajos en sodio para que la albúmina que contienen ayude a que el líquido retenido en los tejidos vuelva a los vasos (yogur, trucha, carne magra...).
Asimismo, el médico puede aconsejarte seguir una dieta personalizada y, en dicho caso, indicará su composición y la frecuencia con la que debes seguirla.
* Beber normalmente: salvo indicación expresa del médico, puedes y debes beber 1-1,5 litros de agua, zumos, infusiones... al día para favorecer el trabajo de los riñones.
* No tomar nunca diuréticos de farmacia ni de herbolario: salvo si han sido recetados por tu ginecólogo.
— El síndrome del túnel carpiano
Algunas embarazadas sienten hormigueo en las manos, en general más en una u otra mitad, con falta de sensibilidad y de movilidad fina. Esto se debe a la presión que ejerce el líquido retenido en el túnel carpiano, situado en la parte palmar de la muñeca, por donde atraviesan los nervios que van a la mano y los dedos. Generalmente no es grave ni importante, pero si quieres mejorar, haz ejercicios con las manos en alto para estimular la circulación y, sobre todo, vigila la retención de líquidos.
• Otros procesos que producen un excesivo aumento de peso
— Diabetes mellitus o diabetes gestacional
Una embarazada diabética o con diabetes gestacional puede tener un feto con mayor peso. En este caso, el control médico de la gestante será mucho más estricto. El aumento de tamaño del feto se puede limitar con un correcto control de la glucosa en sangre de la madre, ya sea sólo con dieta o con medicación añadida.
— Embarazo múltiple
Es evidente que, si esperas dos o más fetos, tu peso puede aumentar más allá de los 8-10 kilos. En la pág. 459 hablaremos de los embarazos gemelares.
Dieta en el embarazo
Decir que una embarazada debe comer «bien» es obvio y casi innecesario. Hoy en día, la famosa frase «hay que comer por dos» está totalmente obsoleta. Actualmente, podemos decir que hay que comer para dos.
Tu dieta en el embarazo puede y debe ser variada, comiendo casi de todo pero sin excesos. Sin embargo, hay excepciones: diabetes gestacional, hipertensión... En estos casos el ginecólogo te indicará la rigurosidad con la que seguir tu dieta.
A lo largo de la gestación puedes encontrar distintas trabas para nutrirte bien:
— Si sientes náuseas y/o vómitos los primeros meses, puedes, como ya comentamos, sentir una apetencia selectiva hacia productos como el pan, los bollos o la pasta, disminuyendo así la ingesta de proteínas tan necesarias para el desarrollo del feto. Trata de tomar yogures, queso tipo Burgos, pollo a la plancha y pescado blanco, etc., que te aportarán las proteínas necesarias.
— Si eres incapaz de tomar la cantidad de leche recomendada por el ginecólogo, pueden serte útiles algunos trucos que comentaremos más tarde (pág. 123).
— Si trabajas y comes fuera de casa durante toda la semana, no puedes elaborar tus alimentos ni su condimentación (sal, grasa...). Por ello, la dieta recomendada debe ser dúctil y fácil de aplicar, incluso comiendo en restaurantes o cafeterías, sin agobiarte con el recuento de calorías ni con el peso de los alimentos consumidos. Recomendar un almuerzo de 120 g de judías verdes, 150 g de carne de ternera, 50 g de peras y 10 g de pan puede ser perfecto desde el punto de vista dietético, pero casi imposible de seguir si no comes en casa. Por ello, si no has podido nutrirte correctamente en el almuerzo, procura complementar tu alimentación en el desayuno y la cena.
Si éste es tu caso, en mi libro Nueve meses bien alimentados encontrarás diversas ideas para alimentarte adecuadamente comiendo fuera de casa.
Vamos a ver a continuación los cuatro grandes grupos de nutrientes que has de incluir en tu comida diaria:
1. Proteínas
— Son absolutamente necesarias en el embarazo porque constituyen el material empleado para la formación y el crecimiento de los nuevos tejidos del feto y de la placenta, forman parte de las hormonas y los anticuerpos, y participan en el transporte de las vitaminas y minerales por la sangre.
— En el embarazo, no sólo no puedes prescindir de ellas, sino que aumenta su necesidad, calculándose en 60 g la cantidad diaria recomendable, o sea, el 15 por ciento del aporte calórico total.
— Existen dos tipos de proteínas:
* De origen animal: son de alta calidad porque contienen todos los aminoácidos necesarios. Se encuentran en la carne, el pollo, el pescado, los huevos y la leche.
* De origen vegetal: no son tan completas porque no poseen todos los aminoácidos necesarios, por lo que deben ser combinadas en la dieta con las de origen animal. Se hallan en los cereales, las legumbres, el arroz, los frutos secos... En la pág. 135 hablaremos de este problema en las embarazadas que siguen una dieta vegetariana.
— En una dieta normal es muy fácil conseguir la cantidad de proteínas necesarias. Es frecuente almorzar y cenar a base de carne, aves o pescado. Si no te gusta alguno de estos alimentos, no te preocupes; tu niño estará perfectamente nutrido si lo sustituyes por otro de este mismo grupo (carne de vaca, ternera o cordero, pescado, aves, huevos).
2. Hidratos de carbono o glúcidos
— Son, junto a las grasas, la fuente de energía, y se utilizan como combustible para tu cuerpo y el del feto; deben constituir el mayor porcentaje de la dieta, el 50-55 por ciento del aporte calórico total del día.
— Hay dos tipos de glúcidos:
* Simples: aportan una energía inmediata y se encuentran en las frutas, las verduras, el azúcar, los dulces (miel, mermeladas, etc.), la lactosa de la leche...
* Complejos: dan una energía más duradera y son ricos en fibra. Se hallan en los cereales, las féculas, la pasta, las legumbres, el pan integral, el arroz, las patatas...
— En el embarazo no se necesita aumentar la cantidad de azúcar y dulces, porque no aportan elementos nutritivos interesantes y, sin embargo, pueden incrementar el número de calorías ingeridas, y producir un aumento excesivo de peso. El aporte diario de hidratos de carbono se va a hacer a base del resto de glúcidos, preferentemente integrales.
3. Grasas
— Equivalen al 25-30 por ciento del total calórico de la dieta y son una fuente de energía muy concentrada (1 g de grasa proporciona 9 calorías), por lo que se deben ingerir prudentemente.
— Hay tres tipos de grasas:
* Las grasas saturadas: se encuentran contenidas en los productos de animales mamíferos (embutidos, carnes grasas, fiambres, tocinos, mantequilla, etc.). Asimismo, existen productos de origen vegetal (palma, coco, palmiste y chocolate) que contienen un alto nivel de grasas saturadas. Deben consumirse con moderación.
Su aumento en la dieta está relacionado con el aumento del colesterol.
* Las grasas monoinsaturadas: se encuentran fundamentalmente en las aves y el aceite de oliva. El ácido graso representativo de estas grasas es el ácido oleico.
Su efecto sobre el colesterol es neutro, aunque se ha demostrado el efecto positivo del aceite de oliva, que eleva las lipoproteínas HDL, portadoras del colesterol «bueno».
* Las grasas poliinsaturadas: están contenidas en la mayoría de los aceites y margarinas vegetales (girasol, etc.), ricos en ácido linoleico, y en las grasas de pescado, fundamentalmente en los pescados azules (salmón, atún, bonito, sardinas, etc.). No pueden faltar en tu dieta ya que, entre otras funciones, son necesarias para el transporte de algunas vitaminas que aumentan las defensas del organismo. Consume pescado cinco veces a la semana, procurando que dos de ellas sea pescado azul, dado su gran contenido en ácidos grasos Omega 3.
— Es necesario un aporte de grasas equilibrado, ya que cada tipo cumple una función básica en el organismo. No obstante, debes limitar la ingesta de grasas saturadas, tomando sólo las contenidas en los alimentos (carne, pescado, aves...) y quitando su exceso (por ejemplo, eliminando la grasa del pollo). Igualmente, procura no comer o comer muy pocos embutidos, carne de cerdo, bollos, pasteles y cremas, para así prevenir no sólo el exceso de peso, sino el aumento excesivo del colesterol durante el embarazo.
4. Vitaminas y minerales
— En el embarazo es necesario que el aporte de vitaminas y minerales sea suficiente, porque son esenciales tanto para el crecimiento del feto como para mantener las reservas de la madre. Si quieres una información más detallada, consulta mi libro Nueve meses bien alimentados.
— Una dieta rica y equilibrada «debería» aportar cantidad suficiente de vitaminas y minerales, pero suele ser deficitaria en hierro y calcio.
— Por eso, durante estos meses, el ginecólogo recomienda muy frecuentemente un suplemento vitamínico-mineral. Pero, obviamente, esto nunca puede sustituir a una correcta alimentación. Dicho suplemento es especialmente necesario en mujeres de riesgo (vegetarianas, con embarazo gemelar, malnutridas, etc.). Es importante que te ciñas a la dosis prescrita, ya que una dosis muy alta puede ser perjudicial para ti y para el niño. Por supuesto nunca deberás tomar ningún preparado de vitaminas y minerales que no haya sido recetado por tu ginecólogo.
* Hierro: la cantidad de hierro que necesitas en el embarazo aumenta, porque interviene tanto en la formación del feto, la placenta y el cordón umbilical, como en la formación de los glóbulos rojos maternos.
Las mejores fuentes de hierro en la alimentación son: la carne roja, los berberechos, las anchoas, la yema de huevo, las sardinas en aceite... El hierro contenido en los alimentos vegetales (espinacas, lentejas, frutos secos, etc.) se absorbe en una cantidad mínima.
Aunque el hígado es una magnífica fuente de hierro, no es muy recomendable su ingesta frecuente en el embarazo, ya que en él se acumulan las sustancias que se suelen utilizar para acelerar el engorde de los animales y pueden ser perjudiciales para tu hijo.
Como su absorción es mejor en presencia de vitamina C, toma al mismo tiempo que estos alimentos —o que tu suplemento de hierro, si te lo ha recetado el ginecólogo— un zumo de naranja, fresas, kiwi, tomate, limón...
Se estima que, a lo largo del embarazo, se necesitan unos 1000 g de hierro. Raramente una mujer tiene grandes depósitos de hierro antes de quedarse embarazada (250-300 g), por lo que es normal necesitar un aporte extra en forma de medicamento, ya que resulta difícil obtener las cantidades necesarias sólo a través de la dieta.
Asimismo, es necesaria la ingesta de un suplemento de este mineral como tratamiento de determinadas anemias que aparecen con cierta frecuencia en el embarazo.
El hierro no siempre es bien tolerado por el estómago de la madre, y aunque se recomienda tomar el suplemento en ayunas, a veces su ingesta produce náuseas o malestar gástrico. En tal caso, tómalo después de las comidas, aunque su absorción sea algo menor.
No te asustes si, durante los días que estás tomando hierro, tus heces tienen una coloración negruzca. Es completamente normal. Con el tratamiento de hierro, algunas embarazadas refieren un mayor estreñimiento, mientras que otras tienden a la diarrea.
* Ácido fólico: los folatos (vitamina B9) son necesarios en MAYORES cantidades en el embarazo porque se utilizan para la formación extra de sangre y para el correcto desarrollo del feto, previniendo las malformaciones del cierre del tubo neural (espina bífida, etc.).
TODA embarazada debe tomar un suplemento de ácido fólico desde el principio de la gestación, ya que la alimentación diaria NO aporta la cantidad suficiente de esta vitamina. Informa a tu ginecólogo lo antes posible, preferiblemente con antelación si planeas un embarazo, para que prescriba el suplemento cuanto antes.
La medicación puede ser indicada meses antes del embarazo en casos de riesgo (antecedentes familiares o hijo anterior con espina bífida, etc.).
* Calcio: el calcio es un mineral necesario para la formación de los huesos del feto, el mantenimiento de la masa ósea de la madre y la prevención de los calambres musculares.
En el embarazo se necesitan unos 1200-1400 g de calcio al día. Su mejor fuente son los productos lácteos: leche (sólo con tomar 1 litro de leche enriquecida en calcio supliríamos la cantidad recomendada), queso, yogur, etc. Asimismo, es importante señalar que la lactosa contenida en la leche favorece la absorción del calcio.
Otros alimentos que contienen calcio son: pescados (sobre todo merluza, sardinas en lata, gambas...), cereales (copos de avena, harina integral, salvado, muesli, pan blanco o integral...), chocolate, frambuesa, kiwi, naranja y frutos secos. Pero la cantidad de estos alimentos que tendrías que tomar para alcanzar los gramos de calcio requeridos sería tan grande que aumentaría mucho el aporte de calorías, por lo que deberías informar al ginecólogo para que valorara la necesidad de recetarte un suplemento.
Los lácteos no deben mezclarse con chocolate, cacao, espinacas, acelgas, espárragos, champiñón o cereales integrales, porque estas sustancias dificultan la absorción del calcio.
* Vitamina D: mantener su correcto nivel en sangre a lo largo del embarazo es esencial, ya que esta vitamina es la responsable de la fijación del calcio en el hueso.
Para «activarla» es necesaria la exposición a los rayos ultravioletas del sol, por lo que en estos meses resulta conveniente que pasees o estés bajo la luz solar algún tiempo cada semana.
Algunas leches y, por supuesto, los suplementos medicinales, contienen un complemento de esta vitamina.
* Otras vitaminas (A, C, E, B1, B6, B12): también son necesarias para el buen desarrollo del niño. Una alimentación correcta «debería» aportarlas en cantidad suficiente. No obstante, es frecuente que tu ginecólogo te recomiende un suplemento farmacológico que las contenga.
Pautas generales de alimentación en el embarazo
Para calcular la perfecta proporción de proteínas, hidratos de carbono y grasas, así como el número de calorías ingeridas a lo largo del día, tendrías que consultar constantemente la tabla de alimentos y pesar todo lo que comes. Esto, evidentemente, es inasequible para la gran mayoría de las embarazadas. Vamos, pues, a dar unas pautas generales sobre la alimentación que hay que seguir estos meses:
— Tomar dos veces al día proteínas de origen animal, pudiendo escoger entre carne, aves, pescado o huevos.
— Tomar de 1/2 a 1 litro de leche diario o su equivalente en yogur, queso fresco o leche en polvo. La leche no sólo es necesaria por el aporte de calcio, sino por el contenido en proteína láctea, importantísima para el desarrollo del niño. No hay más que pensar de qué se alimenta un recién nacido: SÓLO de leche.
Si no te gusta la leche en absoluto, o no encuentras el momento para beber 3-4 vasos de leche al día, puedes «esconderla» añadiendo 1-2 cucharadas de leche en polvo en los yogures, el café de la mañana, los purés de verduras o de patata, etc. (1 cucharada de leche en polvo equivale a 100 cc de leche). También puedes añadir queso fresco al guisar la pasta, en ensaladas, pechugas de pollo, etc.; con un poco de imaginación, aumentarás el uso de productos lácteos sin enterarte.
El contenido de calcio y proteínas de la leche entera, semidescremada o descremada es el mismo, por lo que, si tienes problemas de sobrepeso, puedes tomar habitualmente leche y derivados descremados durante estos meses. Hoy en día puedes encontrar, incluso, leche de los tres tipos enriquecida en calcio, un complemento magnífico para tu dieta.
— Tomar fruta y verdura dos veces al día. Si tienes problemas de digestión muy lenta, gases o sobrepeso, es preferible que ingieras la fruta 2 horas antes o después de las comidas (a media mañana o como merienda).
— Tomar con moderación arroz, pan, pasta —preferentemente integrales— y legumbres.
— Beber 5-6 vasos de agua, infusiones, zumos de frutas o vegetales. El agua, tan bienvenida por el organismo, regula el trabajo del intestino, de los riñones y de la piel, y colabora en la formación del feto.
— Reducir el consumo de grasas de origen animal: mantequilla, cerdo, bacon, tocino, embutidos, quesos curados, nata, etc., así como el consumo de alimentos fritos y excesivamente grasos (patatas fritas, rebozados, etc.); incluir el pescado en la dieta como fuente de grasas cinco veces por semana, de las cuales dos deberían ser pescado azul (salmón, atún, bonito, sardina, boquerón, etc.); utilizar aceite de oliva u otros aceites de origen vegetal (girasol, soja...).
— Reducir el consumo de alimentos dulces —pasteles, chocolate, preparados de pastelería—, sobre todo industriales, porque aparte de su alto contenido calórico contienen gran cantidad de grasas saturadas.
— Reducir el consumo de sal. Para sustituirla utiliza hierbas y especias como condimentos: romero en la carne, eneldo en el pescado, albahaca en la ensalada... ¡Está riquísimo!
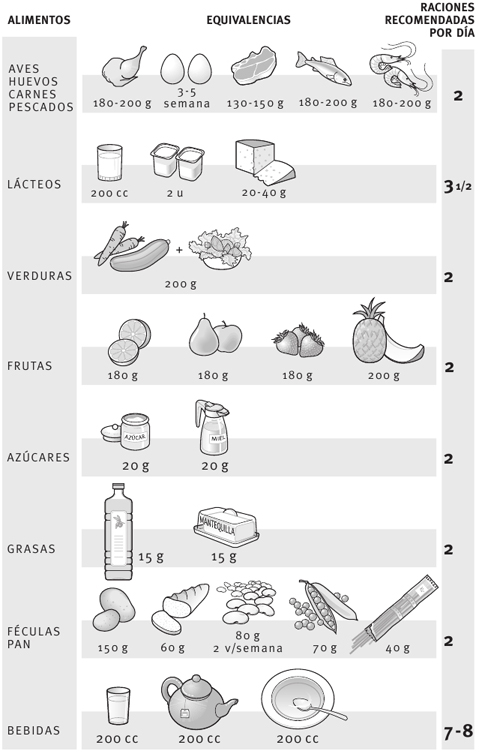
Fig. 17. Pauta de raciones recomendadas por día a escoger entre los distintos alimentos de un mismo grupo (pesados en crudo y sin hueso).
— Reducir el consumo de café, té, bebidas de cola y bebidas alcohólicas (véase apartado siguiente).
— Hacer 5-6 pequeñas comidas al día: ayuda a digerir mejor y más rápido y mantiene la alimentación regular y constante al niño, evitando periodos de prolongada hipoglucemia.
— La forma de preparar y condimentar los alimentos es tan importante como su cantidad o su calidad. Es preferible guisar de un modo sano (a la plancha, al vapor, al horno o hervido), intentando no utilizar un exceso de grasa ni demasiadas salsas (mayonesa, crema de leche...).
Todos estos puntos no dejan de ser sólo unas directrices generales de una dieta adecuada para la madre y su hijo. En la figura 17 puedes ver un resumen indicativo de cómo confeccionar tu dieta diaria. Si no existen problemas médicos añadidos, toda embarazada, a lo largo de los nueve meses, hace alguna pequeña trampa: un pastel de manzana con nata, unos huevos fritos con chorizo y patatas fritas... Hay que ser natural y espontánea, pero siendo consciente de que estás formando a tu hijo, que depende enteramente de ti. Si eres suficientemente adulta como para estar embarazada, también lo eres para cuidar a tu bebé de la mejor forma posible. No hay duda de que una de esas formas es nutrirle bien.
¿Puedo tomar...?
1. Café, colas, té, chocolate
— Estos alimentos tienen en su composición cafeína o teína, sustancias vasoconstrictoras (es decir, que disminuyen la luz de los vasos), y, por tanto, limitan la llegada de sangre con oxígeno y alimentos nutritivos al niño. Por otra parte, la cafeína disminuye la absorción del calcio y del hierro.
— Es conveniente limitar la ingesta de cafeína diaria a no más de 200 mg diarios. Siempre que tus bebidas no sean descafeinadas, las cuales puedes tomar libremente, no puedes sobrepasar:
* Café: 2 tazas medianas de café de cafetera casera o 2 pequeñas de expreso.
* o té: 4 tazas de té.
* o refrescos de cola: durante el embarazo, se recomienda no sobrepasar la dos latas al día, ya sea en versión normal como light.
* o chocolate: tomando algo de cacao o de chocolate al día sólo deberías reducir 1/2 taza de café de tu dieta diaria.
— Puedes tomar té rojo, que posee un contenido en teína menor que el té negro (el normal), pero no es conveniente el té verde, especialmente en los primeros meses de gestación. Diversos estudios asocian este tipo de té con un mayor número de abortos, especialmente, si se asocia con otros estimulantes que potencian su efecto. Asimismo, se apunta la posibilidad de un mayor riesgo de tener un bebé con espina bífida u otras alteraciones, ya que grandes cantidades de té verde disminuyen la acción del ácido fólico.
2. Sustitutivos del azúcar
— En la actualidad no es infrecuente el uso de edulcorantes para sustituir el azúcar, ya sea por guardar la línea o por problemas médicos (diabetes gestacional, etc.). Los más utilizados son:
* Sacarina: sabemos que atraviesa la placenta y que se elimina despacio en el feto. Aunque no se ha demostrado la existencia de ninguna malformación, algunos autores sugieren que sería preferible consumirla en cantidades moderadas en el embarazo.
* Aspartamo: diversos estudios realizados demuestran que el uso normal del aspartamo durante la gestación es inocuo para la madre y el hijo, de modo que puedes utilizarlo para endulzar tus alimentos si lo deseas.
Las madres que padecen fenilcetonuria (¡no te preocupes!, no puedes tener esta enfermedad sin saberlo) no pueden tomar aspartamo porque está formado por dos aminoácidos, uno de los cuales —la fenilalanina— no se metabolizaría si padecieras dicha enfermedad.
3. Alcohol
— El alcohol es una sustancia que, aunque socialmente admitida, se puede considerar una droga que atraviesa la placenta y adquiere en la sangre del niño la misma concentración que en la de la madre. Existe un acuerdo generalizado sobre la peligrosidad del alcohol en el feto, sobre todo al principio del embarazo, pero no se conoce la cantidad mínima no dañina para el niño.
— En España y en otros países en los que el alcohol no es muy caro y resulta muy accesible, se puede considerar «normal» comer con vino, tomar un par de cervezas diarias y un whisky o un licor por la noche. Esto es algo claramente peligroso para una mujer embarazada.
— Siempre será mejor suprimir cualquier tipo de alcohol en la gestación, aunque muchos ginecólogos permiten la ingesta de un vasito de buen vino en alguna comida o una cerveza esporádica. Convendría, no obstante, que consultaras con tu médico para conocer su opinión y seguir su consejo.
— Una ingesta excesiva de alcohol puede producir en el niño un conjunto de graves síntomas, el llamado síndrome alcohólico-fetal, que supone:
* Alteraciones del sistema nervioso (neurológicas, de conducta, retraso psicomotor...).
* Retraso de crecimiento intrauterino.
* Microcefalia (cráneo pequeño).
* Otras malformaciones (cardiacas, cutáneas, en genitales, renales, esqueléticas...).
— Si sospechas que tu ingesta diaria de alcohol es superior a la permitida, o dependes claramente de él, informa cuanto antes a tu médico sin ocultar la verdadera cantidad que bebes habitualmente. Te pueden ayudar a reducir su consumo o incluso a conseguir la abstinencia.
4. Tabaco
— Es uno de los puntos en que hay mayor consenso a nivel mundial: el tabaco es peligroso para tu hijo y produce complicaciones en el embarazo, aunque, es evidente, depende en gran medida del número de cigarrillos que se fumen al día.
— Los efectos nocivos que acarrea el tabaco en el embarazo son múltiples. Las fumadoras pueden:
* Tener niños más pequeños para su edad gestacional CIR (pág. 464): el niño no será menor porque su padre o madre sean pequeños, sino porque el tabaco produce una vasoconstricción en los vasos que nutren al niño, por lo que éste recibe menos alimento y oxígeno y puede crecer menos.
* Tener desprendimiento prematuro de placenta, que es una de las complicaciones más graves del embarazo (pág. 316).
* Tener partos prematuros.
* Parece haber también una relación entre el tabaco y la mayor incidencia de muerte súbita del recién nacido.
— Si eres de esas mujeres que aborrecen el tabaco en el primer trimestre por sus náuseas, ¡APROVECHA! y no vuelvas a fumar. Los efectos negativos sobre el niño son mayores en el tercer trimestre, y los beneficios de dejar de fumar son tan importantes para el niño y para ti que compensa hacer un esfuerzo. ¡Qué mejor estímulo para la salud de tu hijo que adoptar la decisión que sabías que debías tomar! Si el embarazo te sirve para abandonar el tabaco, persevera, y cuando mires a tu hijo agradécele haberte «forzado» a tomar esa decisión tan difícil pero tan inteligente.
— Ahora bien, si realmente tu grado de ansiedad es tal que no puedes dejar de fumar, procura:
* No fumar más de 10 cigarrillos al día.
* Fumar sólo la primera mitad del cigarrillo.
* Fumar tabaco bajo en nicotina.
* Fumar con el estómago lleno, nunca antes de las comidas.
* Fumar a lo largo del día, no todos los cigarrillos por la tarde.
— Fumadoras pasivas. Aunque cada vez hay una mayor sensibilidad hacia los no fumadores, sobre todo si se trata de mujeres embarazadas, es prácticamente inevitable estar algún tiempo al lado de personas que fuman. Si el fumador se encuentra en casa, puedes pedirle cariñosa pero decididamente que fume en otra habitación, y por supuesto que no fume en el dormitorio antes de dormir. Incluso, ¿por qué no hacer campaña para que te acompañe en tu decisión de dejar de fumar? Si, a pesar de la legislación vigente, tienes problemas en el trabajo conviene plantear la cuestión desde el principio; la ley y el sentido común están de tu parte. En todo caso, tienes que saber que siendo fumadora pasiva el feto no se ve afectado tan directamente como si la fumadora fueras tú.
5. Drogas
— En este apartado no vamos a tratar sobre la dependencia de las drogas; si éste es tu caso, no dudes en hablar claramente de tu problema con el ginecólogo para tratar de buscar una solución necesaria para el niño y para ti, tanto en el embarazo como para el parto.
— Vamos, sin embargo, a tratar de describir los efectos que el consumo habitual —no en grado de dependencia— tiene tanto sobre el embarazo en sí como directamente sobre el niño.
* Cocaína: la cocaína afecta tanto al útero como al feto al atravesar la placenta fácilmente. Conviene que la madre sea consciente de las consecuencias negativas de esta droga, ya que, por sus efectos euforizantes, puede llegar a creer que «todo va bien» en su embarazo.
Sus principales efectos son:
— Sobre la madre: debido a la hiperestimulación noradrenérgica, se produce un menor riego sanguíneo del útero por vasoconstricción, lo que puede provocar:
• Aborto: por aumento de la actividad contráctil del útero tras la absorción de la cocaína.
• Hematoma retroplacentario y hemorragia de las vellosidades coriónicas.
• Desprendimiento prematuro de la placenta.
• Hipertensión arterial materna (detectable inmediatamente tras la administración de la droga) y posible preeclampsia.
• Parto prematuro.
— Sobre el feto: hay que tener en cuenta que el feto está recibiendo en su sangre una dosis de sustancias en igual concentración que la absorbida por la madre, quien, obviamente, tiene un mayor peso y volumen corporal y sanguíneo, por lo que los efectos de la droga sobre el niño son, si cabe, más claros. Sus efectos son:
• Crecimiento intrauterino retardado (CIR), del que se habla en la pág. 464: dado el menor riego uterino, cada vez que se consume cocaína el niño recibe una menor cantidad de oxígeno y de alimento.
• Episodios de hipertensión y aumento de la frecuencia cardiaca fetal: como consecuencia del incremento en el plasma fetal de las catecolaminas, aumentan las necesidades del niño —no satisfechas— de oxígeno. Estos efectos son detectables de inmediato, cada vez que se consume cocaína.
• Alteración del desarrollo cerebral.
• Alteraciones neonatales negativas en el comportamiento neurológico, con respuestas alteradas y retrasadas a estímulos ambientales, que diversos estudios han asociado a su consumo.
La gran mayoría de los efectos negativos que se desprenden del uso de la cocaína en el embarazo son debidos a alteraciones cardiovasculares que, aunque en magnitud mucho menor, también produce el tabaco. Por tanto, el uso simultáneo de cocaína y tabaco puede agravar extraordinariamente las consecuencias negativas tanto para la madre como para el niño.
* Cannabis (marihuana, hachís, grifa): el cannabis es una planta de la que se extrae la droga en formas diferentes. Las preparaciones a base de sumidades florales y hojas de la planta femenina desecada darán lugar a la marihuana o grifa, mientras que las preparaciones a base de resina pura darán lugar al hachís.
El principio activo del cannabis, el tetrahidrocannabinol (THC), se halla en mayor cantidad en el hachís que en la marihuana. Esta sustancia tiene un paso transplacentario prácticamente completo, alcanzando en el feto niveles muy altos, casi idénticos a los encontrados en la madre.
No existe un acuerdo total sobre los efectos que la marihuana puede ocasionar en el embarazo y en el niño, aunque sí hay ciertos datos bien contrastados:
— En los cigarrillos de hachís, el contenido de alquitrán y nicotina absorbido es considerablemente mayor que en un cigarrillo de tabaco, ya que se fuman ambas hierbas juntas y en cigarrillos sin filtro.
— El monóxido de carbono que contiene todo lo que se fuma está presente en la sangre materna y fetal, disminuyendo la capacidad de ésta de transportar oxígeno.
— El consumo de cannabis incrementa en el plasma fetal la cantidad de noradrenalina, por lo que los efectos vasoconstrictores que esta sustancia produce pueden aparecer en el feto, sobre todo si se asocia con el tabaco.
— El consumo de cannabis se asocia claramente a un mayor número de partos prematuros, así como a una mayor incidencia de meconio en el líquido amniótico durante el parto.
— Se presentan con mayor frecuencia síntomas neurológicos centrales y alteraciones del comportamiento (niños hiperemotivos y con capacidad disminuida de aprendizaje).
— El THC que contiene el cannabis pasa a la leche materna. Asimismo, la producción láctea se ve disminuida al producirse una menor cantidad de prolactina.
Por todo ello, y aunque en el futuro habrá estudios más profundos sobre la incidencia del cannabis en el embarazo y en el niño, debemos instar a la embarazada a que se abstenga totalmente de fumar esta hierba, ni siquiera esporádicamente, durante todo su embarazo.
Dietas especiales
1. Dieta para el control del peso
— En mi libro Nueve meses bien alimentados se dedican unos amplios apartados a las dietas.
— Ya hemos hablado del aumento de peso en el embarazo y hemos comentado que se puede nutrir perfectamente al niño sin necesidad de acumular un exceso de grasa, de la que te sería bastante difícil desprenderte después del parto. Desgraciadamente, muchas embarazadas se quejan de que, comiendo igual o menos que antes del embarazo, engordan a un ritmo vertiginoso. Un estudio realizado en Suecia puede aclararnos el porqué: en el embarazo se ha demostrado la alteración de concentración de unas hormonas gastrointestinales (colecistocinina y somatostatina) que aumentan el rendimiento de la función digestiva y favorecen el anabolismo (la capacidad de almacenar la energía de los alimentos). Con ello se aprovechan al máximo los nutrientes para el niño y, de paso, se gana peso más fácilmente. También hemos hablado de cómo la colecistocinina produce somnolencia después de comer durante los primeros meses, de modo que toda la energía se reserve para el feto. Así pues, todo tu organismo está volcado en la formación de un nuevo ser y no «desperdicia» nada.
— En el embarazo se puede caer, hablando del peso, en dos extremos no recomendables:
* Las mujeres que anteponen la estética a todo, incluso a la salud de su hijo. Aunque no es muy frecuente, hay que considerar el problema. Si vas a cuidar esmeradamente a tu hijo cuando haya nacido, ¡piensa en él desde ahora! Con una alimentación correcta se puede controlar perfectamente el peso, pero tu hijo te necesita.
* Las mujeres que toman su gestación como el pretexto perfecto para abandonarse. «Total —dicen—, qué más da, ya no tengo ninguna forma...», o intentan compensar otros problemas con la comida (el cansancio, las dificultades en el trabajo, las antiestéticas varices, las estrías...). En ocasiones, se necesita un apoyo o estímulo extra para no caer en la tentación y bajar la guardia, dando todo por perdido. Pero no olvides que sigues siendo una mujer embarazada y atractiva, y que puedes y debes cuidarte. Una cosa es estar embarazada y otra, muy distinta, estar gorda.
— ¿Qué dieta conviene seguir en el embarazo? Tu ginecólogo puede recomendarte una dieta si cree que tu ganancia de peso está claramente ligada a una alimentación inadecuada o excesiva. Por supuesto, no se pueden hacer regímenes draconianos, ya sea hipocalóricos o disociados, salvo expresa prescripción médica. En general funcionan mejor las dietas no estrictas ni en horarios ni en cantidad, vigilando simplemente ciertos puntos:
* No saltarse comidas: no es bueno para tu hijo y muy probablemente comerás más en la siguiente.
* Suprimir el azúcar, los dulces y la bollería.
* Tomar las proteínas (carne, aves, pescado y huevos) cocinadas sin mucha grasa.
* Tomar preferentemente los hidratos de carbono en forma de verdura y de fruta (no plátano, higos, uvas, aguacate, chirimoya o caquis).
* Limitar o, en casos especiales y con permiso médico, suprimir el pan, las harinas, la pasta, las patatas y las legumbres.
* Tomar productos descremados (leche, yogures, quesos...).
* Desayunar correctamente (por ejemplo, café con leche y queso fresco, o tortilla francesa y una infusión...).
* Tomar algo a media mañana y a la hora de la merienda (buen momento para comer fruta y/o un yogur), para así no caer famélicas sobre el almuerzo o la cena.
2. Dieta para vegetarianas
— Una mujer vegetariana que lea el capítulo de este libro dedicado a la nutrición puede sentirse preocupada por su bebé, ya que en él se habla constantemente de la necesidad de incluir en la dieta proteínas animales. Vamos a intentar puntualizar varios aspectos. (Véase mi libro Nueve meses bien alimentados.)
— Hay dos tipos de dieta vegetariana (aunque si eres vegetariana lo sabes perfectamente):
* Vegetariana pura: que excluye todo tipo de alimentos de origen animal, incluyendo leche y huevos.
* Lacto-ovo vegetariana: que admite leche y huevos, pero no la carne ni el pescado ni las aves.
— En el primer caso puede verse claramente disminuida la ingesta de proteínas que necesita el niño para su correcta formación, ya que el aporte proteico se limita a las proteínas de origen vegetal y éstas no contienen todos los aminoácidos que requiere el feto. Asimismo, puede ser insuficiente la cantidad de calcio que se toma en la dieta, ya que sólo se obtiene a través de alimentos que no lo contienen en suficiente cantidad (frutos secos, naranjas, kiwis, frambuesas y cereales). El tofú puede ser una buena fuente de calcio si está preparado con este mineral; asegúrate de ello al adquirirlo.
— Si éste es tu caso, deberías consultar con tu ginecólogo desde el principio de tu gestación. Él te aconsejará en cada caso cómo complementar el aporte proteico (existen en el mercado preparados que contienen una alta concentración de proteínas), así como la necesidad de suplementos cálcicos y de vitamina B12 (presente en huevos, leche y productos animales), vitamina D y otras vitaminas y minerales deficitarios en este tipo de dieta.
— En el caso de las lacto-ovo vegetarianas, no se plantea tan nítidamente el problema, ya que tanto la leche y sus derivados como los huevos pueden aportar los nutrientes que faltan en la dieta vegetariana pura. En todo caso, comunica a tu médico los alimentos que no consumes para que valore la necesidad de añadir algún complemento en tu dieta.
3. Dieta en la diabetes gestacional
— La diabetes gestacional es una intolerancia a los hidratos de carbono que aparece por primera vez en el embarazo. Ocurre en el 1-5 por ciento de las gestantes. En mi libro Nueve meses bien alimentados, encontrarás un capítulo detallado sobre esta alteración, así como un ejemplo de dieta a seguir.
— Test de O’Sullivan. El ginecólogo, ya sea por control rutinario o debido a la historia clínica y analítica de la embarazada, puede indicar la realización de este test. Esta prueba se efectúa entre las semanas 24 y 28 de gestación. Se analiza el nivel de glucosa en sangre (glucemia) de la mujer en ayunas, se toma una sobrecarga de glucosa por vía oral y, tras una hora de espera (sin fumar, comer ni moverse), se determina nuevamente la glucemia. Si el resultado es patológico, se recomienda hacer el test de sobrecarga de glucosa. En dicha prueba, se determina la glucemia, en ayunas, a los 60, 120 y 180 minutos. Estas determinaciones permiten el diagnóstico de una diabetes gestacional o de una intolerancia a los hidratos de carbono y permite iniciar el tratamiento dietético o médico adecuado.
— La dieta, en estos casos, debe ser personalizada y ha de adaptarse a los niveles de glucosa que presenta cada gestante. En líneas generales:
* Se suprimen el azúcar, ciertas frutas (higos, plátanos, caquis, cerezas, nísperos, uvas, melón), los dulces, la bollería y el alcohol.
* Se orienta sobre la ingesta de fruta al día y sobre la de pan, pasta y arroz a la semana (preferentemente integrales).
* Se controla el número total de calorías al día y se fraccionan las comidas haciendo seis pequeñas ingestas diarias para evitar la hipoglucemia materna y fetal.
* Se puede tomar aspartamo como edulcorante artificial.
* No se pueden consumir aquellos productos que, aun no conteniendo glucosa, tienen fructosa en su composición (por ejemplo, algunas mermeladas bajas en calorías...).
— Si padeces una diabetes gestacional en tu embarazo, no te preocupes, pero sigue rigurosamente las indicaciones de tu ginecólogo. Un correcto control médico puede ayudar a prevenir las complicaciones tanto para ti como para tu hijo.
— La intolerancia a los hidratos de carbono desaparece tras el parto en el 98 por ciento de las mujeres. No obstante, es preciso mantener la vigilancia en el futuro, ya que puede reaparecer dicha intolerancia o una verdadera diabetes crónica (diabetes mellitus), algo que, según los diversos autores, puede ocurrir entre el 9 y el 56 por ciento de las mujeres que padecieron una diabetes gestacional.
Relaciones sexuales
¿Se pueden mantener relaciones sexuales durante el embarazo?
Como en casi todo lo que se refiere al embarazo, no es posible generalizar. En principio, se admite que la pareja, si lo desea, puede mantener relaciones sexuales libremente y con total normalidad, tanto en frecuencia como en posturas.
No obstante, el ginecólogo puede recomendar espaciarlas, o incluso, en ocasiones, abstenerse, si existen ciertas circunstancias clínicas tales como:
— En el primer trimestre: abortos previos, sangrado en las primeras semanas, placenta baja o previa, etc.
— En el resto del embarazo: hemorragias, placenta previa, amenaza de parto prematuro, rotura de bolsa, incompetencia cervical, infecciones vaginales, insuficiencia placentaria, etc.
— En las dos últimas semanas de gestación: se recomienda, habitualmente, evitar las relaciones sexuales.
Las posturas
En principio, no hay ninguna postura prohibida, pero el aumento de volumen del abdomen de la embarazada puede hacer más cómodas las posiciones laterales o con la mujer encima. Has de saber que en ningún caso puedes hacer daño al niño, ni con la penetración ni al soportar peso sobre la tripa. El feto se encuentra bien protegido dentro del útero, que está sellado por el tapón mucoso y rodeado de una bolsa de líquido amniótico que amortigua la presión.
¿Puedo notar algo en el abdomen después de tener relaciones sexuales? ¿Es normal?
Lo que puedes notar es que la tripa está dura, es decir, que tienes contracciones. Esto ocurre por tres causas:
— La actividad física que has realizado.
— Llegar al orgasmo.
— La prostaglandina, hormona contenida en el semen, que, al depositarse en la vagina, puede hacer que el útero se contraiga.
Tener algunas contracciones después de tener relaciones sexuales es totalmente normal, pero no son lo suficientemente intensas como para producir abortos ni partos prematuros, y tampoco afectan al riego ni a la oxigenación del feto. No debes preocuparte innecesariamente; la ansiedad y el miedo que se originan al no estar bien informada pueden dar lugar a más contracciones que las que normalmente se presentan tras una relación sexual. No obstante, si lo prefieres, al terminar puedes descansar apoyada en el lado izquierdo unos minutos para que el útero se relaje antes.
Ahora bien, debes informar al médico si:
— Las contracciones no ceden en poco tiempo o son dolorosas. Él valorará si debes interrumpir las relaciones sexuales, al menos durante un tiempo.
— Sangras tras el coito. No te alarmes, suele deberse a un pequeño vaso del cuello del útero. No obstante, conviene que tu ginecólogo lo confirme cuanto antes.
El deseo sexual
Aunque la sexualidad en el embarazo «debería» ser una continuación de la que previamente se vivía, casi todas las parejas notan que la gestación influye de algún modo en sus relaciones sexuales. Si bien no se puede teorizar ni reducir a números o estadísticas algo tan personal como la vida sexual de una pareja, se podría intentar resumir la posible evolución de la libido durante la gestación de la siguiente manera:
— 1.er trimestre: suele disminuir la apetencia en uno o ambos miembros de la pareja por distintos motivos, entre ellos:
* Miedo al aborto (generalmente por falta de información).
* Náuseas y/o vómitos en las primeras semanas.
* Sueño: la embarazada «cae» rendida a cualquier hora.
* Sensibilidad y/o dolor en los pezones.
* Falta de atracción: el hombre ve a la mujer como a una «embarazada» y su imagen no le resulta sugerente.
— 2.° trimestre: se suele recuperar bastante la frecuencia de las relaciones. La pareja va adaptándose poco a poco a los cambios físicos y psíquicos que experimenta la mujer. En general, los vómitos han cedido y el volumen de la tripa todavía no es llamativo.
— 3.er trimestre: la frecuencia de las relaciones sexuales suele disminuir en un gran número de parejas por distintas causas:
* La tripa ha crecido y uno o ambos miembros de la pareja pueden sentir menos deseos.
* Los «obstáculos» físicos son cada vez mayores.
* Se puede tener miedo a dañar al bebé por el peso sobre la tripa o a golpear su cabeza en el coito, así como a romper la bolsa.
Como ya se ha dicho, estos temores son infundados: el niño está perfectamente protegido en el interior del útero y no se le puede hacer daño en el coito. Sería, pues, conveniente que consultaras con el ginecólogo con total naturalidad cualquier duda que pudierais tener al respecto en cualquier fase del embarazo.
Asimismo, cabe afirmar que para algunas parejas estos nueve meses son la mejor etapa de su vida sexual: no tienen miedo a un embarazo, descubren nuevos aspectos de su intimidad, etc.
La mujer embarazada necesita sentirse deseada y amada, con o sin coito. La pareja sigue compartiendo esos sentimientos y emociones que en nada menoscaban el cariño y la ternura que sienten por el niño y que, obviamente, en absoluto perjudican al embarazo.
En definitiva, el mejor consejo sobre el tema es que lo afrontéis con espontaneidad, que habléis entre vosotros comentando vuestras dudas y que ninguno de los dos os sintáis obligados ni «culpables» de esos cambios lógicos y reversibles que se experimentan y que, a veces, permiten descubrir otros métodos de relación y satisfacción profundizando vuestra unión.
Viajes
Salvo contraindicación médica, puedes viajar hasta un mes antes del parto, siendo el segundo trimestre el más seguro para ello. No obstante, conviene tener en cuenta ciertos aspectos:
— Cuando planees un viaje, ya sea por placer o por trabajo, informa al ginecólogo. Él, atendiendo a tus circunstancias médicas, te permitirá realizarlo o no, dándote, si es necesario, algún consejo.
— Asegúrate de que en el lugar al que viajas es posible recibir atención médica adecuada en caso de que se presentase una emergencia. Están totalmente prohibidos los viajes a zonas que requieren vacunaciones no permitidas en el embarazo, o en las que las condiciones sanitarias no ofrecen unas mínimas garantías.
— No debes tomar, sin consultar con el ginecólogo previamente, pastillas para evitar los mareos.
— Al llegar al destino, es recomendable que descanses durante media hora, tumbada del lado izquierdo.
Viajar en coche
El coche es una buena elección para distancias cortas o medias. En viajes más largos, descansa cada 100-120 km, vacía la vejiga, toma algún zumo con azúcar y pasea un rato.
Si la carretera está en mal estado y notas muchas contracciones, detente hasta que se hayan espaciado y decide si puedes o no reanudar el viaje.
En principio puedes conducir, bien por ciudad, bien por carretera, hasta el final del embarazo, pero NO el día del parto, dada la falta de reflejos y la tensión del momento. Si estás sola y no tienes quien te lleve a la maternidad, es preferible que pidas un taxi.
En cuanto al cinturón de seguridad, debes utilizarlo SIEMPRE, aunque vayas en el asiento trasero, a partir del segundo mes. La embarazada NO está eximida de su uso. Se debería usar con un adaptador que mantiene la banda del cinturón que rodea el abdomen por debajo de éste.
Viajar en tren
Los viajes en trenes que no «vibren» mucho (de alta velocidad o aquellos que aprovechan sus vías) son seguros y confortables. Si son nocturnos, deberían hacerse en coche-cama.
No son muy recomendables, sin embargo, los trayectos largos en trenes que se desplazan originando movimientos bruscos, ya que pueden producir un exceso de contracciones.
Viajar en avión
El avión es, sin duda, el medio de transporte más seguro para los viajes largos. Si es posible, pide un asiento de pasillo, para así poder salir fácilmente a estirar las piernas o ir al cuarto de baño.
Si el viaje supera las 2 horas, lleva zapatos muy cómodos y no te descalces, ya que los pies se suelen hinchar y luego no podrías volver a calzarte. A lo largo del vuelo, toma algo dulce de vez en cuando y recuerda que es conveniente que pasees varias veces durante el vuelo.
Respecto al cinturón de seguridad, coloca una almohada (hay en todos los aviones) entre el cinturón y la tripa.
En cuanto a los arcos de seguridad (detectores de metales) de los aeropuertos, debes saber que son totalmente inocuos para el niño.
No olvides confirmar si la compañía aérea en la que vuelas pone alguna condición para admitirte en ese trayecto (meses de embarazo, certificado médico, etc.). Y, si sigues alguna dieta especial, no olvides advertirlo al hacer la reserva.
Viajar en barco
Los viajes en barcos grandes (no lanchas ni motoras pequeñas) son seguros en el embarazo. No obstante, conviene que te asegures de qué atención médica podrías recibir a bordo si fuera necesario.
Igualmente, infórmate de cuánto tiempo vas a estar sin tocar puerto.
¿Qué se siente en el abdomen a lo largo del embarazo?
TODA mujer embarazada debe saber distinguir las sensaciones que, a lo largo de su gestación, puede percibir en su abdomen.
En nuestro centro hablamos detalladamente de ello desde las primeras semanas de embarazo. De este modo, la mujer interpreta correctamente dichas sensaciones y, si son normales, no se alarma innecesariamente. Por el contrario, sabe cuándo acudir a su médico u hospital para prevenir problemas importantes (amenaza de parto prematuro, bienestar fetal, etc.). A continuación, vamos a analizar algunas de estas molestias para poder prevenirlas o mejorarlas.
Las articulaciones del canal óseo del parto
El canal óseo del parto es el «túnel» formado por el conjunto de huesos que se denomina pelvis: sacro, coxales, pubis y coxis. Cuando no estás embarazada, el útero es pequeño (7-8 cm) y está «enterrado» en el fondo de ese embudo que forman los huesos de la pelvis. Pero a lo largo del embarazo va creciendo y sobrepasa el anillo óseo, de modo que el niño va a tener que atravesarlo en su salida al exterior.
Los huesos de la pelvis están articulados entre sí, aunque dichas articulaciones sólo van a ser «móviles» en el embarazo (nunca se mueven en los varones ni en las mujeres fuera de la gestación). Pero como la naturaleza es muy sabia, la placenta segrega estos meses una hormona, que ya hemos citado, llamada relaxina, que relaja estas articulaciones, haciendo que puedan «moverse» y, por tanto, modificar los diámetros de la pelvis, lo que permite que el niño atraviese el canal óseo más fácilmente. Ahora bien, dado que estas articulaciones no se habían «movido» nunca hasta ahora, al hacerlo pueden originar algunas molestias.
Vamos a ver qué puedes sentir a consecuencia de esa movilidad, que por supuesto no significa que «se abran los huesos».
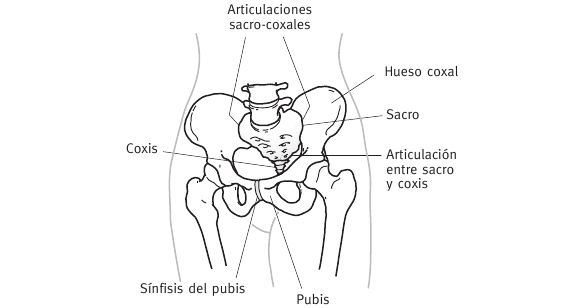
Fig. 18. Canal óseo del parto.
1. Sínfisis del pubis
— Es una curiosa articulación que une las dos ramas del pubis y que se modifica en todas las embarazadas, aunque sólo algunas sentirán pinchazos o dolor detrás del vello del pubis.
— Las molestias aparecen, generalmente, al andar deprisa, incorporarse bruscamente de una silla o realizar algún ejercicio de gimnasia no adecuado. No tienen importancia alguna, y evitando movimientos bruscos y andando más despacio puedes prevenir el dolor.
— En cuanto a la gimnasia durante el embarazo, debes evitar los ejercicios que fuerzan y movilizan esta articulación (por ejemplo, la cinta de andar con elevación o ciertos movimientos con los aductores...); producen un dolor totalmente innecesario y pueden llegar a afectar la sínfisis de modo importante (diástasis del pubis). Sin embargo, otros ejercicios pueden aliviarte extraordinariamente si los practicas de modo regular. Pide consejo al profesional que dirige tu gimnasia estos meses.
— La movilidad de la sínfisis del pubis puede permanecer un tiempo después del parto. No te asustes en absoluto, pero sigue evitando los movimientos bruscos. Ésta es una de las razones por las que resulta fundamental que elijas bien el centro donde realizar la gimnasia posparto. Si los ejercicios abdominales o de piernas no son adecuados para una mujer que acaba de tener un niño, pueden traccionar excesivamente de la sínfisis produciendo y/o alargando la sensación dolorosa.
2. Articulaciones sacro-coxales
— Son las dos articulaciones que unen el sacro con ambos huesos coxales. Su relajación produce «pinchacitos», como sensación de agujetas, en la línea que une los dos huesos (no debes confundirlos con la ciática).
— Esta molestia es mucho menos frecuente que la de la sínfisis del pubis y, después del parto, va a desaparecer inmediatamente.
3. Coxis
— Es el conjunto de huesecillos que forman el final de la columna vertebral.
— Al hacerse móvil la articulación del coxis con el sacro, permite que, en el expulsivo, se pueda desplazar hacia atrás, ampliando así el espacio óseo que tiene el niño para salir.
— A algunas embarazadas les resulta francamente incómodo estar sentadas rectas, apoyadas sobre el coxis; el único remedio es hacerlo sobre un glúteo u otro. Las almohadas no suelen ser suficientemente eficaces.
— Tras el parto, la molestia va a ir cediendo paulatinamente y, cuando tus puntos estén bien, ya podrás sentarte confortablemente.
— El desplazamiento del coxis en el parto es, en raras ocasiones, muy forzado. Si esto ocurre, puedes sentir un dolor importante en el hueso (coxigodinia), algo que ocurre con mayor frecuencia en mujeres que han sufrido luxaciones o fracturas del coxis por algún accidente antes del embarazo. Si notas que te duele el coxis después del parto, comunícaselo al ginecólogo, quien confirmará si, efectivamente, se trata de este problema y te prescribirá los analgésicos necesarios.
Ligamentos
También los ligamentos de la zona pélvica se ven afectados por el embarazo. Vamos a ver cómo:
1. Ligamentos redondos
— Son los ligamentos que sujetan el útero a los huesos del pubis. Al hacer un movimiento brusco, toser, estornudar, dar la vuelta en la cama..., los ligamentos se acortan bruscamente para evitar el desplazamiento excesivo del útero. Esto puede producir dolor, como una punzada, en uno o en ambos lados, a unos 4 cm por dentro del «hueso de la cadera». No tiene importancia alguna, aunque el dolor te deje sin habla durante unos segundos.
— Como prevención, evita siempre que puedas los movimientos bruscos: anda despacio, sujétate la tripa cuando tosas o estornudes, gira despacio...
— Y, en el momento que te duela, flexiona las piernas hacia el abdomen, hazte un ovillo, sujétate la tripa y ¡quieta...! Es una punzada que suele desaparecer en unos segundos. Pero si el dolor sólo disminuye y permanece sordo, o se repite muy frecuentemente, consulta con el ginecólogo, ya que a veces puede recomendarte algún medicamento que relaje algo el ligamento.
2. Ligamentos pubo-coxales
— Son los ligamentos que van desde el pubis a los huesos coxales de ambos lados. Al ser móvil su inserción en el pubis, los ligamentos se mueven cuando andas o inicias el movimiento, produciendo «pinchacitos» no muy molestos y totalmente inofensivos.
— Esta molestia, más frecuente en los últimos meses de embarazo, desaparecerá nada más tener al niño.
Nervios genitocrurales
Son dos de los nervios que inervan el aparato genital. Al ser presionados por todo lo que va creciendo en el interior del abdomen (niño, líquido amniótico, placenta...), provocan una especie de «calambrazo», bien hacia los genitales (clítoris, labios, vagina...), bien hacia el interior del muslo, llegando incluso a la rodilla (por lo general, sólo de un lado).
Aunque esta molestia suele ser más frecuente al final del embarazo (todo pesa más), no significa en ningún caso que el niño esté demasiado bajo ni que el parto sea inminente. Simplemente resulta incómodo y, por supuesto, desaparecerá de forma inmediata tras el parto.
Neuritis del intercostal
Es la inflamación de alguno de los nervios que se encuentran entre las costillas. Como puede observarse en la figura 15, en los últimos meses de embarazo los órganos desplazados por el útero (intestino, hígado...) presionan las costillas y, en consecuencia, los nervios intercostales.
Esta presión puede originar tres síntomas diferentes:
— Dolor: generalmente sólo en un lado, recorriendo la costilla por delante y en ocasiones hasta la espalda.
— Presión: te parece que el sujetador te resulta pequeño, pero ¡no compres inútilmente uno nuevo! Fíjate bien y verás que desnuda también sientes la molestia, porque la presión no proviene del exterior.
— Escozor: como si la piel estuviera rozada o enrojecida.
Si ya tienes alguno de estos síntomas, a veces bastante desagradables, puedes:
— Sentarte recta, así alejas las costillas del útero.
— Levantar el brazo del lado afectado. Ciertos ejercicios de gimnasia pueden aliviarte; pregunta en el centro donde acudas en tu embarazo.
— Aplicarte durante 10 minutos calor suave con una manta eléctrica enrollada, pero ¡sólo en las costillas!, nunca en el abdomen.
— Vigilar que no se acumulen los gases en el intestino, para que la presión en las costillas sea menor.
Taquicardia leve
Además de las modificaciones que se producen en el corazón y en la circulación de la gestante, totalmente fisiológicas y que aquí no vamos a detallar, podemos ver en la figura 15 que, según avanza el embarazo, el corazón se encuentra cada vez más desplazado hacia arriba. Esto puede producir una pequeña y transitoria taquicardia que no debe preocuparte en absoluto.
Puede aparecer más frecuentemente después de comer (el estómago está lleno y presiona), si tienes gases y al estar acostada.
Procura hacer la digestión bien sentada, evitar los gases y colocar unos libros bajo la cabecera del colchón para dormir algo incorporada; así, el útero no presionará tanto las estructuras del tórax.
Dificultad para respirar
Por el mismo desplazamiento de los órganos intestinales hacia el diafragma al final del embarazo, las respiraciones pueden hacerse más frecuentes y poco profundas. Esto origina que, en ocasiones, sientas que no entra todo el aire que necesitas.
Por supuesto, ello no quiere decir que el niño no reciba suficiente oxígeno. En el embarazo, el centro respiratorio presenta una mayor sensibilidad a los incrementos de la presión parcial de dióxido de carbono (CO2). Si ésta se incrementa, se compensa con una mayor ventilación pulmonar mediante una respiración más profunda (casi un gran suspiro).
Todas las recomendaciones anteriores son válidas para este problema (sentarte erguida, elevar el colchón, etc.). También puedes añadir algún ejercicio respiratorio que te ayude a que el intercambio de aire sea más correcto: sentada o de pie, inspira —coge mucho aire— sacando la tripa, mantén el aire dentro unos segundos y espira —sopla— metiendo la tripa hacia la espalda.
La neuritis del intercostal, la taquicardia y la «falta» de aire pueden mejorar mucho si el niño «baja» algo en las últimas semanas de embarazo. Pero no olvides que también es completamente normal que el niño descienda a la pelvis el mismo día del parto.
Contracciones en el embarazo
Toda mujer embarazada tiene contracciones a lo largo de su embarazo. Lo importante es saber reconocerlas e interpretar su significado.
1. ¿Qué es una contracción? ¿Cómo sé que tengo una?
— Se dice que una mujer tiene una contracción, ya sea de embarazo, de parto o de puerperio, cuando siente la tripa dura unos segundos: al presionar el abdomen, lo encuentra francamente duro y no puede hundir los dedos.
— Es evidente que hay que tocar esa parte del abdomen en la que se encuentra el útero en cada momento del embarazo: el fondo uterino llega a la altura del ombligo aproximadamente hacia el 5.° mes. Si a partir de ese momento presionas entre el ombligo y el vello del pubis, estarás tocando, a través de la piel y la pared abdominal, sólo útero; si tocas más arriba, y estás de pocos meses, te podrías confundir, ya que estarías tocando el intestino y, por tanto, lo notarías siempre blando.
— Si notas sólo una parte de la tripa dura, como una pelota, puede ser el niño, no una contracción. Presiona ligeramente pero sin miedo (¡algunas embarazadas ni siquiera se atreven a rozarse la piel...!). El niño se moverá y el bulto desaparecerá.
— En el embarazo las contracciones no suelen superar los 30-40 segundos, aunque si alguna dura más no te inquietes.
— Son irregulares, es decir, puedes tener 2 o 3 seguidas (por ejemplo, si corres unos metros porque llueve) y luego ninguna más en las horas que siguen.
— Para saber si lo que notas en la tripa —tensión, presión, etc.— es una contracción, aprieta ligeramente encima del vello del pubis. Si está duro, será efectivamente una contracción; si puedes hundir los dedos, será cualquier otra cosa.
2. ¿Cuándo aparecen las contracciones de embarazo?
— Aparecen a lo largo de todo el embarazo. Recuerda que el útero es un músculo que se mueve incluso fuera de la gestación, por ejemplo al tener la regla.
— Los 2 o 3 primeros meses pueden pasarte desapercibidas (son escasas, cortas y muy suaves), pero a medida que el útero crece podrás darte cuenta claramente de que las tienes.
— Si ya has tenido otro niño, puedes sentirlas antes y con mayor nitidez.
3. ¿Por qué se producen? ¿Son normales?
— Se producen porque el útero está «practicando». Durante el embarazo, hay un aumento de fibras musculares además de una, cada vez mayor, distensión de las mismas. Para que estas fibras estén listas para trabajar eficazmente el día del parto, abriendo el cuello y expulsando al niño, tienen que ejercitarse. Este entrenamiento se realiza mediante contracciones producidas, a lo largo de todo el embarazo, por el influjo hormonal de los estrógenos.
— En conclusión, podemos decir que las contracciones en el embarazo no sólo son normales, sino necesarias, y toda embarazada las tiene.
4. ¿Duelen las contracciones?
— La gran mayoría de las contracciones de embarazo no duelen. Muchas de ellas ni siquiera son perceptibles dada su baja intensidad.
— Al final de la gestación, si eres primípara, y en los últimos meses, si eres multípara, puedes notar alguna contracción desagradable, incluso dolorosa, en el abdomen (entre el ombligo y el vello) y/o en la parte inferior de la espalda (aunque siempre acompañada de tripa dura). No te preocupes en absoluto, es normal. No obstante, si son muy molestas y/o frecuentes, consulta con tu ginecólogo, quien valorará los síntomas y te tratará adecuadamente si fuera necesario.
5. ¿Qué número de contracciones se considera normal?
— Durante los seis primeros meses puedes notar hasta seis contracciones por día, pero en el último trimestre, hasta diez diarias, y algo más si eres multípara.
— Por supuesto, no debes obsesionarte con el número de contracciones que notas ni estar tocándote la tripa continuamente. Calcula su número y duración sólo en el caso de que su frecuencia te llame la atención.
6. ¿Qué puede producir un exceso de contracciones?
— Hay tres causas diferentes que pueden producir un mayor número de contracciones:
* Estímulos físicos: correr, andar deprisa, gimnasia inadecuada (abdominales, cinta...), levantarte rápidamente, etc.
— No hay una regla ni límite fijo para todas las mujeres. Algunas embarazadas tienen una actividad física intensa y su útero no reacciona con un exceso de contracciones, y otras, en cambio, ante el más mínimo esfuerzo, desencadenan una mayor actividad uterina.
— Si sientes muchas contracciones debido a la actividad física que estás realizando o has realizado en las horas anteriores, procura ir a casa o por lo menos descansar, a ser posible tumbada del lado izquierdo, y bebe agua. En pocas horas tu útero se relajará y las contracciones desaparecerán. Y ¡aprende lo que tu útero «no te deja» hacer! Si hoy tu plan ha sido: trabajo-compra-trabajo-cena fuera, o has hecho algún ejercicio de gimnasia y eso te ha producido un exceso de contracciones, al día siguiente limita tu actividad. A veces es preferible «bajar algo el ritmo de vida» y poder seguir con tu actividad habitual, que terminar en reposo en la cama algunas semanas.
* Estímulos psíquicos: el estrés, el exceso de preocupaciones en el trabajo, una discusión con tu pareja, un familiar enfermo o un problema puntual pueden desencadenar tantas o más contracciones que los estímulos físicos. En tal caso sería absurdo decir a una embarazada simplemente que descanse; su cabecita seguiría trabajando y el útero no se relajaría.
— En ocasiones, si el problema es alguna preocupación leve, puede ser suficiente con distraerte leyendo algo ameno, viendo un rato la televisión o charlando; pero si la causa es importante y seria, esta solución resultará claramente insuficiente. Comenta tu problema con el ginecólogo, quien valorará la actividad uterina que presentas y, en último caso, la necesidad de medicarte.
— En nuestro centro enseñamos técnicas específicas de relajación para practicar a lo largo del día que ayudan a minimizar el efecto de la tensión y el estrés diarios. Volveremos a hablar de ello en los capítulos dedicados a la psicología.
* Otros estímulos: infecciones urinarias, vaginales y otras patologías pueden, asimismo, producir un exceso de contracciones.
— Si percibes un aumento del número de contracciones y no encuentras una justificación física o psíquica para ello, consulta con tu médico, quien te diagnosticará y tratará adecuadamente.
7. ¿Cuándo debo avisar al médico o ir a la clínica u hospital?
— Debes avisar al médico o acudir a la clínica:
* Si antes de terminar la semana 37 de gestación notas contracciones con RITMO, aunque no te duelan, ya que puede significar una amenaza de parto prematuro.
* Si tienes más de 20 contracciones al día, claras y largas (más de 40-50 segundos), aunque sean sin ritmo, pero que no desaparecen con el descanso.
* Si por un mínimo esfuerzo (peinarte, andar poco, ducharte) tienes contracciones repetidas. El ginecólogo valorará la información que le des, objetivará las contracciones y decidirá si es necesario el reposo y/o la medicación. En ocasiones, esto significa que tienes un útero irritable, es decir, más propenso a contraerse por pequeños estímulos. El médico, dependiendo de tu actividad diaria (trabajo, otros niños en casa...) y de la importancia de tus contracciones, te aconsejará una disminución del ritmo de vida o, si es necesario, un mayor tiempo de reposo.
RESUMEN
— Las contracciones son normales y necesarias.
— Si hay un exceso injustificado, debes avisar a tu ginecólogo.
— Cada mujer tiene un límite en su actividad completamente distinto. Así pues, ¡OBEDECE A TU ÚTERO!
Hipertonía uterina leve
1. ¿Qué es? ¿Qué se siente?
— La hipertonía uterina leve es el aumento de tono del músculo del útero. Se percibe como una sensación de peso, de tensión fuerte en la parte inferior del abdomen, que puede llegar a ser molesta. En ocasiones, sientes como si fueras a tener la regla e, incluso, tienes que andar algo encogida y sujetándote la tripa. Por lo general, cede al descansar.
2. ¿Por qué aparece?
— Se podría decir que porque el útero «se queja», ya sea de un exceso físico o psíquico.
— Se suele percibir al final del día, tras una jornada dura, o al realizar ciertas actividades: andar, sobre todo deprisa, nadar, viajar...
— Como en el caso de las contracciones, no se puede delimitar el nivel de actividad que produce la hipertonía. Algunas mujeres andan 2 o 3 horas diarias y su útero permanece relajado, y otras, en cambio, van simplemente a comprar el periódico y notan la tripa tensa y pesada. También se puede observar que la sensibilidad del útero es variable de un día a otro.
— La hipertonía NO está relacionada con la preparación física previa al embarazo. Una embarazada en perfecta forma, habituada a un ritmo de vida y trabajo imparable, incluso practicando deporte y/o gimnasia, puede sentir en estos meses que el útero no le deja hacer la misma actividad. Eres una mujer del siglo XXI, pero tu útero sigue siendo «del XIV», contempla atónito el ritmo de vida que llevas habitualmente y te avisa para que frenes. Debes escucharle y limitar tu actividad.
3. ¿Cómo puede prevenirse la hipertonía?
— Como ya hemos comentado, la mejor prevención es conocer el límite de tu útero y procurar no sobrepasarlo.
— Intenta, pues, encontrar a lo largo del día momentos para dar un respiro a tu «fatigado» útero. Descansa o, mejor aún, practica alguno de los ejercicios de relajación cortos que hayas aprendido en tu centro de preparación. Siempre puedes encontrar unos minutos, aunque trabajes fuera de casa, para «frenar» unos instantes (a la hora de comer, en el cuarto de baño...) y así poder llegar al final del embarazo sin interrumpir tu trabajo o actividad cotidiana.
4. ¿Qué hacer cuando se nota la hipertonía?
— Lo primero, NO ALARMARSE. Simplemente frena tu ritmo y trata de descansar un rato (preferiblemente tumbada del lado izquierdo) y bebe agua. La sensación de pesadez, de tensión, desaparecerá en poco tiempo.
— Al llegar a casa ese día, procura irte pronto a la cama; concéntrate en descansar, cuídate y que te cuiden. Tu útero se relajará y podrás reanudar tu actividad normalmente al día siguiente.
Movimientos del niño
Puede afirmarse que todo movimiento sin ritmo que percibas en el abdomen es un movimiento de tu hijo.
1. ¿Cuándo se empieza a notar al niño?
— En las primíparas, alrededor del 5.° mes, aunque algunas lo notan ya en el 4.° y otras, en cambio, no sienten nada hasta cerca del 6.°.
— En las multíparas, sin embargo, suele ser alrededor del 4.° mes.
— En cualquier caso, es importante que no te agobies si otra embarazada con las mismas semanas de gestación ya siente al niño y tú todavía no.
2. ¿Qué se siente?
— Toda mujer que haya tenido un hijo sabe qué conjunto de sensaciones se tiene cuando, por primera vez, aparece ese culebreo o burbujeo en la tripa y piensa que puede ser su hijo. ¿Alegría, responsabilidad, miedo...? Un abanico de emociones se abre ante la evidencia de que realmente tienes a un nuevo ser, TU HIJO, dentro de ti.
— Los primeros movimientos del niño se pueden describir como una burbuja, como un aleteo que a veces se confunde con gases. Recuerda que el útero ha llegado al ombligo al 5.° mes, por lo que todas las sensaciones que tengas en esa parte del abdomen provienen sólo del útero, no del intestino.
— Al principio puede ser que no notes al niño todos los días. Es posible que percibas su movimiento una vez y que luego pasen un par de días sin que lo sientas. Es completamente normal.
— A lo largo de las siguientes semanas, los movimientos del bebé se harán más evidentes y los sentirás todos los días. Éstos se perciben de forma diferente de una embarazada a otra, de un momento del día a otro y de un día a otro. Unas describen el movimiento de su hijo como una onda suave que recorre su tripa, otras como verdaderas volteretas o remolinos, otras como «pataditas», incluso «patadas» no tan agradables. Todo puede pasar y todo es absolutamente normal.
— La sensación de cómo se mueve el niño puede variar a lo largo del embarazo. En la semana 28-30 de gestación se pueden notar grandes vuelcos y, al acercarte a la 36-37, sentir más claramente el movimiento de las extremidades. El feto ha crecido y ya no tiene tanto espacio.
— Por supuesto, no existe relación alguna entre lo «movido» que sea un feto en el útero y la actividad o temperamento del niño después de nacido. Niños muy activos en la tripa pueden luego ser muy tranquilos y viceversa.
— Hablaremos también de los movimientos del niño en las páginas sobre la psicología del embarazo.
3. ¿Cuánto se tiene que mover?
— No hay una regla fija al respecto; ésta varía muchísimo de un niño a otro, incluso, en la misma mujer, de un embarazo a otro. Además, el bebé «duerme» a lo largo del día y puedes no sentir sus movimientos durante su sueño.
— En todo caso, tienes que notar que el niño se mueve varias veces al día, pero no te agobies: no hace falta estar todo el día controlando los movimientos fetales. Te acostumbrarás a ellos y los echarás de menos si disminuyen o desaparecen.
— En general el niño se mueve más:
* Por la tarde.
* Después de ingerir alimento.
* Cuando estás relajada o descansando.
— Es decir, con frecuencia notarás más al niño cuando te vas a la cama después de cenar. Por supuesto, esto no quiere decir que el resto del día el niño no se mueva. Algunos de sus movimientos, incluso, no son perceptibles para ti, porque estás distraída y ocupada, porque son menos intensos o por la posición del feto. Si te hacen una ecografía es posible observar movimientos del feto que tú no has percibido.
4. ¿Hasta cuándo se nota al niño?
— Desde el momento que empiezas a sentir al niño a diario, debes notar sus movimientos TODOS LOS DÍAS del resto del embarazo, incluido el del parto.
— Es posible que hayas oído que al final del embarazo el niño no se mueve porque «está encajado» o porque «ya es muy grande». Esto es absoluta y peligrosamente FALSO. Los movimientos del niño pueden variar, pero nunca desaparecer.
5. ¿Qué hacer si no se nota al niño?
— Lo primero que hay que recordar es que el niño puede moverse algo menos durante algunas horas o días y ser completamente normal. Pero si al llegar la tarde no has notado al bebé en absoluto, debes:
* Tomar algo dulce (chocolate, miel, azúcar...), ya que la glucosa va a estimular los movimientos fetales.
* Descansar tumbada del lado izquierdo, así no presionarás ni la aorta (arteria que va por la espalda y lleva sangre a todo el cuerpo) ni la cava (vena por la que vuelve la sangre al corazón), y conseguirás que llegue más sangre al útero y a la placenta, recibiendo el niño más oxígeno y alimento, lo que estimula sus movimientos.
* Mover tu abdomen con las manos para despertar al niño si está pasando por una fase de «sueño».
* Hacer un ejercicio de relajación, respirando suavemente para favorecer el mejor riego y oxigenación del niño.
— Si a los 20-30 minutos de haber realizado todo esto el niño no se ha movido, repítelo una hora más tarde; y si, a pesar de ello, sigues sin percibir ningún movimiento, sería conveniente que llamases al ginecólogo o que acudieses al hospital o clínica, para que un profesional escuche a tu hijo y se cerciore de que está bien.
Movimientos rítmicos en el abdomen
Algunas embarazadas perciben movimientos con ritmo, como latidos, en cualquier parte de su abdomen o en la parte superior de los muslos. Esto puede deberse a:
1. Percepción del «latido» de una de tus arterias
— Cuando te tomas el pulso no haces otra cosa que presionar con los dedos sobre una arteria y sentir la llegada pulsátil de la sangre. Si piensas que el útero, cada vez mayor y lleno de líquido, presiona múltiples arterias que van por tu espalda (aorta, renales, iliacas...), podrás entender cómo se puede sentir el pulso de la sangre a través de él.
— Si notas un movimiento rítmico en tu tripa y quieres saber si es una arteria, tómate el pulso. Si los dos «latidos» van al mismo ritmo, no lo dudes, es la llegada de sangre a una de tus arterias.
2. Movimientos respiratorios del niño
— Puedes notar movimientos rítmicos en tu tripa que no siguen el mismo ritmo del pulso. El feto presenta episodios más o menos rítmicos de movimientos respiratorios que se pueden observar por ecografía a partir de la semana 11 de gestación, aunque son más frecuentes y evidentes a partir de la semana 24. Parece que se relacionan con la maduración del control central de la respiración y pueden percibirse más fácilmente por la tarde y tras tomar algo dulce.
— Todos los niños lo hacen —vulgarmente se llama «hipo»—, aunque no todas las madres lo perciben y, por supuesto, es algo completamente normal.
Dudas que se plantean frecuentemente en el embarazo
El cordón umbilical
El cordón umbilical es el nexo de unión entre la placenta y el feto. A través de él se realiza el flujo de sangre entre ambos. En su interior discurren dos arterias (que llevan la sangre fetal, pobre en oxígeno y llena de desechos, hacia la placenta) y una vena (que lleva al feto la sangre proveniente de la madre, rica en oxígeno y alimento).
1. ¿Se puede ver en una ecografía?
— Es posible visualizar parte del cordón en una ecografía, pero no todo su recorrido.
2. ¿Se puede «ahogar» el niño si tiene una vuelta
de cordón al cuello?
— Lo primero que hay que recordar es que el feto NO respira inspirando aire por la nariz ni por la boca. Está inmerso en líquido amniótico y recibe el oxígeno necesario a través de la sangre que fluye por el cordón umbilical.
— Por otra parte, es prácticamente imposible que el cordón se comprima hasta llegar a interrumpir el flujo de sangre, ya que los vasos que contiene (dos arterias y una vena) están rodeados de una sustancia (gelatina de Wharton) que los protege e impide que se colapsen por una vuelta.
— Por todo esto, la palabra «ahogo» no tiene sentido.
3. ¿Qué pasa cuando un niño sale con una «vuelta de cordón»?
— En ocasiones, el ginecólogo puede visualizar mediante una de las ecografías realizadas en el embarazo una vuelta de cordón. Ésta puede permanecer hasta el día del parto, pero también es posible que desaparezca antes.
— En el parto, si el niño tiene una o más vueltas de cordón alrededor del cuello, el ginecólogo o matrona podrán quitarlas perfectamente, una vez que su cabeza esté fuera de la vagina de la madre. Esto se realiza tirando suavemente del cordón si la circular lo permite, o pinzando y cortando el cordón previamente, si la vuelta se encuentra muy apretada. Es algo que ocurre con frecuencia y se considera una actuación normal en la práctica obstétrica.
— En ocasiones, una circular de cordón puede motivar una cesárea si se plantea algún tipo de problema (por ejemplo, que impida que el niño baje adecuadamente por el canal del parto).
— En todo caso, ¡no te preocupes!; estás atendida por profesionales perfectamente preparados para hacer frente a estas eventualidades tan comunes en la práctica diaria.
Mi hijo está de nalgas
Se dice que un niño está de nalgas (presentación podálica) cuando la parte del cuerpo que se presenta sobre el cuello del útero es sólo las nalgas (nalgas puras) o las nalgas y los pies (nalgas completas).
1. ¿Hasta cuándo se puede volver?
— Si tu ginecólogo te informa de que tu niño está de nalgas antes de la semana 32, no pienses mucho en ello. Hay tiempo y espacio suficientes para que el niño pueda girarse y volverse fácilmente, y quedar con la cabeza hacia abajo (presentación cefálica), aunque también puede quedarse de nalgas hasta el final de la gestación.
— Según va avanzando el embarazo, el feto es más grande y las posibilidades de girar en las últimas semanas son menores, pero siempre se puede mantener la esperanza hasta las dos últimas semanas.
2. ¿Puedo hacer algo para que el niño se vuelva?
— En realidad, nada. Todos los trucos que puedas leer no son realmente eficaces.
— Lo único es intentar aplicar por la tarde las técnicas de relajación que has aprendido, respirando suavemente. Esto favorecerá la movilidad del niño en un útero relajado, dándole una oportunidad para que se vuelva.
— La versión externa (dar la vuelta al niño en el embarazo) ha sido utilizada durante años pero, actualmente, está casi en desuso, ya que conlleva riesgos para el niño que no se corren con una cesárea.
3. ¿Voy a tener un parto vaginal o una cesárea?
— La decisión de que el niño nazca por una vía u otra corresponde por entero al ginecólogo que lleva tu embarazo.
— En las primíparas, si el niño está de nalgas la cesárea se hace casi en el cien por cien de las mujeres; en las multíparas, el médico valorará cada caso atendiendo a diversos criterios: parto anterior, peso del feto, etc.
— Si finalmente se decide hacer una cesárea, puede que la fecha escogida sea unos días antes de la fecha probable de parto. Esto es debido a que resulta preferible evitar riesgos (prolapso de cordón, urgencias innecesarias, etc.), y a que la posibilidad de que el niño se vuelva en los últimos días es prácticamente nula.
— Si se va a intentar un parto por vía vaginal, pide instrucciones concretas a tu ginecólogo para saber cuándo debes acudir a la maternidad. En general, en cuanto empieces a notar contracciones con ritmo, sea el que sea, para que te atiendan adecuadamente. No esperes a tener contracciones frecuentes. Necesitas una vigilancia especial.
— En el caso de que rompas la bolsa, es importantísimo que te tumbes, porque el riesgo de prolapso de cordón, que ya comentaremos, es mayor en esta presentación. Acude, sin esperar a nada ni a nadie, a la maternidad.
— En los partos de nalgas, tu colaboración en el paritorio resulta imprescindible. Te pedirán que empujes o que no lo hagas, y tienes que saber y poder obedecer. Aprende, pues, a empujar en un centro de preparación: tu hijo te necesita muy especialmente.
Placenta previa: ¿qué es?, ¿puede «subir»?
Se denomina placenta previa a la placenta que se inserta total o parcialmente en el segmento inferior del útero, pudiendo incluso taponar el orificio por el que tendría que salir el niño.
Se diagnostica mediante una ecografía y su frecuencia es de 1 cada 125-250 embarazos. Es más frecuente en multíparas y en mujeres con una intervención anterior en el útero (cesárea, miomas, legrados, etc.).
1. Precauciones
— Si en una exploración ecográfica observan que tienes una placenta previa, tu ginecólogo te indicará algunas precauciones a tomar:
* Durante los primeros meses
— Se suele recomendar no mantener relaciones sexuales.
— No hacer esfuerzos físicos, e incluso, en ocasiones, estar en reposo.
—Avisar a tu ginecólogo cuanto antes si manchas.
* En la segunda mitad del embarazo
— El principal problema de la placenta previa en estos meses es la presentación de una hemorragia de menor o mayor intensidad. Si sangras, aunque no duela nada, acude de inmediato al hospital o clínica, donde valorarán la intensidad del sangrado y la madurez fetal, y adoptarán las medidas necesarias.
— Al llegar a la maternidad es MUY IMPORTANTE que informes a la matrona o al médico que te recibe de que tienes una placenta previa, porque en estos casos se evita hacer un tacto vaginal, ya que éste puede incrementar la hemorragia.
2. ¿Parto vaginal o cesárea?
— Si la placenta es previa oclusiva, es decir, se encuentra delante del orificio cervical interno del útero, obviamente será una cesárea, ya que es imposible que el niño salga por la vagina.
— Si la placenta es marginal, es decir, no obstruye totalmente el orificio cervical interno, depende de las condiciones obstétricas (grado de hemorragia, dilatación, estado del feto, etc.) y será el ginecólogo quien decida en cada caso.
3. ¿Puede subir la placenta?
— Si te diagnostica una placenta baja (lateral o segmentaria), el médico puede decirte que no te preocupes porque ésta «va a subir». A esto se le llama migración placentaria: no quiere decir que la placenta se desplace por las paredes del útero, sino que cambia la relación útero-placenta a lo largo del embarazo: la parte inferior del útero crece más, por lo que la distancia entre el borde inferior de la placenta y el orificio cervical es cada vez mayor. Al final del embarazo la placenta ya no está cerca del cuello. Esto ocurre con frecuencia y permite un parto vaginal.
Deportes y gimnasia en el embarazo
Hoy en día muchas mujeres realizan ejercicios de gimnasia o practican habitualmente algún deporte, y se plantean la posibilidad de continuar esa actividad durante el embarazo. En ausencia de complicaciones médicas, puedes seguir haciendo ejercicio durante la gestación. Mantenerte en forma física va a ayudarte a superar los cambios físicos que se producen estos meses, pero no se puede generalizar. La posibilidad de continuar tu actividad depende no sólo del deporte o ejercicio que quieras practicar, sino de tus condiciones personales.
Siempre debes consultar con tu ginecólogo antes de seguir con tu actividad habitual. Él te aconsejará de acuerdo con tu historia y tus necesidades individuales. Está claro que una embarazada que haya tenido un aborto previo o que haya sangrado algo en esta gestación deberá interrumpir, al menos momentáneamente, la práctica de ejercicio. En otras ocasiones, la causa para restringir la actividad deportiva aparece en el embarazo: incompetencia cervical, sangrado, hipertensión, amenaza de parto prematuro, crecimiento del feto insuficiente, anemia importante, irritabilidad uterina, etc.
Indicaciones generales para la práctica de ejercicio en el embarazo
En toda embarazada hay que tener en cuenta las modificaciones que se producen en el aparato respiratorio y cardiovascular, así como los cambios de equilibrio producidos por el aumento de tamaño del útero y las mamas. Por otra parte, en estos meses se producen cambios metabólicos y de termorregulación.
Por todo ello, hay que tener en cuenta las siguientes indicaciones:
— El ejercicio moderado y regular es una de las actividades recomendadas en el embarazo.
— Debes prevenir la hipoglucemia, tomando algo de alimento una media hora antes de hacer ejercicio.
— Evita el calor excesivo, sobre todo en el primer trimestre, y mantente hidratada.
— Bebe lo que necesites y no sudes en exceso.
— El límite en la actividad varía de mujer a mujer. Reduce, o incluso suprime, cualquier ejercicio, si, cada vez que lo realizas, te produce un exceso de contracciones, hipertonía uterina persistente o cansancio. Nunca debes llegar a la fatiga.
— No hagas ejercicios tumbada sobre la espalda mucho tiempo. Si te mareas en esta posición (síndrome de hipotensión supina), gira un poco hacia el lado izquierdo para no presionar ni la aorta ni la cava inferior, y así mejorar la circulación. Te recuperarás enseguida.
— Consulta con el médico si sientes dolor en el abdomen o en otra parte del cuerpo (espalda, pubis, articulaciones...), sangras, tienes taquicardia, te mareas o te cansas excesivamente.
— Empieza siempre con ejercicios de calentamiento y termina la sesión con ejercicios de relajación para evitar lesiones y recuperarte mejor.
Deporte
Si el médico lo permite, podrás seguir practicando alguno de los deportes que realizas de forma regular; pero, obviamente, el embarazo no es el momento adecuado para iniciarte en un deporte.
Si ya estás habituada, se suele admitir que continúes disfrutando de:
— Golf, natación, paddle y tenis practicados suavemente.
— Bicicleta estática sin resistencia.
Practicados con moderación, no producirán fatiga ni un exceso de contracciones, y puedes continuar su práctica hasta el final, o casi, de la gestación.
Sin embargo, la práctica de otros deportes está claramente prohibida a lo largo del embarazo, por los riesgos que conllevan:
— Los violentos o de competición (squash, tenis intenso, jogging...).
— Los que puedan suponer un golpe en el abdomen (baloncesto, voleibol...).
— Los de alto riesgo (alpinismo, parapente, esquí de nieve o acuático, patinaje, equitación, buceo...).
— La bicicleta, tanto por las cuestas o por el estado del suelo, como por la falta de equilibrio.
No olvides que, a pesar de las inmensas ventajas que tiene la práctica del deporte, nunca puedes arriesgar el bienestar de tu hijo. Si detectas algún problema, ponlo en la balanza de tus prioridades y abstente, si es preciso.
Piscina y mar
— Una de las actividades deportivas más frecuentemente recomendadas en el embarazo es la natación; sin embargo, conviene matizar algunos detalles:
* Puedes meterte en el agua de la piscina o en el mar hasta 3 semanas antes de la fecha probable de parto.
* Debes extremar las medidas de higiene: no sólo para prevenir las infecciones vaginales (no te sientes en el borde de la piscina, ni en los vestuarios, el césped o la arena; mejor hazlo sobre tu toalla), sino para evitar los problemas en los pies (hongos, etc.).
* Ten cuidado con el oleaje: puedes bañarte en el mar, pero no si las olas son fuertes.
* Si te adentras en el mar, ve siempre acompañada, mide tus fuerzas y vuelve antes de que sientas cansancio.
— En lo que se refiere a la forma de nadar:
* Es preferible el estilo de espalda tanto con patada de braza como con patada de crawl.
* Puedes practicar el estilo de braza moderadamente, procurando no arquear la espalda para no agudizar la lordosis lumbar.
* No debes nadar a crawl (estilo libre), ya que facilita la aparición de contracciones y aumenta el arco de la espalda, originando lumbalgia y/o ciática.
* No puedes tirarte de cabeza ni entrar bruscamente en el agua.
* No puedes bucear, aunque sea sin botella.
— Respecto al tiempo que es aconsejable nadar, no existe una regla fija; el límite se encuentra en la aparición de un exceso de contracciones o hipertonía uterina. Algunas mujeres nadan veinte largos y no tienen ninguna contracción de más, y otras, en cambio, con sólo unos metros sienten su tripa dura y molesta. Por tanto, tienes que acoplar el tiempo que nadas a lo que tu útero te «permite».
Gimnasia
El ejercicio físico ayuda a mantener una buena salud en cualquier momento de la vida. El embarazo no constituye una excepción a esta regla. Hacer gimnasia correcta y adecuadamente puede ser una de las mayores ayudas para llegar al final de tu gestación más ágil, guapa y con menos limitaciones.
Como en el caso del deporte, tienes que consultar con el ginecólogo previamente, ya que en la mayoría de los casos habrá que acoplar los ejercicios a tu nuevo estado.
1. ¿Cuáles son sus ventajas?
— Los ejercicios de gimnasia BIEN practicados te ayudan a:
* Controlar física y psíquicamente tu cuerpo.
* Aumentar el tono muscular: trabajando la musculatura permitida en el embarazo, mantendrás tu espalda, glúteos, muslos y brazos fuertes y duros. No tienes por qué perder el tono de la mayoría de tu cuerpo.
* Aumentar la elasticidad y flexibilidad de ligamentos y articulaciones.
* Aumentar la resistencia física o impedir que disminuya excesivamente; así podrás aguantar mejor el cansancio que supone el parto.
* Prevenir y mejorar los problemas de espalda (lumbalgia, ciática, etc.).
* Prevenir y mejorar los problemas circulatorios (varices, retención de líquido, hemorroides, contracturas en las piernas...).
* Mejorar las molestias en el pubis mediante ejercicios específicos para cada embarazada.
* Ayudar a prevenir el estreñimiento.
* Ayudar a dormir mejor, sobre todo si va acompañada de ejercicios de relajación.
* Complementar la dieta en lo que al control del peso se refiere. No debes ver en la gimnasia una forma de quemar calorías, sino una ayuda para mantener el tono muscular.
* Prevenir una mayor aparición de celulitis.
* Recuperar mejor tu figura después del parto.
2. ¿Dónde se puede practicar gimnasia estando embarazada?
— La respuesta es clara: en un centro cuyos profesionales tengan experiencia en trabajar con embarazadas. En él encontrarás un programa específico sólo para gestantes (no incorporadas a un grupo general, en el que simplemente se abstienen de hacer algún ejercicio). No es suficiente la recomendación de «no saltes, no te canses». Una mujer acostumbrada a hacer gimnasia va a provocar «cansancio» en su útero (contracciones, hipertonía...) mucho antes de sentir fatiga en el resto del cuerpo.
— La elección del centro debe ser comentada con el ginecólogo, quien podrá recomendarte uno de su confianza en el que se conjuguen los dos objetivos de la práctica de la gimnasia en el embarazo, salud y belleza, sin provocar contracciones no deseadas ni otras complicaciones.
3. ¿Qué ejercicios están prohibidos?
— No debes practicar a lo largo de todo el embarazo ejercicios:
* Realizados con saltos o movimientos bruscos.
* Abdominales: salvo los que trabajan el músculo transverso del abdomen y, muy suave y controladamente, los rectos superiores y oblicuos; es decir, nunca deben practicarse ejercicios como hacer tijeras o bicicleta con las piernas, ya que pueden provocar contracciones y separar aún más los músculos rectos.
* Los que agudizan la lordosis lumbar, es decir, todos en los que se arquee la espalda hacia atrás.
* En aparatos.
* Con pesas: salvo los de brazos, si estás sentada, y con pesas inferiores a 500 g. No usar muelles de resistencia.
* Con el pie en flexión dorsal (hacia la pierna), porque favorecen la aparición de ciática.
* Los que movilicen la sínfisis del pubis: algunos movimientos de piernas y glúteos que fuera del embarazo resultan útiles ahora pueden producir dolor o molestias en dicha articulación.
4. ¿Qué ejercicios sí se pueden hacer?
— Un correcto programa de gimnasia para embarazadas debe tener en cuenta, ante todo:
* Ejercicios de calentamiento y circulatorios: deben ser un paso previo y obligado en cualquier tabla.
* Pies: en la pág. 99 ya vimos por qué es tan necesario trabajar los pies en el embarazo.
* Piernas y glúteos: son las partes del cuerpo que, trabajándolas adecuadamente, pueden mantenerse con mejor tono y firmeza, sin efectos perjudiciales para el útero.
* Espalda: se trabaja con ejercicios específicos orientados a cada mujer (escoliosis, hiperlordosis...) y se tiene presente al practicar cualquier otro ejercicio atendiendo a la diferente estática de la columna. Se fortalecerá especialmente la musculatura lumbar para prevenir lumbalgias y ciáticas, y se trabajará la zona cervicodorsal que tanto va a sufrir en la crianza del niño.
* Cintura: se puede trabajar con ejercicios modificados. Aunque no veas el efecto en estos meses, te ayudarán a recobrar la figura después del parto.
* Abdominales: se ejercita exclusivamente el transverso del abdomen, porque es el músculo con el que vas a empujar al niño en el paritorio. El resto de ejercicios abdominales está PROHIBIDO durante todo el embarazo. Algunas técnicas de gimnasia actualmente en boga, siendo magníficas y totalmente recomendables en otro periodo, no son, en absoluto, indicadas para una gestante, ya que la mayoría de sus ejercicios trabajan la musculatura abdominal.
* Brazos: puedes realizar cualquier ejercicio de brazos, siempre que no vaya acompañado de un esfuerzo de la musculatura abdominal.
* Pecho: puedes practicar los ejercicios que trabajan los músculos que rodean y sujetan la mama, incluso con pesas pequeñas.
* Cuello: como parte de la columna vertebral, se debe cuidar especialmente, ya que por un lado sufre la diferente alineación de las vértebras en el embarazo y, por otro, su musculatura padece frecuentemente contracturas por la tensión y el estrés diario.
* Ejercicios de estiramiento suave y controlado de la musculatura trabajada.
* Ejercicios de relajación: son esenciales. En nuestro centro de preparación a la maternidad realizamos ejercicios de sofrología adaptados a las necesidades del embarazo (cansancio, control, falta de sueño...) y del parto (técnicas específicas, mayor capacidad de control, mayor dominio del cuerpo y la mente...).
— En cuanto a la duración, es preferible repetir a diario 20-30 minutos de gimnasia que hacer una hora dos días a la semana, porque se controlan mejor los efectos secundarios (cansancio, contracciones, hipertonía...).
RESUMEN
Puedes hacer gimnasia para mujeres que están embarazadas, pero siempre bajo la dirección y el control de un profesional cualificado.
5. Tabla básica de gimnasia
— Salvo contraindicación del ginecólogo, puedes hacer a diario estos ejercicios, repetidos diez veces cada uno:
* Circulatorios:
— Flexión dorsal y plantar de los pies (flexión arriba y abajo). — Círculos hacia fuera.
— Círculos hacia dentro.
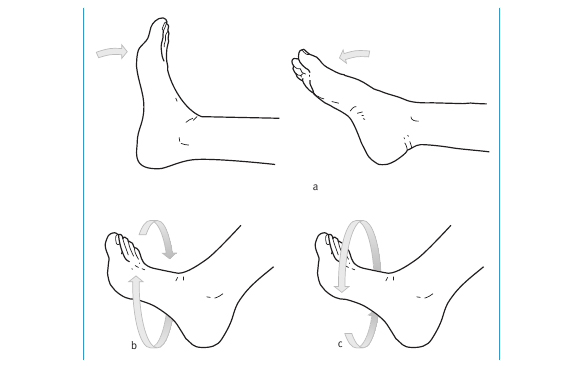
Fig. 19. Ejercicios circulatorios.
* Basculación de la pelvis: tumbada sobre la espalda, con las piernas flexionadas, inspira (coge aire) arqueando ligeramente la espalda y espira (echa aire) acercando la cintura al suelo, rotando la cadera hacia atrás y metiendo la tripa.
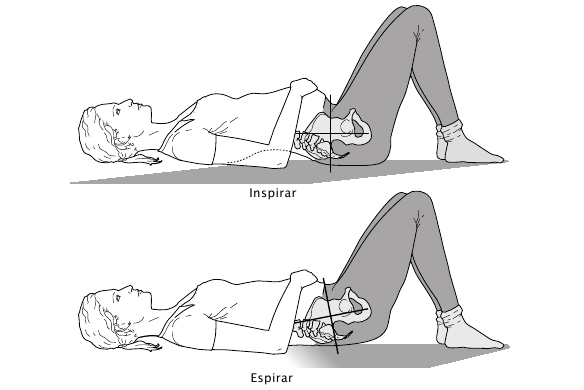
Fig. 20. Ejercicios de basculación anteroposterior de la pelvis.
* Aductores (parte interna del muslo): sentada, con las manos apoyadas atrás, eleva la pierna lateralmente. Flexiónala y extiéndela con el pie horizontal, girado hacia fuera. Luego, repite el ejercicio con la otra pierna.
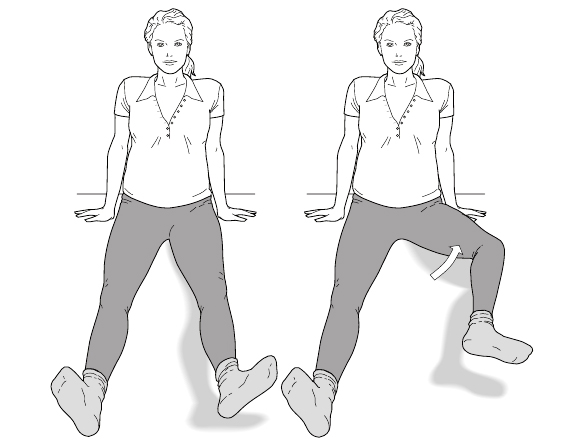
Fig. 21. Ejercicios de los aductores del muslo.
* Abductores (parte externa del muslo): tumbada de perfil, con la cabeza sobre el brazo extendido y la mano apoyada en el suelo, eleva lateralmente la pierna con el pie relajado. Repite con la otra pierna.
Fig. 22. Ejercicios de los abductores del muslo.
* Cintura: de rodillas, con la tripa y los glúteos contraídos, espira flexionando lateralmente el tronco hacia un lado e inspira volviendo al centro. Repite al lado contrario.
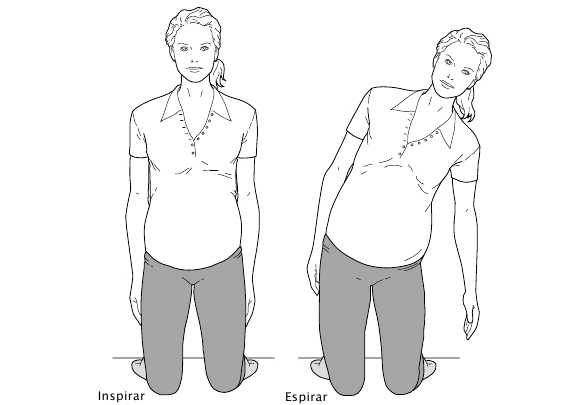
Fig. 23. Ejercicios de cintura.
* Gato .
* Ejercicios de mamas.
* Ejercicios de Kegel.
6. Andar
— Una de las actividades físicas que puedes realizar más fácilmente en el embarazo es pasear. Pero ¿es siempre bueno andar?
— Como diría nuestro ilustre Larra, andar en el embarazo no es «ni bueno ni malo sino todo lo contrario»: algunas mujeres pueden andar una o dos horas todos los días (¡afortunadas las que tienen tiempo!), mientras que otras no pueden ni ir a comprar el periódico sin sentir contracciones frecuentes o molestias en la parte inferior del abdomen. Lo mismo se podría decir de la natación: no todas las embarazadas pueden nadar el mismo tiempo.
— Si estás paseando y sientes que tu tripa está dura y pesada, o se suceden las contracciones, detente, descansa y haz el próximo paseo más corto; si, por el contrario, te apetece andar y la tripa no se queja, sigue paseando y ¡disfruta de tu tiempo libre!
— En todo caso, conviene puntualizar que:
* Andar despacio y en llano es mejor que hacerlo deprisa y en cuesta.
* Andar rodeada de polución puede no ser la actividad ideal en el embarazo.
* Andar no es indispensable en el embarazo, así que no te sientas obligada a hacerlo. Ciertos ejercicios de gimnasia son mucho más eficaces para las piernas y el resto del cuerpo.
* Y siempre recuerda: ¡TRIPA METIDA Y GLÚTEOS DUROS!
7. Ejercicios para embarazadas en reposo
— Las mujeres que, por alteraciones en su embarazo, deben guardar reposo presentan unos problemas que es preciso cuidar. Si éste es tu caso, comenta con el ginecólogo la posibilidad de realizar los siguientes ejercicios antes de empezar su práctica:
* Problemas circulatorios: obviamente, se agravan las dificultades del retorno venoso por la quietud. Puedes hacer los ejercicios circulatorios que acabamos de describir, libremente en la cama, varias veces al día, elevando siempre la parte del colchón en la que se apoyan los pies.
* Disminución del tono de la musculatura de las piernas y glúteos: si el reposo dura poco tiempo, no es un problema serio, pero si se prolonga puede dificultar la marcha tras el parto. Como prevención, existen dos ejercicios básicos:
— Tumbada boca arriba, con el tronco incorporado unos 25 cm, la cabeza apoyada en almohadas y las piernas extendidas, debes forzar la extensión de las rodillas presionando contra el colchón, mantenerte así 5 segundos y a continuación relajar. Repítelo varias veces al día.
— En la misma postura, contraer los glúteos, mantenerlos así 5 segundos y relajar.
* Dolor de espalda: éste es uno de los problemas más llamativos de una estancia prolongada en la cama. Puede hacerse suavemente el ejercicio descrito de basculación de la pelvis, pero sin contraer el abdomen, sólo la espalda y los glúteos.
— En el puerperio, la recuperación física de una embarazada que ha pasado un largo reposo debe ser paulatina, pero lo antes posible, comenzando incluso en la misma maternidad. Salvo casos muy especiales, podrás empezar allí tu rehabilitación haciendo los ejercicios anteriormente descritos. Con paciencia y constancia llegarás a tener la misma forma física (y, por qué no, mejor) que antes del embarazo. Consulta con un profesional qué ejercicios puedes realizar ya en las primeras semanas de puerperio, dependiendo de tus condiciones físicas en ese momento.
8. Ejercicios para mujeres con un embarazo gemelar
— La espera de gemelos supone una sobrecarga física evidente, y todos los problemas —estática, lumbalgia, distensión abdominal, etc.— se agudizan. Además, es muy frecuente que tengas que guardar un reposo relativo (bajar el ritmo y descansar más) o absoluto (en cama) en las últimas semanas.
— Por todo ello, es necesario que te preocupes de tu cuerpo desde el principio del embarazo, empezando la gimnasia en los meses que todavía puedes realizarla.
— En este tipo de embarazo es más importante, si cabe, la elección de un centro en el que haya profesionales con experiencia en el cuidado y trato de estas gestaciones. Allí te indicarán, dependiendo de tus condiciones médicas, qué ejercicios puedes realizar en cada fase del embarazo. Incluso, si es necesario que guardes reposo, puedes y debes cuidar algunos aspectos de tu cuerpo como hemos visto anteriormente. No obstante, consulta con tu médico antes de tomar cualquier decisión.
Belleza y estética femeninas
Cada vez hay un mayor número de mujeres a las que les preocupa que su estética en el embarazo no se vea alterada. Vamos a analizar ciertos aspectos que pueden interesarte:
Depilación
No te depiles el exceso de vello que te ha podido salir en la cara o en la línea nera del abdomen, ya que si lo haces te volverá a salir como un pelo más fuerte. En los meses siguientes al parto suele desaparecer en el 98 por ciento de las mujeres.
¿Qué puedes utilizar para depilarte el resto del cuerpo?
1. Cera
— No utilices cera caliente salvo en las axilas. En piernas y pubis favorece extraordinariamente la aparición de varices.
— La cera fría no es tan perjudicial como la caliente, pero el «tirón» puede afectar a la pared vascular ya debilitada por el embarazo.
2. Aparatos caseros de depilación
— Los aparatos, de cualquier marca, que extraen el pelo mediante su pinzamiento y tracción son los mejores para depilarse estos meses. Aunque duela un poco, resultan menos agresivos para tus venas.
3. Cremas
— No existen estudios serios sobre su uso en el embarazo; sin embargo, parecen totalmente inocuas, si su uso se limita a los meses de verano y al vello del pubis.
4. Depilación eléctrica y por láser
— Hasta que haya datos definitivos sobre sus efectos, es preciso contraindicar este tipo de depilación en el embarazo.
Mechas, tinte, moldeado o permanente
1. Mechas
— A lo largo del embarazo, puedes darte mechas libremente. Con cualquiera de los métodos que se emplean para ello (papel de plata, peine...) se impregna mínimamente el cuero cabelludo. En el resto del cabello no hay vasos sanguíneos; por tanto las sustancias que se emplean para la coloración nunca pueden ser transportadas hasta el niño.
— No obstante, algunas mujeres refieren que, a pesar de utilizar los mismos productos, la coloración obtenida es algo diferente a la de antes del embarazo. Puede ser debido al alto nivel de hormonas femeninas que se tiene en la gestación.
2. Tinte
— En esta técnica, por el contrario, el contacto con el cuero cabelludo de las sustancias empleadas es total. Por ello es preferible que uses tintes exclusivamente vegetales, aunque su duración sea más corta y no tan perfecta.
3. Moldeado o permanente
— Sería conveniente que esperaras al final del embarazo para moldear tu cabello, ya que no hay trabajos serios que indiquen la inocuidad o no de los productos utilizados.
— No obstante, hasta ahora no se ha encontrado ninguna asociación entre estas sustancias y la aparición de malformaciones en el feto.
Celulitis
— En el embarazo puedes sentir que la celulitis te «invade». Hay que tener en cuenta que las dos causas principales para la aparición de esa feísima piel de naranja se dan con extraordinaria frecuencia en la gestación:
* Alteración en la circulación de retorno.
* Retención de líquidos.
— En las págs. 97 y 113 hemos hablado de cómo prevenir estos dos problemas, pero podemos añadir:
1. Masajes
— Están permitidos los masajes en las piernas, ya sea efectuados por profesionales o por ti misma. Tienen que ser siempre suaves, con algún aceite (nunca esencias) que permita el deslizamiento de las manos.
— Está especialmente indicado el drenaje linfático, ya sea manual o por medio de una máquina de presoterapia. En ambos casos, debes acudir a un centro habituado a tratar embarazadas.
2. Cremas anticelulíticas
— No se deben emplear en el embarazo, ya que todas ellas contienen sustancias vasoconstrictoras (que disminuyen la luz de los vasos). Al tener que ser extendidas diariamente por una gran superficie de la piel, disminuirían la llegada de sangre al feto y, por tanto, de oxígeno y alimento.
— Si ya has utilizado alguna de estas cremas, no te preocupes, pero es conveniente que dejes de utilizarla hasta que termines la lactancia.
3. Gimnasia
— No cabe duda de que una tabla de ejercicios específicos va a mejorar tu circulación, pero SIEMPRE en un centro especializado para mujeres embarazadas.
4. Dieta
— Una dieta sana, equilibrada y pobre en sal va a ayudarte mucho en tu batalla contra la celulitis.
— Bebe al menos 1,5 litros de agua al día, así tus riñones funcionarán mejor.
5. No presión
— Es importante que no lleves prendas ajustadas que, por la presión, dificulten la circulación de retorno (calcetines apretados, fajas, etc.).
Baño, ducha, sauna y jacuzzi
1. Baño
— Si sueles bañarte a diario, o utilizas la bañera para relajarte de vez en cuando, no existe motivo alguno para que alteres tu costumbre. Aunque el agua entre en la vagina, el cuello del útero está cerrado con el tapón mucoso, por lo que el líquido no llega al interior del útero.
— No obstante, debes tomar alguna precaución:
* El agua no debe estar demasiado caliente (agradable, pero que no queme). El calor produce vasodilatación y favorece la aparición de varices. De hecho, si ya las tienes, sería preferible que sólo te duchases.
* Al terminar el baño, date una ducha de agua fría por las piernas para compensar la vasodilatación producida.
* Prescinde de la bañera —y sólo dúchate— unos 15 días antes de la fecha probable de parto que te haya dado el ginecólogo, ya que el tapón mucoso puede estar ablandándose. Por supuesto, tampoco puedes bañarte si empiezas con contracciones de parto o rompes la bolsa.
2. Ducha
— Puedes seguir duchándote a diario como de costumbre hasta el último día de tu embarazo, incluso con contracciones de parto. En la pág. 244 veremos qué hacer si has roto la bolsa.
— Tanto en la ducha como en el baño puedes utilizar gel o jabón, preferiblemente neutro.
— Las duchas o irrigaciones vaginales están totalmente prohibidas en el embarazo. Para la higiene vaginal bastará con la ducha o el baño diario. Si lo prefieres, puedes usar jabones vaginales específicos.
3. Sauna y jacuzzi
— No debes utilizar la sauna en el embarazo porque:
* La excesiva vasodilatación que se produce por el calor puede originar mareos y desvanecimientos.
* El exceso de calor puede, sobre todo en los primeros meses de embarazo, provocar alteraciones en el feto.
* Con el sudor se pierden los electrolitos que son necesarios para tu niño.
— Sin embargo, puedes meterte en un jacuzzi si:
* No recibes los chorros directamente en el abdomen, sólo en las piernas y la espalda (no se deben emplear las bañeras con hidromasaje).
* El agua no está muy caliente.
* No la utilizas las tres últimas semanas de gestación.
Productos de belleza
En ocasiones, los productos de baño o cremas faciales que has empleado siempre sin ningún problema pueden producirte una reacción alérgica en la piel (granitos, picor...). Si confirmas que la causa es un producto en concreto, bastará con no utilizarlo más. Ensaya con otro preparado, probando con precaución, en una porción pequeña de piel.
1. Cuerpo
— Puedes utilizar las cremas, aceites o leches hidratantes que usabas habitualmente, salvo las ya mencionadas anticelulíticas.
2. Cara
— También puedes seguir utilizando tus cremas, tónicos y lociones habituales. La única excepción son los tratamientos a base de ácido retinoico para el acné.
— El maquillaje (rímel, colorete, etc.) es totalmente inocuo para el niño. Pero si tu piel se ha llenado de espinillas en el embarazo, limita el uso de fondo de maquillaje a los días que quieras ir más arreglada.
3. Cabello
— Los champús y suavizantes se pueden utilizar tan frecuentemente como necesites, aunque siempre es preferible que sean suaves. Por supuesto, también el secador de pelo.
— No debes usar ninguna loción o tratamiento para prevenir la caída del pelo sin haber consultado con el ginecólogo.
El sol y los rayos UVA en el embarazo
Respecto a la exposición al sol, puedes tomarlo pero con ciertas precauciones:
— En el cuerpo
* Utiliza una crema con un factor de protección bastante más alto que el habitual (mínimo FP 40).
* Reduce el tiempo de exposición, sobre todo los primeros días. De todos modos, te pondrás morena enseguida porque en el embarazo, como ya dijimos, aumenta la secreción de melanina. No tomes el sol de 1 a 5 de la tarde.
* Evita tomar el sol, de forma prolongada y directa, en el abdomen (el calor excesivo puede dañar al feto) y en las piernas, por el riesgo de aparición de varices. Si ya las tienes, NO tomes el sol en ellas.
— En la cara
* Si no tienes cloasma, utiliza una crema con una protección mínima de 40.
* Si ya estás algo manchada, sigue las indicaciones comentadas anteriormente (protección total, no exposición al sol...).
En cuanto a los rayos UVA, no es el momento idóneo para exponerte a ellos. Sin embargo, dos o tres sesiones cortas, con la debida protección en la cara, el escote y los brazos, no van a afectar al feto.
Si tienes varices, NO los tomes en las piernas.
Trabajo
En casa
Es obvio que, en circunstancias normales, no puedes, ni debes, interrumpir el trabajo en casa, pero puede ser necesario que modifiques algo tu modo de realizar las tareas domésticas, para acoplarte a tu nuevo esquema corporal y a los requerimientos de tu embarazo. Por ejemplo:
— Guisar: procura no estar mucho tiempo de pie delante de una encimera y siéntate siempre que puedas (al pelar, partir...). Si ello te resulta imposible, acuérdate de corregir la postura (tripa metida, glúteos duros) y alternar el peso de una pierna a otra.
— Planchar: si te es posible, plancha sentada, pero si te resulta imprescindible hacerlo de pie, levanta la tabla de modo que tu cuerpo esté recto y no tengas que inclinarte hacia delante.
— Poner la lavadora o el lavaplatos, pasar la aspiradora y hacer camas: ya hemos hablado de la importancia de cuidar las posturas al realizar estas tareas.
— Hacer la compra: procura no cargar un peso excesivo, reparte el esfuerzo entre ambos brazos y ¡PIDE AYUDA!
— Bañar a otro niño: hazlo de rodillas, nunca de pie, porque la espalda se resentiría.
— Coger en brazos a otro niño: ya hemos hablado de ello en la pág. 60.
Fuera de casa
Actualmente, un gran número de mujeres trabajan, también, fuera de casa. Esto origina un esfuerzo añadido al embarazo, no sólo físicamente, sino por la sobrecarga que supone, en algunos trabajos, la presión recibida y/o en muchos casos autoimpuesta. Muchas mujeres quieren demostrar que, por el hecho de estar embarazadas, su rendimiento laboral no disminuye en absoluto; incluso es frecuente el caso de las mujeres que trabajan a un mayor ritmo, porque tienen que compensar la tarea que no van a realizar los meses que estén de baja tras el parto. No obstante, salvo que, por indicación médica, se deba modificar o suprimir el trabajo, no hay por qué interrumpir dicha actividad.
Ya hemos hablado en otros capítulos de la necesidad de modificar la postura en algunas actividades y de cómo el estrés laboral puede afectar a la producción de contracciones y/o hipertonía.
1. ¿Hasta cuándo puedo trabajar?
— Obviamente, depende del trabajo que realices. Por ejemplo, una arquitecta podrá seguir trabajando en su estudio hasta el día del parto, pero no subirse a las obras... En líneas generales, se admite que una embarazada puede seguir trabajando hasta el final si sus condiciones médicas lo permiten. Si estás acostumbrada a trabajar fuera de casa, puedes estar más distraída y relajada, aunque parezca una paradoja, que en casa, preocupándote por cada «pinchacito» que sientes en la tripa.
— Por supuesto, ante cualquier síntoma de alarma (exceso de contracciones, sangrado...), o si se presenta algún otro problema (ciática aguda, hipertensión...), será el ginecólogo quien valorará la necesidad de que tomes la baja antes de la fecha probable de parto.
2. Trabajos de riesgo
— Es obvio que algunos trabajos pueden suponer un riesgo para la mujer y/o el feto. En estos casos, está prevista la sustitución del puesto o la baja laboral transitoria.
— Los estudios realizados hasta la fecha consideran trabajos de riesgo en el embarazo:
* Los relacionados con algunos productos químicos tóxicos.
* Los que suponen exponerse a radiaciones ionizantes.
* Ser personal sanitario, con riesgo de contraer infecciones (sida, hepatitis...).
* Los que implican un esfuerzo físico excesivo en número de horas, levantamiento de cosas pesadas, etc.
3. Ordenador y fotocopiadora
— Según los estudios que se han llevado a cabo hasta hoy, no se ha demostrado relación alguna entre el uso de estos aparatos y abortos, malformaciones congénitas u otros problemas en el embarazo, así que puedes utilizarlos libremente en la gestación.
— No obstante, cuida, como en cualquier otro momento de tu vida, la postura, y toma las demás precauciones necesarias para la prevención de los problemas de espalda, visión, circulación, etc., que puedan presentarse con el uso continuado de los ordenadores.
Cuándo llamar al ginecólogo o acudir al hospital o la clínica
A lo largo de este capítulo, hemos comentado las molestias e incomodidades que pueden acompañar a un embarazo normal. Vamos ahora a resumir los motivos de alerta por los que debes avisar a tu ginecólogo o ir a un centro médico:
— Vómitos intensos y persistentes a lo largo del día.
— Diarrea intensa y duradera.
— Dolor o escozor en la micción.
— Dolor de cabeza fuerte, sobre todo si es con alteraciones de la visión y/o hinchazón de manos y cara.
— Visión borrosa o ver puntitos negros.
— Hinchazón de cara y manos o de tobillos que no cede con el reposo; sobre todo si se produce un aumento brusco de peso y/o va acompañado de dolor de cabeza.
— Sangrado o pérdida de líquido por vagina.
— Picor vaginal y/o flujo que no sea blanquecino o amarillento claro.
— Fiebre alta (38-39 °C).
— Dolor abdominal constante.
— Contracciones uterinas regulares y/o dolorosas.
— Falta de movimientos del niño en 12 horas, desde que los mismos se notan a diario.
— Desmayo o pérdida de conciencia.
Recibiendo sin tardanza la atención médica adecuada, estarás dando a tu hijo, y a ti misma, todas las oportunidades para tener el mejor embarazo y parto posibles.