CAPÍTULO 3
La biología de la menopausia: la conexión entre cerebro y ovarios
Para entender la menopausia como lo hace una ginecóloga tenemos que empezar por el principio: el desarrollo fetal hasta finales del primer trimestre (sobre las nueve semanas de embarazo). En ese momento, los ovarios y los testículos (también llamados «testes») son estructuras idénticas. Si existe un cromosoma Y, el tejido recibe la señal necesaria para desarrollarse como testículo y en ausencia de dicho cromosoma, el tejido se convierte en ovario. Sí, el ovario es la estructura por defecto. La ironía del asunto salta a la vista, por cuanto muchos relatos sobre «el origen del hombre» cuentan que la mujer, llámese Eva o Pandora (la primera mujer según la mitología griega) apareció a continuación del hombre o fue creada a partir de este.
Los folículos primordiales son óvulos inmaduros junto con el tejido circundante. Se desarrollan y se multiplican en las primeras etapas del desarrollo fetal y hacia las veinte semanas de vida fetal hay de seis a siete millones de folículos primordiales. A partir de entonces, ya no se pueden fabricar más. El dato es importante, porque la menopausia acaece cuando ya no quedan folículos capaces de ovular, es decir, de fabricar óvulos maduros. El plan básico de la menopausia está fijado desde antes del nacimiento.
Un dato chulo y más bien alucinante es que cuando tu abuela se quedó embarazada de tu madre también albergaba, en uno de los ovarios de tu madre, el folículo primordial a partir del cual tú existirías algún día.
El número de folículos primordiales a las veinte semanas de gestación a menudo se describe en los textos médicos como «cenit» o «cumbre», y si bien ambas palabras se usan como sinónimos de «máxima cantidad», cenit también significa momento culminante, y cumbre implica éxito. Yo no estaba en mi cenit ni en mi momento cumbre cuando era un feto de veinte semanas. No debemos asignar juicios de valor a procesos fisiológicos normales, en particular cuando hablamos de cuerpos femeninos, que históricamente se han valorado en función de su juventud o fertilidad.
Pasadas las veinte semanas, millones de esos folículos primordiales empiezan a desaparecer en un proceso conocido como atresia. Este proceso continúa después del nacimiento hasta la pubertad, cuando quedan alrededor de trescientos mil folículos primordiales. Imagina que siembras semillas en una maceta. Si las condiciones son las adecuadas, habrá muchas más plántulas de las que el reducido espacio físico de la maceta puede albergar. El plan siempre fue retirar las plántulas de aspecto más frágil y conseguir la proporción adecuada de plantas para el espacio disponible con el objeto de optimizar las condiciones de las que quedan.
El ciclo menstrual: nociones básicas
Los folículos primordiales permanecen inactivos hasta la pubertad, cuando una compleja señalización cerebral pone en marcha el proceso de ovulación. Por increíble que parezca, esos minúsculos folículos fabrican enormes cantidades de estrógenos que desencadenan la pubertad así como cada uno de los ciclos menstruales. El folículo pasa por diversas fases de desarrollo en su camino a la ovulación y en cada uno de esos pasos recibe un nombre ligeramente distinto (ver figura 3). En aras de la simplicidad, hablaremos de folículos primordiales para referirnos a los que están en espera y de folículos para referirnos a los que están activos en la fase principal de fabricación de hormonas, aunque en realidad atraviesan diversas fases.
La señales por las cuales un folículo primordial es seleccionado para iniciar el camino de la ovulación y desarrollarse a lo largo del proceso son muy complejas y requieren la señalización coordinada de varias hormonas tanto del cerebro como del ovario. Dos de las hormonas cerebrales más importantes en la ovulación son la hormona foliculoestimulante o FSH y la hormona luteinizante o LH. Los folículos, a medida que desarrollan las células que rodean el óvulo (ovocito), fabrican dos tipos de hormonas, estradiol y estrona (el estradiol es un estrógeno más potente). La cantidad de estradiol fabricada es significativa, por cuanto tiene que viajar por la corriente sanguínea para estimular distintos órganos, incluido el cerebro, así como activar el desarrollo del revestimiento uterino. El folículo también fabrica pequeñas cantidades de testosterona y otras hormonas.
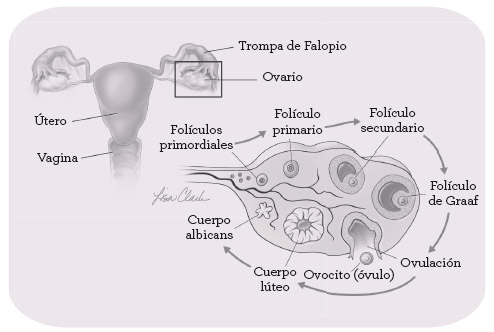
Figura 3: el ciclo vital del folículo.
La primera mitad del ciclo menstrual se conoce como fase folicular. A través de una señalización compleja un folículo se impone y el resto desaparece. No debe considerarse un desperdicio; se trata de un trabajo en equipo para que prevalezca el folículo mejor equipado para un embarazo sano. Hay un flujo constante de comunicación química entre el folículo, el cerebro e incluso el revestimiento del útero. Cuando los niveles de estrógeno son lo bastante altos, el cerebro envía mensajes que desencadenan la ovulación, que es la liberación del ovocito maduro, ahora denominado óvulo.
La ovulación señala el principio de la fase lútea del ciclo menstrual. Algunas personas visualizan el folículo reventando, pero no sucede bajo presión. La superficie del folículo se abre y el óvulo maduro avanza por la trompa de Falopio. Tras la ovulación, el tejido sobrante del folículo se organiza en una estructura llamada cuerpo
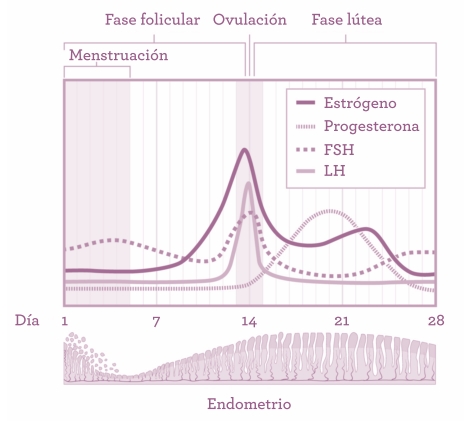
Figura 4: Niveles hormonales en el ciclo menstrual. lúteo, que fabrica la hormona progesterona. Esta hormona estabiliza el revestimiento del útero y genera otros cambios para que la implantación se pueda llevar a cabo («progesterona» viene de progestación). La trayectoria de las cuatro hormonas principales en el ciclo menstrual se describen en la figura 4.
Imagina las células que forman el revestimiento del útero (endometrio) como ladrillos. El estrógeno construye y coloca los ladrillos, pero una pared necesita algún tipo de apoyo. La progesterona actúa como la argamasa que estabiliza el revestimiento. Si se produce la implantación, la señalización hormonal procedente del embrión garantiza que el cuerpo lúteo siga fabricando progesterona hasta que la placenta pueda hacerse cargo. Si no hay señales del embrión, el cuerpo lúteo posee una vida de catorce días (que pueden oscilar de doce a dieciséis). Más allá, los niveles de progesterona caen y el cuerpo lúteo se encoge hasta convertirse en una pequeña cicatriz llamada cuerpo albicans. Es la retirada de la progesterona lo que produce la desestabilización del revestimiento del útero que desemboca en la menstruación.
El ciclo vuelve a empezar cuando el cerebro envía señales al siguiente grupo de folículos.
La transición menopáusica
La transición menopáusica es algo así como el hijo mediano de la salud reproductiva. A menudo se obvia bajo la falsa creencia de que no tiene importancia, puesto que todavía no es la menopausia en realidad. Ahora sabemos que se trata de una época de desbarajuste hormonal durante la cual muchas mujeres sufren los peores síntomas. Casi veinte millones de mujeres estadounidenses estarán experimentando la transición menopáusica ahora mismo. En España, ocho millones de mujeres están pasando o han pasado esta etapa.
La transición menopáusica se caracteriza por una serie de circunstancias biológicas clave. Se produce una pérdida acelerada de folículos, se altera la producción de hormonas en los folículos restantes y hay cambios en la señalización cerebral. Estas variaciones podrían deberse a diversas razones. En lo concerniente a los ovarios, los propios folículos primordiales podrían estar envejeciendo o los folículos que quedan nunca fueron los más sanos; de ahí que nunca llegaran a ser seleccionados. También se produce una reducción del flujo de sangre a los ovarios asociada a la edad, lo que podría afectar a la capacidad de fabricar hormonas. Algunos de los cambios en la señalización cerebral se producen como reacción a las transformaciones en la producción hormonal de los folículos, pero otros guardan relación con la edad. Básicamente, se trata de un proceso complicado que involucra distintos mecanismos.
La transición menopáusica posee una duración indeterminada y puede variar de manera significativa de una mujer a otra. Las mujeres afroamericanas suelen protagonizar una transición menopáusica más larga, aunque la edad a la que entran en la menopausia es la misma. No hay manera de prever la llegada a la transición. Una o dos faltas podrían deberse al estrés o ser el comienzo. Algunas mujeres podrían apreciar incluso pequeñas fluctuaciones en la cantidad de flujo menstrual o en la regularidad de los ciclos que anunciarían la transición menopáusica, pero no hay posibilidad de saber si se trata de un preámbulo o no. Eso supone a menudo una fuente de frustración; en realidad no tienes claro si estás transitando a la menopausia hasta que te encuentras en pleno proceso.
Desde el punto de vista médico, la transición menopáusica se divide en dos fases: incipiente y tardía (ver figura 5). La diferencia principal entre estas dos fases viene determinada por los cambios en la duración del ciclo menstrual, es decir, el retraso entre una menstruación y la siguiente. Durante la fase incipiente, es probable que algunos de los ciclos se alarguen siete días o más o incluso que se produzca una falta completa. La transición tardía se caracteriza por más faltas, a saber, sesenta días entre menstruaciones. Cuando una mujer experimenta dos faltas seguidas, hay un 95 por ciento de posibilidades de que la menstruación llegue a su fin en los cuatro años siguientes. Los síntomas como los sofocos o el insomnio a menudo comienzan en la fase tardía, pero no se trata de una norma fija; algunas mujeres empiezan a experimentar síntomas en la primera fase mientras que otras están cerca de su último periodo, después de tres o cuatro faltas seguidas, y no han tenido ningún síntoma.
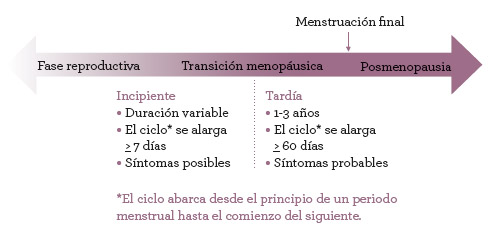
Figura 5: La transición menopáusica incipiente y tardía.
Cada uno de los ciclos menstruales durante la transición menopáusica es una sorpresa, de modo que la regla puede devenir un caos. No obstante, cuanto más cerca estamos de la última menstruación, menos responden los folículos primordiales, así que las faltas por ausencia de ovulación empiezan a ser más habituales.
Lo único verdaderamente predecible de la transición menopáusica es su imprevisibilidad.
Menopausia y posmenopausia
La menstruación final marca la menopausia. En ese momento solo quedan de un centenar a un millar de folículos primordiales y no poseen la capacidad de ovular. Las mujeres no conocen la fecha de su aniversario menopáusico hasta doce meses después de su última menstruación, algo que puede resultar irritante. Sin embargo, desde una perspectiva médica, tan solo tiene importancia de cara a evaluar sangrados anómalos o necesidad de anticonceptivos. La posmenopausia comienza tras el último periodo, pero es habitual hablar de menopausia también en esa fase.
Al describir la menopausia, no es infrecuente que los manuales y los artículos hablen de «agotamiento» cuando no quedan folículos capaces de ovular, pero los ovarios no se agotan, se cansan ni se consumen. No es como si empezaran una carrera y tuvieran que parar por culpa de una lesión o de un entrenamiento inadecuado. La ovulación termina cuando lo hace porque así estaba previsto. Si empleáramos ese mismo tono para hablar de disfunción eréctil, los manuales tendrían que declarar que el pene «se agota». En medicina, a los hombres se les permite envejecer con amables eufemismos mientras que las mujeres somos desterradas al reino de «Ya no eres guapa». A varias generaciones de profesionales de la medicina se les enseñó a usar ese lenguaje y es probable que muchos hayan utilizado esas mismas palabras al hablar con sus pacientes. Las cosas tienen que cambiar.
Durante mucho tiempo se pensó que los ovarios dejaban de ser funcionales después de la menopausia. En parte se debía a la incapacidad de medir niveles muy bajos de estradiol, testosterona y otras hormonas en las mujeres posmenopáusicas. Es verdad que, en la década de 1980 y principios de 1990, cuando yo estaba estudiando, no existía la tecnología con la que contamos en la actualidad. Sin embargo, la falsa idea de que los ovarios mueren tras la menopausia procedía también del anticuado concepto de que el valor de una mujer radica en su capacidad reproductiva y, en consecuencia, el final de la fertilidad significa que las mujeres ya no pueden hacer nada más que matar el tiempo en la sala de espera de la Parca hasta que las llamen. Así pues, si la «sabiduría» convencional afirmaba que los ovarios carecen de valor después de la menopausia, ¿qué sentido tenía estudiarlos, si ya se conocía la «verdad»?
Ahora sabemos que los ovarios están implicados en la producción de hormonas después de la menopausia, si bien en un grado mucho menor. No se debe a que algunos folículos sean unos pillines que siguen operando de extranjis, sino a que el estroma ovárico —el tejido del ovario que contiene los folículos— es capaz de fabricar un precursor hormonal llamado androstenediona, que otros tejidos pueden convertir en estrógenos y testosterona. En consecuencia, extirpar los ovarios después de la menopausia provoca un pequeño descenso en los niveles de estradiol y testosterona, porque puede afectar a la capacidad de otros tejidos de fabricar esas hormonas.
Manual de las hormonas
Para entender qué papel tienen las hormonas de la transición menopáusica en adelante, hay que empezar por lo más básico. Las hormonas son mensajeros químicos; básicamente podrían compararse con minillaves que pululan por el cuerpo en busca el receptor adecuado (la cerradura) en las células. Cuando la llave encaja en la cerradura, la hormona transmite su mensaje a la célula. Algunas hormonas se fabrican en grandes cantidades, pues tienen que viajar por el cuerpo para afectar a otros tejidos, como el útero o el cerebro, mientras que otras se producen en menor cantidad para uso local.
Hay numerosas hormonas importantes involucradas en el proceso de la menopausia. Algunas de las que ocupan puestos clave son las siguientes:
• ESTRADIOL: el término técnico es 17-beta estradiol, pero se la conoce por estradiol sin más. Es el estrógeno principal antes de la menopausia. Se fabrica en el folículo en desarrollo en grandes cantidades, pues debe penetrar en el torrente sanguíneo y provocar efectos diversos en distintos tejidos. Otros tejidos fabrican también estradiol en menor cantidad para uso local, como el tejido adiposo (o grasa), el endometrio (revestimiento del útero), hígado, cerebro, hueso y músculo. Los niveles de estradiol varían de manera significativa durante el ciclo menstrual; pueden ser tan bajos como 30 pg/ml al inicio de la fase folicular y multiplicarse por diez (normalmente 200-300 pg/ml) justo después de la ovulación. Durante la transición menopáusica los niveles de estradiol podrían incluso ser más altos de lo habitual debido a la errática señalización hormonal. Después de la menopausia los niveles de estradiol caen significativamente y por lo general se sitúan en 10-25 pg/ml, y el estradiol en sangre en estos momentos procede de la hormona fabricada por otros tejidos (como la grasa o el músculo) que se ha filtrado al torrente sanguíneo.
• ESTRONA: un estrógeno más débil que el estradiol. Al igual que este, se fabrica también en el folículo en desarrollo, así como en otros tejidos. La estrona se puede convertir en estradiol y el estradiol, en estrona. Este flujo bilateral se produce en el interior de las células y permite hacer ajustes a nivel celular. Después de la menopausia, la caída de producción de estradiol es más importante que la de estrona.
• ESTRIOL: lo fabrica la placenta principalmente. Se cree que no tiene ningún papel en la menopausia.
• TESTOSTERONA: fabricada en el folículo en desarrollo, el cuerpo del ovario y las glándulas suprarrenales. La fuente principal de testosterona es la glándula suprarrenal, de ahí que los niveles de testosterona no desciendan de manera significativa con el fin de la menstruación; más bien se produce un declive gradual a lo largo de la vida que se debe ante todo a cambios relacionados con la edad de la glándula suprarrenal. Es probable que la pequeña cantidad de testosterona que fabrican los ovarios antes de la menopausia tenga un papel en la ovulación.
• PROGESTERONA: fabricada por el cuerpo lúteo, que es el tejido que se forma en el folículo después de la ovulación. Los niveles de progesterona decaen durante la transición menopáusica porque el cuerpo lúteo se vuelve menos eficiente en la producción de progesterona o debido a un lapso de tiempo más largo entre ovulaciones. Cuando faltan dos años para la menstruación final de una mujer, solo el 50 por ciento de sus ciclos menstruales fabrican niveles adecuados de progesterona.
• HORMONA ANTIMÜLLERIANA O AMH: los folículos son los encargados de fabricar esta hormona, que está involucrada en la señalización de la ovulación: forma parte del sistema de comunicación que controla la reserva de folículos primordiales, para que se active la cantidad adecuada en cada ciclo. Sin este tipo de control local, decenas de miles de folículos o incluso más estarían compitiendo por ovular. La AMH es útil en la evaluación de la infertilidad. Se están realizando estudios para comprobar si se podrían usar los niveles de AMH para predecir la menopausia.
• ANDROSTENEDIONA: se fabrica a partir del colesterol, en un proceso de varias etapas, y es la hormona precursora que se crea en los folículos para fabricar, bien estrona (y luego estradiol), bien testosterona (ver figura 6; para observar el proceso completo por el que se produce la transformación del colesterol en hormonas, ver el apéndice A). No posee ninguna función hormonal en sí misma. También se produce en el tejido (estroma) del ovario y en las glándulas suprarrenales, así que los niveles de androstenediona decaen con la menopausia, pero sigue habiendo en abundancia, por cuanto ya no es necesaria para fabricar altos niveles de estradiol.
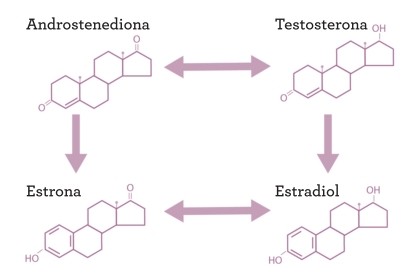
Figura 6: producción de estradiol, estrona y testosterona.
El estrógeno y la testosterona pueden flotar libremente en la sangre o pueden estar unidas a una proteína de transporte llamada «globulina fijadora de hormonas sexuales» o SHBG. Solo las hormonas libres son capaces de interactuar con los tejidos. Uso el siguiente truco mnemotécnico para acordarme de la hormona SHBG: «¿Hay sitio hoy en el autobús, guapa?». Cuando escasea la SHBG hay menos asientos en el autobús, de manera que habrá más hormonas divirtiéndose por fuera. En cambio, con niveles más altos de SHBG hay más asientos disponibles y, por tanto, menos hormonas pululando por las calles del cuerpo. Como la testosterona se une mejor a la SHBG que el estrógeno (yo me la imagino empujando al estrógeno con fuerza para quedarse con los asientos), niveles inferiores de SHBG implican un salto mayor de la testosterona disponible frente al estrógeno.
Cómo cambian las hormonas durante la transición menopáusica
Resumiendo, están por todas partes.
Antes se creía que los niveles de estradiol descendían gradualmente, lo que inducía al cerebro a liberar más hormona foliculoestimulante (FSH) para que los folículos primordiales fabricaran más estradiol. La idea era, en suma, que el cerebro les gritaba a los ovarios porque no recibía suficiente retroalimentación en forma de estradiol. A medida que sabemos más sobre la menopausia, vamos comprendiendo que se trata de un proceso muy complejo y que no todo gira en torno al estradiol. Los altos niveles de FSH podrían no ser la consecuencia de un cerebro que se esfuerza por activar el desarrollo de folículos, pero sí ser responsables de algunos de los síntomas y problemas asociados con el proceso de la menopausia. Por ejemplo, tenemos pruebas recientes que sugieren, con poco margen de error, que los altos niveles de FSH podrían ser un factor significativo en el desarrollo de la osteoporosis. Cuando enfocamos la menopausia como una deficiencia de estrógenos, algo que encaja con el relato patriarcal de la pérdida de la hormona «feminizante», pasamos por alto otros cambios hormonales importantes.
Los niveles de estradiol, progesterona y FSH pueden variar de manera importante de un ciclo a otro. Los folículos tienden en ocasiones a desarrollarse mas despacio, lo que daría lugar a ciclos más largos. Sin embargo, si el ciclo es más breve de lo esperado, la primera mitad se acortará y pasaremos proporcionalmente más tiempo en la segunda mitad o fase luteica, que es el momento en que la mujer experimenta el síndrome premenstrual (SPM). De modo que múltiples ciclos cortos reducen el descanso que de otro modo una mujer tendría entre SPM. Los ciclos con niveles más altos de estrógeno tal vez provoquen periodos más intensos, migrañas y dolor de pecho, pero los vaivenes en los niveles hormonales también podrían ser fuente de síntomas. Algunas mujeres son más sensibles a los cambios hormonales que otras —por ejemplo, solo algunas experimentan SPM o depresión posparto— y ese mismo principio se aplica en este caso, por cuanto la variedad de síntomas y su gravedad pueden abarcar desde los preocupantes con un impacto importante en la calidad de vida hasta mínimos o inexistentes.
El Estudio Nacional de Salud Femenina o SWAN, por las siglas en inglés, es una investigación iniciada en Estados Unidos en 1996 que incluía a grupos de mujeres racial y étnicamente diversos, cuyo seguimiento se prolonga hasta la actualidad. Ha proporcionado abundante información sobre las tendencias de las hormonas durante la transición menopáusica; si los cambios de un ciclo a otro que hemos estado comentando fueran los árboles, la tendencia sería el bosque. A partir del SWAN se pudieron identificar cuatro tendencias en los niveles de estradiol:
• ASCENSO Y CAÍDA BRUSCA: un ascenso en los niveles de estradiol durante la transición menopáusica y luego una caída brusca alrededor de un año antes de la menstruación final. Es el patrón más habitual entre mujeres caucásicas.
• ASCENSO Y CAÍDA LENTOS: un aumento de los niveles de estradiol durante la transición menopáusica y luego un lento declive que se prolonga durante dos años tras la menstruación final. Se trata del patrón menos frecuente, con una distribución parecida entre razas/etnias.
• UNIFORME: los niveles de estradiol empiezan bajos y el declive es menos pronunciado. Se trata del patrón más habitual entre las mujeres afroamericanas.
• DECLIVE LENTO: Los niveles de estradiol experimentan un descenso lento y gradual. Este patrón es más común entre las estadounidenses de origen chino, las de origen japonés y las hispanas.
En lo que concierne a la FSH (hormona foliculoestimulante), hay tres patrones: un incremento alto, medio y escaso. El último es el menos habitual. Hay más probabilidades de que se produzca un incremento escaso cuando los niveles de estradiol no ascienden tras la menstruación final, lo que significa que existe un grupo de mujeres cuyas variaciones tanto en estradiol como en FSH son menos pronunciadas durante la transición menopáusica.
¿Se puede diagnosticar la menopausia mediante un análisis hormonal?
La respuesta rápida es «no». No te queda otra que esperar, amiga.
Para cuando una mujer entra en la posmenopausia, sus niveles de estradiol suelen ser < 25 pg/ml y los de FSH superiores > 30 IU/ ml, pero eso no significa que analizar cada hormona sirva para diagnosticar la menopausia. En primer lugar, los niveles hormonales varían de un día para otro. Además, como ya hemos comentado, estos pueden aumentar o descender en cada ciclo, así que un resultado de estradiol bajo con FSH alto podría ser la menopausia, pero igualmente aparecerían esos niveles tras un par de faltas. En ocasiones, la última ovulación genera los niveles de estradiol y FSH que veríamos en una mujer de treinta y cinco años.
Recuerda que no necesitamos medir los niveles hormonales para saber si una niña de doce años que está creciendo y empieza a tener pechos está entrando en la pubertad. De manera parecida, si una mujer pasa de los cuarenta años y tiene reglas irregulares y/o sofocos, sabremos que sus niveles hormonales están cambiando y se encuentra en la transición menopáusica. Analizar los niveles de hormonas para asegurarnos no ayuda a saber en qué momento de la menopausia estás ni cuando tendrás el periodo final. Además, es innecesario, porque los niveles hormonales no marcan las recomendaciones sobre la terapia hormonal para la menopausia (THM). En cambio, esa clase de pruebas resultan útiles cuando la regla cesa antes de los cuarenta (ver capítulo 6). Los análisis hormonales también son valiosos en las investigaciones y como parte de la evaluación de la infertilidad, algo que sobrepasa el alcance de este libro. De momento, el diagnóstico de la menopausia se basa en la edad y un historial de irregularidad menstrual seguido de doce meses sin periodos (suponiendo que no haya otras explicaciones médicas para las faltas).
Hay otros factores que provocan periodos irregulares, así que una mujer de treinta o cuarenta años tal vez necesite un análisis de sangre para determinar la causa. Por ejemplo, un problema de tiroides podría producir desarreglos menstruales y eso lo detectaría un análisis de sangre.
En los casos en que sea necesario conocer los niveles de hormonas, por ejemplo para descartar un síndrome de ovario poliquístico o SOP (un problema que provoca desarreglos en la ovulación y afecta del 6 al 12 por ciento de las mujeres en edad reproductiva) o cuando existen sospechas de insuficiencia ovárica primaria (ver capítulo 6), también habrá que hacer un análisis de sangre. Algunos médicos ofrecen análisis hormonales a partir de saliva (prueba de hormonas salivales), pero estos nunca están indicados. Las pruebas de hormonas salivales no son fiables y ni siquiera reflejan los niveles en sangre. En mi opinión, si un profesional de la salud te ofrece un análisis de hormonas salival para evaluar algún desarreglo relativo a la menopausia, no está capacitado para tratarla.
¿Y cómo se diagnostica la transición menopáusica en mujeres que acostumbran a tener periodos irregulares, como las que sufren SOP o algún otro problema que les provoca esa irregularidad? En esos casos tal vez no sea posible considerar el inicio de las irregularidades como un indicativo de que la transición menopáusica ha comenzado. Tal vez se aprecie un cambio en los patrones de sangrado respecto a los que son habituales para ella, pero podría sufrir otros síntomas relacionados con la transición, como sofocos o dificultades para dormir, que se pueden tratar al margen del ciclo menstrual. Hace falta más investigación sobre la transición menopáusica y el SOP.
Las mujeres que han sido sometidas a una histerectomía, una ablación endometrial (una intervención que consiste en retirar el revestimiento del útero) o aquellas que llevan un DIU (dispositivo intrauterino) y no menstrúan, no podrán recurrir a la regla para saber si están en transición hacia la menopausia o para determinar la fecha de su comienzo. De ser necesaria terapia, habría que basarla en los síntomas o en los factores de riesgo.
EN RESUMIDAS CUENTAS
• Al principio de la pubertad contamos con aproximadamente trescientos mil folículos inmaduros con ovocitos (óvulos) en los ovarios y para cuando llega la menopausia nos quedan mil o menos, pero ya no son capaces de ovular.
• La transición a la menopausia es una etapa de duración variable que se produce antes de la menstruación final y se caracteriza por unos niveles hormonales erráticos.
• El rasgo distintivo de la menopausia es la irregularidad de la menstruación. Las mujeres que pasan más de sesenta días sin reglas están en la última fase de su transición menopáusica. Eso significa que el último periodo acontecerá en un plazo máximo de tres años.
• Durante la transición menopáusica se producen muchos cambios hormonales; la menopausia abarca mucho más que el estradiol.
• Los niveles hormonales no deberían emplearse para predecir la llegada del periodo final, diagnosticar la menopausia o tomar decisiones relativas a terapia entre mujeres mayores de cuarenta años.