Hay almas que se ven y se sienten; todas llevamos un alma que crece, late y sangra.
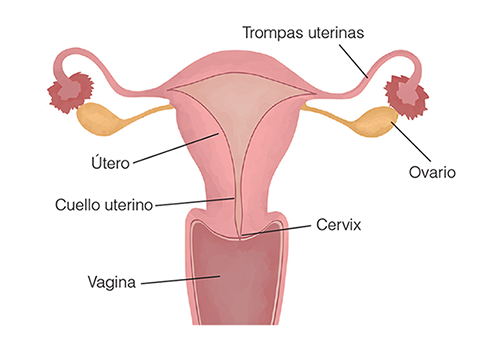
Todos sabemos que un globo es chato en su origen, cuando está desinflado sus paredes están pegaditas. Bueno, así es el útero normalmente (fuera del embarazo). Si al globo lo llenamos de líquido o aire empieza a despegar sus paredes y crecer, algo similar ocurre durante el embarazo. Si quisiéramos verlo por dentro, lo veríamos rosadito, liso; a veces se ve un poco más algodonoso o más sangrante. Mirándolo desde adentro podríamos ver dos agujeritos que nos indican la entrada a las trompas uterinas, estos orificios se llaman ostiums. Por ahí viajan los óvulos que salen del ovario y así llegan a la cavidad. Es increíble. Y si nos vamos retirando de la cavidad uterina, vamos a ver que el camino se hace más estrecho: es lo que llamamos el cuello uterino, el canal endocervical o endocervix. Por ahí se encuentran ambos orificios cervicales, el interno y el externo.
El útero es un órgano pequeño, mide alrededor de siete centímetros de largo, cuatro centímetros de ancho y tres centímetros de grosor. Está formado por tres capas (de afuera para adentro): la capa externa o perimetrio, el miometrio o capa muscular media y el endometrio, lo que sangra, lo que vive y muere cada veintiocho días.
El útero es un órgano vital y mágico.
Puede hacerte vivir los mejores momentos de tu vida y los peores.
La palabra perimetrio deriva del griego “peri” que significa “sobre” o “encima” y “méter” o “metros” que significa “madre”, porque al útero también se lo conoce como matriz. El miometrio es la pared muscular del útero, lo que lo contrae. Y finalmente, otra de las estructuras únicas en la mujer es el endometrio, que crece por estímulos hormonales y sangra cuando no hay señales de embarazo.
El útero es un órgano vital y mágico. Puede hacerte vivir los mejores momentos de tu vida y los peores. No lo culpes, tiene demasiadas responsabilidades. Cuidalo porque es único, dejalo latir a su ritmo. Acompañalo con paciencia en sus primeros pasos, despedilo con amor y vivan juntos unos hermosos años dorados, o rojos, como la sangre que sale de él todos los meses, para demostrarte que aún queda mucho tiempo por vivir.
útero
Siete centímetros en la palma de tu mano
dependen de vos
dependen de mí
que lata a tu ritmo
que sangre despacio
que viva aun después
de darse por muerto.
Que entiendas que aún sigue palpitando
cuando creas que ya cumplió su ciclo
cuando creas que ya no existe
sesenta gramos en la palma de tu mano
que pueden transformarse en cuatro kilos
o en una tonelada.
Sesenta gramos que dependen de vos
y dependen de mí
las cifras podrían parecerles casi insignificantes
o podrías darte cuenta de que
tu vida misma alguna vez
estuvo en la palma de una mano
y que hoy cuidarte depende de vos
y también depende de mí.
Cuando menstruamos lo que duele es el útero, no los ovarios; los dolores menstruales son producto de las contracciones que debe hacer el útero para eliminar la sangre. Además, antes de menstruar y durante, se liberan sustancias que provocan inflamación, nos hacen sentir hinchadas y son los blancos frente a lo que actúan los analgésicos que comúnmente se toman cuando decimos “me duelen los ovarios”. También está la opción de aliviar esos dolores con “antiespasmódicos”, los fármacos que hacen que esas contracciones uterinas no sean tan agresivas y dolorosas.
El dolor premenstrual no es lo mismo que el dolor menstrual; la hinchazón que sentimos días o semanas antes de que aparezca la menstruación es absolutamente normal. Tres de cada cuatro mujeres referimos esas molestias que van de leves hasta verdaderamente inhabilitantes.
El síndrome premenstrual es muy común, por lo que identificarlo y entenderlo es fundamental para llevarlo adelante y poder seguir con nuestra rutina diaria lo más enérgicamente posible.
Los cambios hormonales que aparecen antes del sangrado menstrual pueden hacernos sentir hinchazón en las mamas, cambios de humor, aumento del apetito, cansancio, constipación o diarrea, piernas y pies hinchados, acné, dolor de cabeza y la panza hinchada, entre otros síntomas que varían en cada persona. Les doy un consejo: los días en los que identifiquen estos “malestares” colaboren con su cuerpo y acompáñenlo a recorrer este momento del ciclo de la mejor manera posible. Principalmente, si sienten y ven la panza inflamada, eviten los pantalones ajustados, van a estar incómodas todo el día, lo que podría agravar el mal humor y malestar. Mantenerse activa ayuda muchísimo, pero si tenés ganas de estar tranquila en la cama también permitítelo. Los masajes en la panza sirven, si sos de usar aceites esenciales, los movimientos circulares en sentido de las agujas del reloj ayudan y son un mimo al alma.
Satisfagamos los antojos que sean amigables con nuestro cuerpo, pero evitemos las comidas ricas en sal, los hidratos de carbono, las gaseosas, el alcohol y el café. Comamos alimentos frescos, ricos en calcio y algún que otro chocolate. Las infusiones son ideales, un té de jengibre o frutos rojos es un lindo ritual.
En algunos casos el síndrome premenstrual es complicado y necesita ser tratado y acompañado por un profesional de la salud. Si el malestar no cede con estos cambios de hábitos, analgésicos comunes, y los cambios en el humor ponen en peligro nuestra rutina diaria la situación amerita que se concurra a una consulta médica para pedir ayuda.
También digo que duelen en el alma, duele porque el dolor es subjetivo
y muchas veces no lo podemos clasificar del 1 al 10, depende de a quién tengamos enfrente.
Ese dolor que viven las mujeres que tienen partecitas de endometrio dispersas por fuera de su útero, en ginecología lo llamamos endometriosis.
La endometriosis es una patología ginecológica que presentan muchísimas mujeres y que muchas personas desconocen.
La teoría que mayor peso tiene es la de su origen por la menstruación retrógrada, lo que significa que la sangre menstrual además de salir por el cuello uterino hacia a la vagina viaja a través de las trompas uterinas y cae en la cavidad abdominal. Hay otras teorías también que podrían darse en conjunto y puede ser causa de una sumatoria de varias de ellas.
Estos pedacitos de endometrio logran asentarse, adquirir sus propios vasos y sangran, se inflaman, cicatrizan y, por sobre todas las cosas, duelen. Duelen durante la menstruación y también cuando esta no está presente, duelen durante las relaciones sexuales y hay veces que duelen hasta para ir de cuerpo.
También digo que duelen en el alma, duele porque el dolor es subjetivo y muchas veces no lo podemos clasificar del 1 al 10, depende de a quién tengamos enfrente. Es muy importante tener en cuenta que la persona que nos habla de dolor necesita atención especial.
En otros casos también llega al alma porque este cuadro puede causar mucha dificultad a la hora de buscar un embarazo. Cuando duele hay que hablarlo, el objetivo es paliar ese dolor. La endometriosis puede ser una patología leve o muy difícil de manejar; la relación médico-paciente amorosa, recíproca, sincera, respetuosa y personalizada puede lograr diagnosticarla y mejorar de manera excelente tu estilo de vida, el dolor y tus proyectos a futuro.
“Me vaciaron”, así es como muchas mujeres cuentan que fueron operadas de su útero. A ese procedimiento quirúrgico se lo llama histerectomía. Así es como innumerables veces les explican que quedaron “vacías” porque les sacaron el útero, las trompas y hasta, a veces, los ovarios.
La palabra “vacío” siempre me hizo ruido. ¿Acaso quienes tienen extirpada la vesícula se sienten vacíos también? ¿Y quienes ya no tienen el apéndice? ¿Cómo es que se siente un hombre sin próstata? ¿Acaso se sienten vacíos o es solo un antecedente quirúrgico?
Si bien amo el útero y lo considero parte y protagonista de nuestras vidas, la ausencia de él no debería hacernos sentir así, como quien mira un paisaje y no ve más que la nada misma… No, seguimos siendo vida, seguimos sembrando, seguimos teniendo pájaros que vuelan a nuestro alrededor de mil colores y tenemos ese olor a tierra mojada después de la lluvia, que nos hace sentir que el paso de la tormenta valió la pena para regar y darle vida a las flores y poder alimentar a cualquier ser con vida que viva a nuestro lado.
Las mujeres sin útero por lo general se sienten vacías porque así se lo impusieron. Muchas piensan que no deberían hacerse ni los controles ginecológicos, porque ya no tienen útero. Pero no es así, nuestra ginecología va más allá del útero. Nuestra ginecología es una red que nos conecta de pies a cabeza y debe ser controlada y cuidada de por vida, con o sin útero.
Vacíos están aquellos que nos hicieron creer que una mujer sin útero es un frasco sin caramelos.
Sentirse vacía es otra cosa, que va más allá de esto.
El vacío lo crea quien piensa que sirve de consuelo decirle a quien está atravesando ese momento que está vacía por la ausencia de este órgano tan noble, sin darle opción alguna de ver una luz en el camino y poder hacer realidad sus sueños de cualquier otra manera.
EL CUELLO UTERINO O CÉRVIX
El cuello uterino es la parte visible del útero y está ubicado al fondo de nuestra vagina. Es una de las partes más importantes de la anatomía femenina, fácil de acceder tanto para nosotras como para cualquier agente infeccioso.
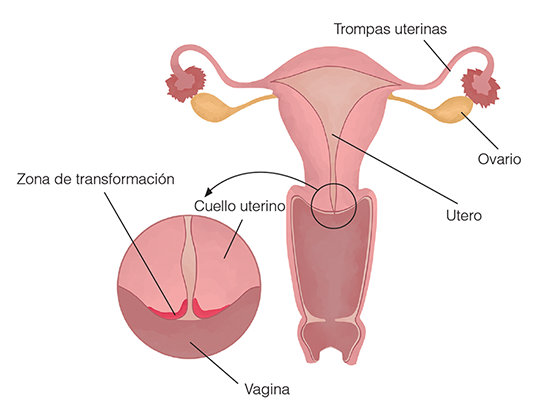
La mucosa que lo forma y rodea es de un color uniforme y muy suave. Es una parte del cuerpo muy dinámica, tiene vida propia; sus células se abren y cierran como si fuera una flor, cada mes, cada ciclo.
Esas células que lo conforman están en constante transformación, es la famosa “zona de transformación” que se adapta al medio e interactúa con él.
Presenta dos orificios, uno a cada extremo, porque si lo miramos por dentro es como un “canal”. El orificio interno no se ve, es el que contacta directamente con la cavidad uterina; el orificio externo comunica al útero con el exterior. De él sale moco, que varía según el momento del ciclo en que estemos: blanco, espeso, elástico y transparente. Por él también sale sangre: la menstruación.
Por ese orificio es donde se ven los hilos del DIU también. ¡¡Y además cambia su aspecto si hubo partos vaginales!! Si nos ponemos a pensar… ¡¡cuando nace un bebé se dilata diez centímetros aproximadamente!! Es una maravilla.
Es dentro de ella donde el óvulo se encuentra con el espermatozoide
y fecunda para luego ir viajando hasta llegar a la cavidad uterina.
LAS TROMPAS UTERINAS
Esta es la primera imagen que ve el óvulo cuando sale del ovario: el primerísimo primer plano del extremo distal de una trompa uterina.
Las trompas son dos y salen del útero hacia los costados, como dos bracitos que abrazan los ovarios.
La parte distal de la trompa, la más alejada del útero, es como un embudo formado por estructuras capaces de agarrar al óvulo y dirigirlo hacia su interior. Es dentro de ella donde el óvulo se encuentra con el espermatozoide y fecunda para luego ir viajando hasta llegar a la cavidad uterina. Ese recorrido lo hace gracias a sus “fimbrias”, que vendrían a ser como pequeños pelitos que se mueven sincronizadamente para transportar el óvulo y lograr que llegue a la cavidad del útero, que lo espera ansioso para anidar; lo que se logrará si ese óvulo está fecundado, de modo contrario, llegará la menstruación.
Es increíble descubrir cómo es que todo el proceso de encuentro entre el óvulo y el espermatozoide ocurre en la trompa uterina, y dependemos de la capacidad de esta para llevarlo a su lugar (la cavidad del útero) donde se desarrollará y crecerá durante meses.
Si eventualmente este transporte no se da, es allí donde se explica la aparición de un embarazo ectópico (fuera de la cavidad uterina) y también por qué la mayor cantidad de casos se dan en la trompa.
Donde el óvulo se fecunda no es donde se anida, entre un momento y otro hay un viaje maravilloso e inolvidable que no se compara ni con mil vueltas al mundo.
LOS OVARIOS
Aquí es cuando ponemos los ovarios sobre la mesa.
Ponemos sobre la mesa estos tres centímetros que gobiernan nuestra existencia.
Tan pequeños y tan poderosos. Brillantes, suaves y escurridizos.
A veces tímidos, cuando no se dejan ver. Y otras veces rebeldes, con o sin causa.
Y están los que prefieren dormirse una siesta, para siempre, vagos si los hay.
Los ovarios son glándulas que fabrican hormonas (estrógeno, progesterona, un poquito de testosterona e inhibina) y producen las células sexuales: los ovocitos (óvulos). Ellos son dos perlas casi nacaradas de seis gramos cada uno. ¡Y se nutren por la arteria ovárica que nace de la aorta, la principal arteria de nuestro cuerpo! También de las ramas de la arteria que nutre al útero: la arteria uterina.
Su gran función explica por qué una estructura tan pequeña es irrigada por arterias tan nobles. Y más noble es la naturaleza, que nos hace dignas merecedoras de estas dos joyitas.
Ovarios de oro, a veces de cristal o kryptonita. Como sea, gracias por tanto.
QUISTE OVÁRICO
El quiste ovárico es una bolsa con líquido en su interior que se forma en el propio ovario o alrededor de él. Existen varios tipos de quiste de ovario, los más comunes son los llamados quistes funcionales, que se forman durante el proceso de la ovulación y ocurren sobre todo en mujeres jóvenes. Este tipo de quiste suele desaparecer espontáneamente después de algunas semanas. En cambio, el cáncer de ovario se presenta, generalmente, como un tumor sólido en el ovario, pero, en algunos casos, puede parecer un quiste. En mujeres en edad fértil, el tumor ovárico es raro y representa menos del 1%. En mujeres posmenopáusicas, la mayoría de los quistes también son benignos; sin embargo, la ocurrencia de tumores con aspecto semiquístico es mayor, lo que requiere un poco más de atención por parte del médico. Generalmente son asintomáticos.
La ecografía transvaginal es el estudio por imágenes que se utiliza para evaluar los ovarios y el útero. Algunas pruebas de sangre, como la determinación de CA 125, ayudan a distinguir tumores malignos de quistes benignos, en el 80% de los casos de cáncer de ovario esta prueba se encuentra con valores aumentados.
El tratamiento va a depender de:
• Tamaño y características del quiste.
• Edad de la paciente.
• Sintomatología.
• Tamaño del quiste.
• Antecedentes personales.
Cuando se decida control ecográfico el médico determinará si es cada tres o seis meses.
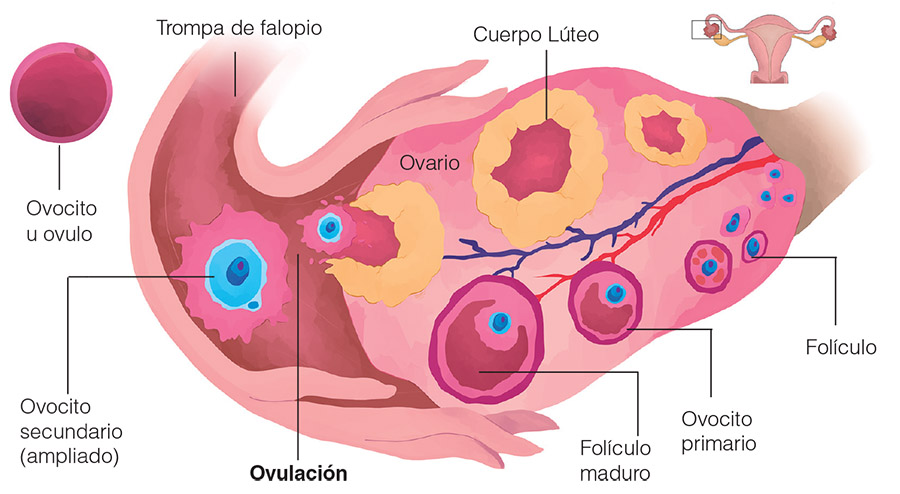
Nuestro cuerpo fabrica uno de estos óvulos todos los meses, contadas veces dos o quien dice tres. Nuestro cuerpo se prepara días para fabricar esta célula de 0,14 milímetros que puede hasta ser visible al ojo humano.
Esta célula es la jefa, la que manda.
¿Cómo puede ser que algo tan pequeño tenga tanto poder?
¿Cómo puede ser que un par de milímetros provoquen cambios de humor, dolores en el cuerpo y hasta a veces en el alma?
Los ovocitos tienen vida propia, tienen su identificación personal y su edad. Así como hay especies que viven quince años promedio, ellos están dentro de nuestro cuerpo pero viven casi la mitad de lo que nosotras logramos vivir.
El óvulo es la célula que logra salir del ovario gracias a una cascada de señales hormonales que danzan durante catorce días. Decir óvulo no es lo mismo que ovario. Imagínense una mamushka o una cajita dentro de la otra. Así funciona la cosa: el ovario tiene folículos, dentro de cada folículo podría haber un óvulo, así, uno dentro del otro. A partir del momento en que nuestro eje hormonal madura y el movimiento de las hormonas empieza a generar una danza digna de ser bailada en el Teatro Colón, el ovario logra preparar uno de sus folículos para liberar a ese óvulo seleccionado para pasear por nuestro útero. Ese óvulo es el que manda por sobre los demás, el único con la madurez tal para hacerse responsable de sus actos fuera del ovario. Y así es como desfilan una vez al mes, cada uno de los óvulos que salen de uno de los folículos del ovario.
Así de redondito, así de hermoso, así de único y maravilloso es un óvulo.
LA VULVA
La vulva es la huella digital de cada mujer. Sí, cada una tiene la suya, con sus características, su singularidad, su forma y color. No hay vulvas más lindas o más feas, cada cual es única e irrepetible, todas son una obra de arte.
La vulva está formada por labios, internos y externos, que dan entrada a la vagina y al conducto por donde orinamos: la uretra.
Los labios externos son los que están cubiertos por piel y pelos (que muchas depilan), son los que comúnmente suelen llamar mayores y se tocan “más gorditos” porque tienen tejido abajo.
Los labios internos no tienen pelos, están por dentro de los externos y son más finitos al tacto. A estos labios se los solía llamar menores.
Definir a los labios de la vulva por su tamaño es un concepto que actualmente está en desuso. Muchas mujeres suelen tener los labios internos más largos y sobresalen por sobre los externos. ¿Cómo explicarles que podría ser algo absolutamente normal si se nombran como menores a los que algunas pueden ver como mayores?
Cuando los labios internos son marcadamente largos o sobresalen muy notoriamente, llegan a lastimarse por la fricción habitual durante las relaciones sexuales o se generan infecciones e irritaciones crónicas que podrían traer problemas de salud, pero existe manera de reparar y mejorar esta situación.

Bien arriba, se encuentra el clítoris, cubierto por lo que llamamos el “capuchón”; si se fijan bien van a ver la mucosa de los labios medio arremolinada, en el vértice de arriba, ese es el capuchón.
Abriendo con los dedos los labios, a los costados arriba y abajo hay glándulas (de Skene y de Bartolino), con un papel fundamental de irrigación sanguínea y lubricación durante las relaciones sexuales. No se ven a simple vista, solamente cuando se inflaman y se infectan, que mamma mia causan un dolor impresionante.
La vulva al estar en contacto con el exterior es susceptible de sufrir numerosas infecciones e irritaciones que deben ser evaluadas y tratadas por un profesional.
Necesita de una higiene íntima cuidadosa todos los días. La vulva sana no duele, no pica, no tiene lesiones, no debe cambiar de forma (ver si los labios empiezan a hacerse más chicos, “borrarse” o inflamarse) y no debe cambiar de color (más blanca, un sector rojo violáceo, etc.).
Las patologías que puede presentar son numerosas, pero la ventaja está en que nosotras mismas podemos activar las alarmas cuando veamos algo que esté fuera de la normalidad.
No es lo mismo vulva que vagina, pero sí una se debe a la otra, se corresponden, son su contigüidad. La vulva es externa y la vagina interna.
LABIOS MARIPOSA
Es la primera vez que viene a mi consultorio. A sus treinta y dos años es la tercera vez que visita a un ginecólogo; como muchas otras, solo consulta si algo le genera una inquietud. Le pregunto qué la trae por acá: “Vengo a hacerme los controles”, me dice en tono muy bajito. La noto tímida mientras hablamos y completo su historia clínica. Tomo el PAP, hago la colposcopía, le reviso las mamas y la cito con los resultados de los estudios que le pido para completar el control. Cuando llega el momento de despedirnos, se detiene y me dice: “Doc, me da un poco de vergüenza decirle esto, pero no me gusta el aspecto de mi vulva, me incomoda que me vean desnuda y me causa molestias durante las relaciones sexuales. ¿Qué me está pasando, tengo algo malo? Ayer me miré con un espejo y parece una mariposa con alas grandes”. Todas esas preguntas ameritaban que volviera a sentarse para hablar al respecto. “Para empezar, lo que te pasa es absolutamente normal. Tenemos que aceptarnos y querernos tal cual somos, y si algo nos incomoda hablarlo como lo estás haciendo, seguro tiene solución. Afortunadamente cada persona es única e inigualable, al igual que la vulva”. Mientras hablo noto que se va relajando, por primera vez en la consulta siento que ya no hay tensión en su cara. “Lo que ves en tu vulva se llama ‘hipertrofia de labios menores’”. “¿Y eso qué significa, estoy enferma?” “¡¡No!! La hipertrofia de labios menores es una desproporción del tamaño, en ancho o largo, de los labios internos en comparación con los labios externos de la vulva. No es una enfermedad sino una variedad anatómica generalmente asintomática pero que en algunos casos podría causar problemas en relación a la higiene, para realizar algunos deportes, usar ropa muy ajustada, o como bien referís, molestias durante las relaciones sexuales.” “¿Tiene solución?” “Por supuesto que sí.”
De chicas nos acostumbran a ver un solo tipo de vulva: la rosada de labios pequeños. ¿Miraste alguna vez tu vulva? Llegó el momento de contemplarla, de hacerse amigas, para que si en algún momento algo te incomoda puedas darte cuenta si es algo para resolver o simplemente es así.

LA VAGINA
La vagina es un conducto fibromuscular que conecta el útero con el exterior. Es una “cavidad virtual” porque al estar formada por paredes musculares, estas están pegadas unas con otras. Naturalmente no tiene forma de cilindro como se imagina y se dibuja. La vagina está siempre colapsada y se distiende cuando colocamos un dedo, un tampón, la copa menstrual o cuando mantenemos relaciones sexuales durante la penetración, por ejemplo.
La vagina muchas veces se comporta como un órgano independiente y tiene muchas terminales nerviosas; puede pasar desapercibida, pero otras veces puede causarnos ciertos dolores de cabeza.
Es importante conocer que la vagina si duele, duele su tercio inferior, o sea que si la dividimos en tres, lo que duele es lo más cercano a la salida. Cuando nos colocamos algo dentro de ella, si lo sentimos es porque está por esa zona. Del tercio medio hacia arriba, todo lo que esté dentro no se siente.
La vagina puede doler, como en el caso del vaginismo. El dolor en la vagina puede deberse a la contracción involuntaria de los músculos del tercio inferior, por causas psíquicas, infecciones y eventos traumáticos, entre otros.
También, la vagina puede sufrir un debilitamiento de sus paredes, lo que causa su prolapso, es decir que las paredes de la vagina salen de su ubicación neutral y pueden hasta salir a través de la vulva.
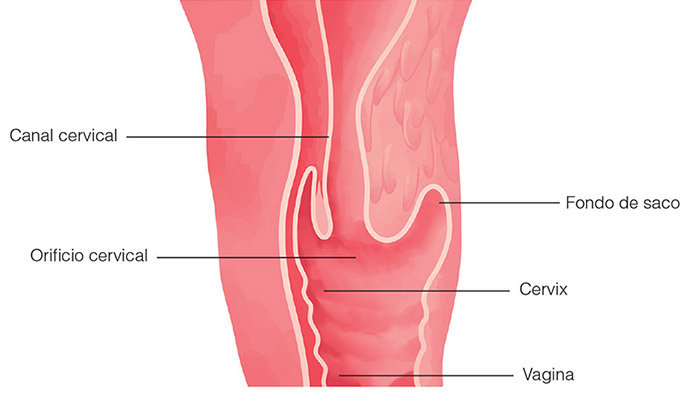
La vagina tiene un fondo, no es infinita; lo que coloquen allí jamás saldrá por otro orificio que no sea la misma vagina. Preservativos, tampones, copas menstruales son objetos que muchas veces se piensan “perdidos” dentro de la vagina, con el temor de jamás volver a encontrarlos. Quiero contarles que la vagina tiene fondo y lo llamamos “fondo de saco”. Y a falta de uno, tiene dos: uno delante del cuello uterino y otro detrás.
El fondo que está por delante es menos profundo, se llama fondo vesicouterino: fácil, “vesico” de vejiga y “uterino” de útero (por delante tenemos la vejiga y por detrás, el útero). Y tenemos el fondo de saco posterior, llamado Douglas, por el anatomista que lo descubrió, también llamado rectouterino (por detrás el recto, por delante el útero).
Cuando nos hacemos una ecografía ginecológica, siempre, al final, describen el fondo de saco de Douglas: “Fondo de saco de Douglas libre, o con escaso líquido libre, etc.”. ¿Cuál es la importancia de describir este fondo de saco? El fondo de saco de Douglas es la parte más baja de la cavidad peritoneal de la mujer cuando está parada, es un punto común para la acumulación de sangre o secreciones producidas por infecciones, tumores, endometriosis, peritonitis, etc. Es absolutamente normal tener un poquito de líquido durante o brevemente después de la ovulación, por ejemplo. Y volviendo al principio, quédense tranquilas, que si no encuentran lo que entró, allí está.
Generalmente, la longitud de la vagina es mayor a la de nuestros dedos. Un dato importante es que si pujamos la vagina se acorta y quizás podemos llegar a recuperar aquello perdido en las profundidades de nuestra genitalidad.
La vagina es un órgano sexual que no es naturalmente estéril, sino que contiene colonias de microorganismos muy diversos que cumplen una función común: protegernos. A este gran grupo se lo conoce como “microbiota”.
La microbiota vaginal es de gran importancia en el mantenimiento de nuestra salud vaginal y en la protección contra cualquier enfermedad en nuestra zona genital.
Esta microbiota varía en una misma mujer en función de su ciclo menstrual y de la presencia o no de afecciones ginecológicas. En la actualidad, el término microbiota está siendo reemplazado por el de “microbioma”, que no solo describe las diferentes especies que habitan en nuestro cuerpo sino que estudia y analiza el material génico y cómo este varía según el momento, la circunstancia, las costumbres y los hábitos de cada persona. Podría decirse que cada una tiene su propio microbioma.
Cuando hablamos de que hay microorganismos dentro de nuestros genitales que nos protegen, lo hacemos bajo el concepto de un “equilibrio”. Cuando por alguna razón este equilibrio no se respeta, devienen ciertos síntomas y esos bichitos inofensivos y protectores pasan a ser molestos, tediosos y hasta peligrosos. El flujo con mal olor merece mucha atención ya que puede indicar la presencia de infecciones, como vaginosis bacteriana (producida por el desequilibrio de nuestro propio microbioma), o peor aún, podría estar causado por bacterias, como gonorrea, parásitos, como la tricomona, o heridas en el cuello del útero. Puede pasarles también a las personas con pene.
El flujo con olor es semejante al del pescado y en ciertas ocasiones está acompañado por otros síntomas, como ardor al orinar, picazón, flujo de color amarillo verdoso y dolor durante las relaciones sexuales. Es importante que consultes con un ginecólogo cuando tu flujo tenga olor a podrido, no esperes que responda a la higiene excesiva porque hagas lo que hagas el olor no se irá hasta que lo trates adecuadamente.
Las toallitas descartables generan feo olor en el flujo por lo que dejar de usarlas es la primera indicación. Si usás copa y sentís feo olor, consultá con tu ginecóloga.
Al hablar del pH de la zona vulvovaginal no debemos pararnos frente a un término absoluto: el ambiente vaginal cambia con la edad, el tiempo y el momento. Empecemos comprendiendo que el pH es el “potencial de hidrógeno” y mide la acidez o la alcalinidad de una disolución de un ambiente como lo es la vagina.
Podríamos relacionar la buena alimentación, el ejercicio físico y la salud emocional con valores de pH bajos, con su adecuada acidez.
Hoy quiero romper esa barrera que existe entre la creencia de usar un “jabón neutro” para nuestra higiene vulvovaginal y una buena salud genital. ¿Neutro para qué? Si nuestra vagina, la mayor parte de nuestra vida, es más ácida que neutra o así debería serlo. Veremos esto con detenimiento más adelante.
El ambiente vulvovaginal varía a lo largo de nuestras vidas. Antes de menstruar es cuando tenemos el pH más “neutro”, lo que se vuelve a ver durante la menopausia. Pero durante la vida fértil, las hormonas y los microorganismos que viven en nuestra vulva y vagina crean un ambiente ácido o que tiende a él. Durante el embarazo tenemos el pH más ácido, de ahí es que muchas presentan cambios en su flujo totalmente esperables.
Además, durante la menstruación también nos cambia el pH, tendiendo a lo neutro. Podríamos relacionar la buena alimentación, el ejercicio físico y la salud emocional con valores de pH bajos, con su adecuada acidez. Pero ciertos hábitos, como la higiene íntima con productos inadecuados, la ropa interior de nylon, ciertas reacciones alérgicas, el uso de productos de gestión menstrual sintética, hasta a veces los mismos preservativos, etc., podrían alterar nuestro ambiente vulvovaginal.
El jabón que usemos para higienizar nuestros genitales tiene que mantener el equilibro que necesitamos para no tener picazón, ardor, flujo ni olor. Y pensemos también que parte de la vulva está cubierta en piel, mucho más resistente que la mucosa rosada de los labios internos y de la vagina, por lo que quizás no sea tan sensible a ciertos productos, o sí…
RUIDOS VAGINALES
Me apasiona hablar sobre temas que generen pudor hasta leyéndolos en silencio. Temas que suceden, generan dudas o hasta traumas. Saber que es algo totalmente normal o entender el porqué y cómo evitarlo devuelve el alma al cuerpo, la sonrisa a tu boca y la confianza en vos misma. Sobre los ruidos vaginales: ¿alguna vez experimentaste alguno? ¿Cómo lo tomaron vos y tu pareja sexual? ¡¿Sabías que es algo que puede suceder?! ¡¡Estos ruidos no son un problema!!
Como dijimos, la vagina es una cavidad hueca pero colapsada, no es un caño recto sino que sus paredes están en contacto entre sí por la fuerza de los músculos que la forman. Cuando ingresa aire y luego se elimina, o sus paredes se pegan y luego se despegan, hace ruido. No son gases ni flatulencias y no tienen olor. Después del sexo, o al hacer ejercicio o hasta sentadas, algunas mujeres experimentan estos ruidos provenientes de su vagina.
¿Por qué se producen?
-Por la entrada y salida de aire en la vagina.
-Durante el acto sexual hay posiciones que influyen en la entrada de aire y si la entrada y salida del pene es total también provoca más entrada de aire.
-¡¡El sexo en el agua provoca ruidos vaginales!!
-Los movimientos durante el ejercicio pueden causar que el aire se quede atrapado. El yoga puede provocar este tipo de ruidos.
-En el embarazo, la menopausia o después de un parto el suelo pélvico puede debilitarse, lo que puede hacerte más propensa a los ruidos vaginales.
-Los prolapsos podrían provocar más entrada de aire y ruidos, pero el ruido vaginal no es un síntoma de prolapso.
Cómo podemos disminuir la posibilidad de tener ruidos vaginales:
-Si identificás la pose sexual que te los provoca y te molesta tenerlos, evitala.
-El uso de lubricantes los previene.
-Fortalecer el piso pelviano y los músculos del periné ayuda muchísimo. Si notás una secreción anormal o estos ruidos se acompañan de mal olor hacé una consulta.
-Si estos ruidos son parte de tu juego sexual, relajate y gozá.
BARTOLINITIS
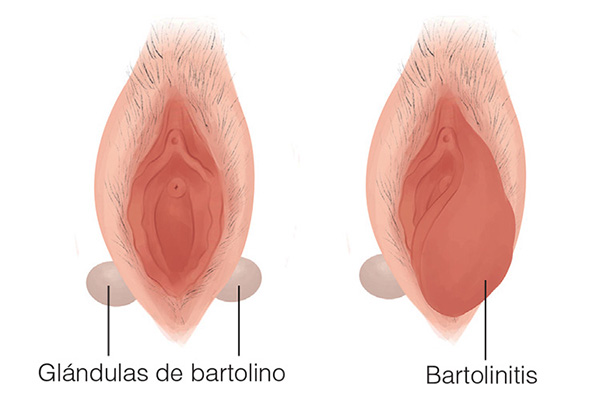
Si alguna vez cursaste una bartolinitis sabés de lo que hablo, pero si nunca oíste esta palabra te recomiendo que te tomes unos minutos para conocerla y detectarla a tiempo antes de que el dolor se apodere de vos.
La bartolinitis es la inflamación de la glándula de Bartolino. Estas glándulas son dos y están ubicadas una a cada lado en la entrada de la vagina. Su función es lubricar la vagina secretando líquido, por lo que si se tapan el líquido se acumula y se inflama produciendo un bulto en la entrada de la vagina que genera una leve molestia. Si en esta glándula obstruida ingresa algún microorganismo se produce un absceso, lo que genera inflamación, aumento de la temperatura en la entrada de la vagina, mucho dolor con molestias para sentarse, caminar, en el acto sexual, etc., y a veces salida de secreción amarillenta con olor fétido (material purulento).
El tratamiento es con antibióticos y de ser necesario se drena el absceso en consultorio.
Cuando la bartolinitis se repite varias veces se optará por extirpar la glándula en quirófano.
Es importante detectar los síntomas tempranamente para no llegar al cuadro infeccioso que es sumamente doloroso. Es muy importante mantener las medidas higiénicas y de protección durante las relaciones sexuales. Si presentás síntomas de dolor en vulva y vagina y/o inflamación debés consultar sin falta a un ginecólogo.
La bartolinitis es una patología que se ve con mucha frecuencia y detectarla a tiempo es clave para evitar incomodidades y, principalmente, el dolor.
EL HIMEN
La primera vez que escribí sobre este tema, lo pensé orientándome a niñas y adolescentes. Mi objetivo era explicarles qué era y de qué se trataba. Con el paso del tiempo me di cuenta de que no importa la edad, siempre había un detalle sobre el tema que daba lugar a confusión. El himen causa mucho temor y prejuicios en muchas culturas y sociedades, por eso mi objetivo es que conozcas sobre el tema para empoderarte.
El himen se encuentra en la entrada de la vagina y se puede ver abriendo suavemente los labios de la vulva. Algunas mujeres tienen el himen uno o dos centímetros hacia adentro, pasando la apertura vaginal.
El himen NO es un tejido plano que cubre la totalidad de la apertura vaginal. Si fuera así, las mujeres que no hayan tenido penetración vaginal no tendrían cómo dejar salir la sangre menstrual de su cuerpo.
Es un tejido elástico que puede tener diferentes formas. Hay casos en los que una niña nace con un himen sin agujeros, por lo que el médico lo perforará mediante un procedimiento quirúrgico mínimo: se conoce como himen imperforado.
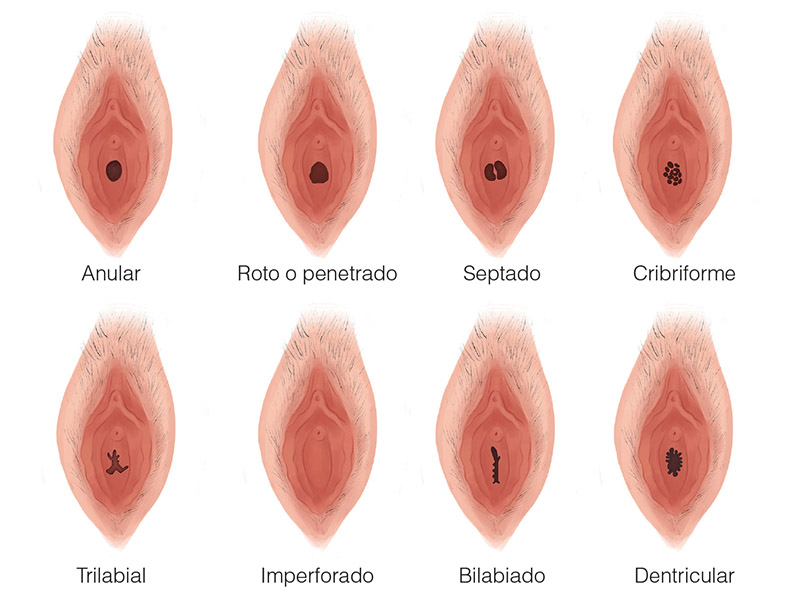
Cada una tiene su himen: hay algunos de color rosado, otros ligeramente más transparentes, hay más gruesos, otros tienen formas irregulares, otros son un tejido que bordea la vagina, otros tienen forma de media luna o puede tener muchos agujeritos.
El himen se ESTIRA. Al nacer, nuestro himen es más pequeño, pero con el paso de los años se va haciendo más elástico, más delgado y su agujero (o agujeros) tiende a tener un mayor tamaño.
Algunas no sienten dolor cuando se estira el himen, otras con un himen más grueso pueden llegar a sentir algo de ardor o dolor.
A veces puede haber un ligero sangrado (donde algunos vasos sanguíneos se rompen), pero no siempre. Esto desmiente la idea de que una persona con vulva que no haya tenido penetraciones previas debe siempre sangrar en su primera relación sexual.
El uso CORRECTO de óvulos, copas menstruales y tampones no daña el himen, porque se ESTIRA.
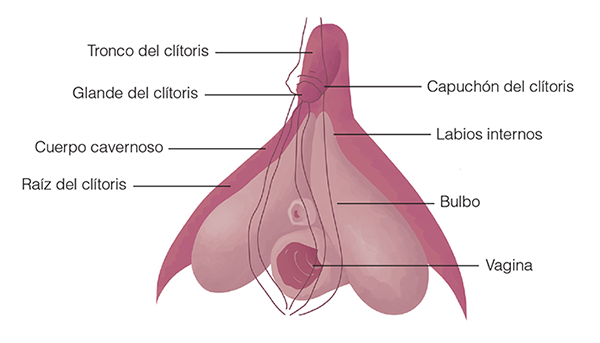
EL CLÍTORIS
El clítoris es el órgano del cuerpo humano que más terminales nerviosas tiene: ocho mil nervios forman parte de esta joya. Sin embargo a la hora de estudiar la anatomía de los genitales externos se lo describe con dos palabras y chau.
¡El clítoris debería ocupar un módulo en las horas cátedra de ginecología! Debería ser protagonista de las charlas sobre placer y orgasmo para hombres y mujeres. Así como se habla del tamaño y la forma del pene, deberíamos hablar con igual naturalidad del clítoris.
¿Por qué no solemos autoexplorarnos para conocer su ubicación, forma y función?
El pene y el clítoris son órganos parecidos y funcionan de la misma forma. El clítoris forma parte de los genitales externos y lo encontramos por arriba del orificio por donde orinamos. Está bien en el vértice superior de la vulva y lo vas a ver cubierto por unos pliegues del mismo color que tu vulva, llamados capuchón del clítoris.
Su principal función es la excitación y el placer sexual.
¿Qué forma tiene? Aunque los libros de anatomía describan el clítoris como un órgano pequeño esto no es del todo cierto, porque también forman parte de él estructuras que no son visibles, como las raíces y los bulbos que están a los lados, que no vemos ni podemos tocar, pero que están.
Esta pequeña parte visible tiene el doble de terminaciones nerviosas que el pene, nos da PLACER y funciona independientemente de la edad que tengamos.
Por sus características es mucho más fácil tener un orgasmo por la estimulación del clítoris que por estimulación vaginal. Pero es importante tener en cuenta que conseguir el orgasmo no depende de un único órgano o una única forma, pueden ser involucradas varias partes del cuerpo. En la búsqueda de placer se trata de encontrar aquello que nos produzca excitación y que nos permita gozar sana y plenamente de la sexualidad.
Cuando decimos tetas, piensan en fiesta
más de uno las habrá llamado así,
globos, sandías,
melones, limones
o pasas de uva.
Con esto ya me hice un banquete,
de esos que se estilaban en las fiestas medievales
porque así es el pensamiento, medieval,
antiguo y patriarcal.
Cuando decimos tetas, piensan en sexo
en ese porno de tetas de cera
que no se mueven por más que las sacudan,
de pezones rosados
que casi no se distinguen de la piel,
tirantes, brillantes.
Tetas besadas por doquier y acariciadas por otro
como si llegara el fin del mundo,
pero en verdad
cuando decimos tetas, decimos vida,
crecimiento, alimento, amor,
decimos dolor y conciencia.
Pero por sobre todas estas cosas decimos y pedimos CUIDADO.
Las tetas son glándulas, que crecen, cambian, viven y se transforman,
son un sinfín de sensaciones, que oscilan con nuestra danza hormonal.
Duelen con la menarca,
duelen en la menopausia,
duelen a veces en la lactancia
¡pero qué bien nos hacen!
Por eso, controlá tus tetas.
Sigamos de festejo,
para que no nos pinchen el globo.
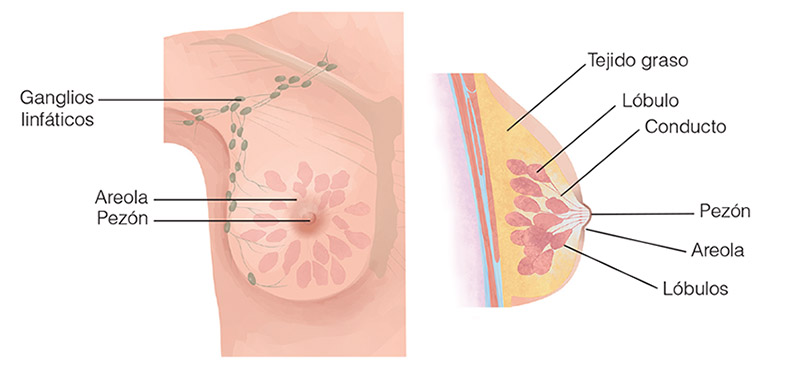
Las mamas están formadas por la glándula mamaria y por el complejo areola-pezón.
La glándula mamaria está constituida por múltiples lóbulos y lobulillos en los cuales se produce la leche; los lóbulos y lobulillos están unidos por una serie de tubos denominados ductos o conductos galactóforos que conducen la leche hacia el pezón.
También contiene vasos sanguíneos cuya función es proporcionar sangre a la glándula y vasos linfáticos, que son los encargados de recoger la linfa.
Los vasos linfáticos confluyen en pequeñas formaciones redondeadas denominadas ganglios linfáticos; los ganglios linfáticos más cercanos a la mama se encuentran en la axila y a ambos lados del esternón (el hueso situado en la parte anterior del tórax).
La glándula está rodeada de tejido graso que proporciona consistencia y volumen a la mama.
Desde el nacimiento hasta la edad adulta, las mamas sufren más cambios que ningún otro órgano. Bajo el estímulo de las hormonas femeninas (estrógenos y progesterona), las mamas crecen durante la pubertad y se ven influenciadas en la edad reproductiva por los ciclos menstruales. En la menopausia, los niveles hormonales descienden y gran parte de la glándula mamaria se atrofia y es sustituida por grasa.
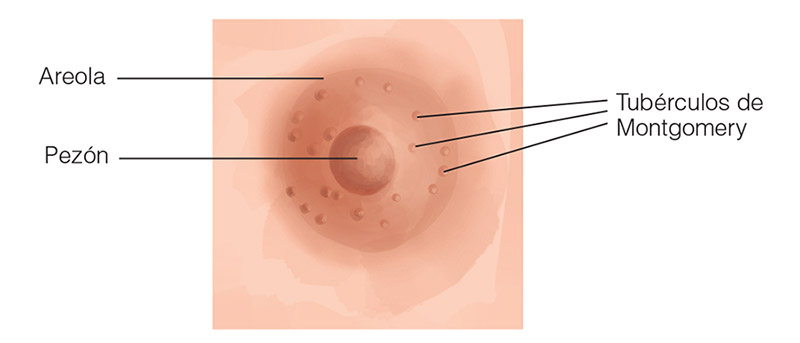
Generalmente cuando hablamos de pezones lo hacemos en forma integradora, resumimos en pezón al “complejo areola-pezón” (el círculo plano es la areola y lo que generalmente sobresale es el pezón). Pero ¿sabían que no hay dos pezones iguales? ¿Alguna vez se pusieron a pensar sobre la evolución de nuestros pezones? En cada etapa de nuestra vida ellos evolucionan, y les juro que es un proceso increíblemente maravilloso.
Duele el desarrollo, porque los cambios duelen, a veces más a veces menos.
Luego de eso siguen experimentando cambios; durante el ciclo menstrual pueden estar más sensibles y que moleste hasta el simple roce de la ropa.
Cuando ven la tetilla de un bebé de sexo biológico masculino y a medida que va creciendo hasta su adultez, la van a ver exactamente igual; estas no acompañan su desarrollo porque no cumplen ninguna función, no responden a hormonas ni tienen que prepararse para nada. En cambio, cuando una niña comienza su desarrollo, lo primero que le cambian son las mamas; se empiezan a hinchar, crece la glándula, se agranda la areola, sale el pezón y muchas veces duelen.
Duele el desarrollo, porque los cambios duelen, a veces más a veces menos. Luego de eso siguen experimentando cambios; durante el ciclo menstrual pueden estar más sensibles y que moleste hasta el simple roce de la ropa.
Durante el embarazo se oscurecen y se agrandan. Durante la lactancia sale leche hasta por las pequeñas glandulitas que rodean al pezón, ¿lo notaste? Son los tubérculos de Morgagni. Esos que viste crecer si diste la teta o, quizás, si alguna vez alguno se te infectó.
Generalmente, encontramos entre diez y veinte glándulas por areola. ¿Y saben algo curioso? Antes del embarazo, estas glándulas se denominan tubérculos de Morgagni, pero durante el embarazo se agrandan y se elevan sobre la superficie de la areola convirtiéndose en los “tubérculos de Montgomery”.
Una de sus funciones principales es secretar un líquido lubricante que forma una película protectora sobre las areolas, protegiéndolos así de bacterias, de la sequedad o de la posible aparición de grietas. Además se dice que el olor que desprenden es el que atrae a los bebés a buscar el pecho de la mamá.
Estas glándulas no solo aparecen con el embarazo, en una mujer no lactante pueden aparecer por causas hormonales, por ejemplo. Y atención: la mejor manera de cuidarlos e higienizarse el pezón (principalmente durante la lactancia) es con agua, ya que si usamos jabón podríamos arrastrar toda esta sustancia lubricante, que al fin y al cabo, nos protege.
Estoy segura de que ahora te los vas a poner a contar. ¿Cuántos tenés en cada pezón?
Cuando hay secreción por el pezón (fuera de la lactancia) algo nos quiere decir el cuerpo.
Nuestros pezones secretan frente a ciertos cambios hormonales, con la toma de alguna medicación, frente a problemas de tiroides, cuando se eleva la prolactina, ante ciertas situaciones de la mama y siempre debe ser evaluado por un médico. ¿Y si de un día para el otro veo que uno o los dos pezones se metió para adentro? También hay que consultar, generalmente es una respuesta a un proceso infeccioso de la mama que se trata fácilmente, pero otras veces es la alarma de alguna patología que debe ser estudiada. Y si el pezón pica puede no ser nada, pero si ves ampollitas o alguna lesión extraña también hay que consultar.
¿Le dabas importancia a nuestro pezón evolucionado? Seguramente, además, sientas placer cuando se lo estimula durante el sexo.
FIBROADENOMA
El fibroadenoma es un tipo de nódulo benigno (no canceroso) de la mama que suele afectar a las mujeres jóvenes. Pueden aparecer en una o ambas mamas, uno solo o varios. Algunos fibroadenomas son tan pequeños que no pueden percibirse al tacto. Cuando su tamaño sí permite detectarlos es posible diferenciarlos perfectamente. Tienen bordes bien definidos y una forma identificable. Son móviles debajo de la piel y, por lo general, no suelen provocar dolor. Es posible que las hormonas como el estrógeno guarden alguna relación con su formación y crecimiento, pudiendo aumentar de tamaño, especialmente durante el embarazo, mientras que suelen encogerse durante la menopausia o en la lactancia. También es posible que los fibroadenomas desaparezcan espontáneamente, es decir, sin tratamiento.
Se identifican en una ecografía mamaria y se controlan bajo supervisión médica. La decisión de extirpar un fibroadenoma generalmente depende de los siguientes factores:
• Si afecta la forma natural de la mama.
• Si provoca dolor.
• Si a la mujer le preocupa la posibilidad de cáncer.
• Si la mujer tiene antecedentes familiares de cáncer.
• Si la biopsia arrojó resultados ambiguos.
Luego de la extirpación de un fibroadenoma es posible que uno o más fibroadenomas vuelvan a crecer en el mismo lugar u otro.
DISPLASIA MAMARIA
La displasia mamaria es una patología benigna de la mama, llamada también enfermedad fibroquística. Es la alteración de la glándula mamaria provocada por un desequilibrio hormonal (entre el estrógeno y la progesterona) aunque la causa no ha sido totalmente demostrada. Cerca del 60% de las mujeres tienen, en algún momento de su vida, algún grado de sensibilidad o dolor en las mamas. Pero que duelan no implica necesariamente que exista algún trastorno mamario. Puede ser causado por fluctuaciones hormonales a partir de la menstruación, el embarazo, la pubertad, la lactancia o la menopausia.
Otra causa común y benigna de dolor de mamas puede ser la displasia mamaria. Un 50% de las mujeres consultan por displasia mamaria, y de las patologías benignas mamarias en la mujer un 70% corresponde a displasia mamaria. Los factores emocionales, psicológicos y de estrés afectan a las hormonas y así repercutirían sobre la mama. Los síntomas varían durante el ciclo menstrual:
• Dolor en una de las mamas o las dos, con mayor intensidad antes de la menstruación.
• A la palpación se puede tocar un aumento de consistencia (más duro) en algún sector específico de la mama o de forma difusa, también antes de la menstruación.
• Y a veces numerosos nódulos de distinto tamaño (como una bolsa de arvejas).
• Pueden existir uno o varios quistes de distintos tamaños.
• A veces secreción por el pezón.
El diagnóstico es por los síntomas, el examen mamario, ecografía mamaria y mamografía (después de los 35-40 años). El tratamiento puede ser con manejo del dolor, dieta baja en grasas y alta en fibras (frutas y verduras), evitar cafeína y alcohol. Se puede utilizar tratamiento médico siempre indicado por un profesional.
La displasia mamaria no supone un mayor riesgo de desarrollar cáncer de mama.
EL CORPIÑO
El uso del corpiño data de no tantos años, unos cien. Su función era la de contener los pechos como muestra de “civilización” y, dependiendo del modelo, también de seducción. Desde entonces, el corpiño se convirtió en una prenda básica en la indumentaria femenina; hay de todos los colores y formas, y para todas las edades y momentos de la vida. Pero ¿por qué apenas llegamos a casa lo primero que hacemos es deshacernos de él para sentirnos libres? Da para pensar…
Ahora bien, derribemos algunos mitos:
• NINGÚN corpiño puede originar cáncer de mama.
• Los corpiños con aro pueden provocar molestias o dolor en el límite inferior de la mama si están muy ajustados o si la tela que recubre el aro no se encuentra en buen estado, pero esto no ocasiona ningún cambio en el tejido mamario.
• Los corpiños bordados o con encajes no dañan el pezón. A veces, si los materiales son muy rígidos o sintéticos o existe una predisposición personal puede haber cierta irritabilidad de la piel, pero esto es un proceso superficial que no va a provocar ninguna enfermedad maligna.
• Dormir con corpiño no interfiere con la salud mamaria, pero es preferible dormir sin él.
• Elegir el corpiño debe basarse en la comodidad, la estética y el gusto personal, pero siempre con la tranquilidad de saber que ninguna de estas opciones pone en peligro la salud de nuestras mamas.
• Si sufrís de dolores en las mamas en ciertos días del ciclo, te sugiero que busques un corpiño cómodo y sin aro para esos días, mejora notablemente las molestias.
• El corpiño no debe dejar marcas, de ser así sugiero que cambies de modelo o talle.
La frutilla del postre: contrariamente a lo que se piensa, usar corpiño reduce el tono de las mamas. Se vio que las mujeres que no usan corpiño tienen más desarrollados los músculos que sostienen las mamas y que los pezones a medida que pasa el tiempo en vez de estar más abajo están más arriba. ¡Porque estos músculos las levantan! Todas usamos corpiño por la “gravedad”, pero bueno, ahí tienen, usarlo ayuda a que las tengamos más caídas.
Controlá siempre tus mamas, tocalas y miralas, usá el corpiño que quieras y si no querés usar ¡sé libre!
Parate frente a un espejo donde puedas ver tu cuerpo entero.
Empezá mirando tus manos, estirando todos tus dedos.
Mirá tus brazos, desde la muñeca hasta el hombro.
Ahora mirándote en el espejo con una mano acariciate el brazo contrario.
¿Lo sentís? Sos vos reencontrándote con tu cuerpo.
Ahora volvé a la posición del principio, frente al espejo con los brazos a los costados. Mirá a través de la imagen que refleja el espejo, tus pechos.
Seguramente empieces a sentir una pequeña sensación en tus pezones, es normal. Estás fijando toda tu atención en una de las zonas más erógenas que tenemos.
¿Cómo los ves? Quizás diferentes a lo que eran antes… recién empezaste a desarrollarlas o quizás salís de una larga lactancia.
Siempre van a estar diferentes, hasta cuando llegue el final de tu ciclo menstrual, cambian.
Ahora, bajá la mirada a la zona de tu ombligo, podés ponerte de perfil y luego volver a ponerte de frente. ¿Qué ves? Esperá, antes de contestar, eliminá de tu mente las imágenes que consumiste durante toda tu vida, en la tele, en revistas, donde sea.
No te compares, jamás lo hagas.
Tenemos hormonas que nos tallan y nos dan a cada una curvas que nos hacen únicas, no hay dos iguales.
Si querés podés tocar tu panza y empezar a amigarte con ella.
Ahora, a unos centímetros de tu ombligo está tu “monte de Venus”. ¿Tiene pelitos? ¿Esconde alguna cicatriz? ¿No te parece que es uno de los mejores paisajes que puede ver alguien desde arriba? Pensá que por debajo está nuestra genitalidad, totalmente silenciosa, esperando ser liberada.
Podrías sentarte, abrir tus piernas y explorar tu vulva, o podrías dejarlo para otro día.
Si lo hiciste levantate, recorré tus piernas y pensá en cómo te llevaron por tantos años de acá para allá. Alguna vez le preguntaste a tu cuerpo: ¿estás bien? ¿Necesitás algo? ¿Sabés que te quiero, y que contás conmigo para lo que necesites?
Lo importante es que hayas podido conectar.
¿Alguna vez lo habías hecho?
Ojalá lo vuelvas a hacer por el resto de tu vida.
Te quiero.
EL SUELO PÉLVICO
Para terminar este primer capítulo, vamos a dedicarle un gran espacio al suelo pélvico. Es muy importante que sepamos identificar qué es, dónde y cómo está conformado para poder gozar de una buena salud ginecológica, como así también una vida activa, sin incomodidades y sexualmente placentera.
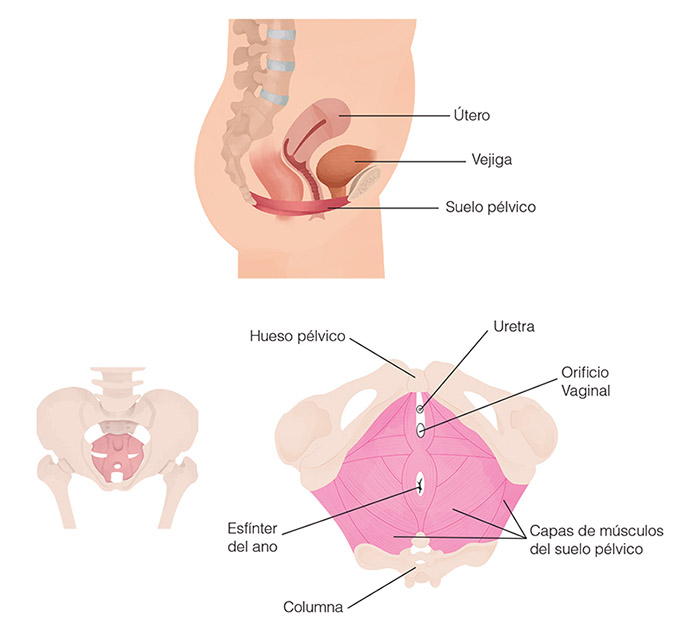
Como la palabra lo dice, el suelo pélvico es “la base de nuestra pelvis”. Está formado por huesos, ligamentos y músculos. Lo más fácil de identificar son los huesos, dos de ellos están debajo de los glúteos, los llamamos isquiones y podemos palparlos muy fácilmente.
Vamos por pasos:
En la parte anterior de nuestra pelvis podemos tocar nuestro pubis, la sínfisis pubiana y, por detrás, en la cola, el coxis. Estos cuatro puntos forman un rombo, que conforman los cuatro puntos óseos donde se localiza el suelo pélvico.
Estos cuatro puntos están cubiertos en su totalidad por músculos, los cuales rodean los orificios perineales que son la uretra (por donde sale la orina), la vagina y el ano.
El segundo paso es identificar estos esfínteres y así poder sentir la musculatura, para poder aprender a contraerla y relajarla.
Para este paso sería ideal que mires con un espejo tus genitales y puedas identificar estos esfínteres que se ven superclaros en nuestra anatomía. Ahora sí, una vez que los pudimos ver con nuestros propios ojos podemos hacer el ejercicio de contraer y relajar la uretra imaginando que queremos cortar el chorro de orina, o evitar que se nos escape un gas, contrayendo y relajando el esfínter anal, y en el caso de la vagina, evitar que se nos caiga algún objeto que hayamos introducido dentro de ella. Esta contracción de la vagina podemos sentirla con los dedos, colocando nuestro dedo índice dentro de ella y haciendo la contracción, de esta manera podríamos saber qué tipo de fuerza tiene nuestra vagina, y en el caso de estar fortaleciéndola, ver sus progresos. Vale aclarar que todas estas prácticas deben hacerse con las manos limpias y las uñas cortas.
Además, con nuestro dedo índice también podemos sentir cómo se contraen los músculos colocándolo en el espacio que queda entre el vértice inferior de nuestra entrada vaginal y el ano, un área llamada periné.
Es importante saber localizar bien estos movimientos de contracción ya que no deben acompañarse de la contracción de los glúteos, como tampoco del abdomen, por ejemplo. Si ese fuera el caso estaríamos haciendo mal la focalización de estos músculos y mal los ejercicios que podríamos realizar con la idea de fortalecer nuestro suelo pélvico.
Ahora que sabemos qué es y dónde se encuentra el suelo pélvico, nos queda preguntarnos, ¿para qué sirve?
La principal función del suelo pélvico es la continencia de esfínteres, es decir, es el encargado de hacernos contener la orina, la materia fecal y los gases.
Como si esto fuera poco,
otra de las ocupaciones del suelo pélvico es su función reproductiva.
Una vez que de pequeños logramos la continencia de nuestras necesidades básicas, como ir a orinar e ir de cuerpo, lo hacemos de manera automática sin detenernos a pensar en lo maravillosa que es nuestra función anatómica. Hasta que llega el día, por ejemplo, en el que tenemos pequeños escapes de orina. Ahí es cuando debemos generar una alarma y darnos cuenta de que algo hay que ajustar, y es ahí cuando nuestro suelo pélvico nos pide ayuda, ejercicio y recuperación. Lo mismo sucede si se nos dificulta vaciar por completo la vejiga o nos cuesta ir de cuerpo. Ya que, así como se encarga de nuestra continencia, también es el responsable de que todo se vacíe completamente.
Otra de sus funciones es el sostén, y aunque nunca te hayas detenido a pensar en esto, es un buen momento para que lo descubras. ¿De qué manera es que se sostienen la vejiga, el útero, la uretra, el recto y el ano en nuestra pelvis? Es gracias a nuestro suelo pélvico, sus músculos y sus ligamentos. Así es como estos órganos se mantienen en su posición adecuada, ya que cualquier irregularidad en su posición podría provocar molestias e incluso enfermedades.
Si el suelo pélvico presenta disfunción de sostén vienen los prolapsos, que es cuando estos órganos descienden (uno, algunos o todos) generando síntomas como sensación de bulto, pérdidas de orina, gases o materia fecal y hasta disfunción sexual.
Como si esto fuera poco, otra de las ocupaciones del suelo pélvico es su función reproductiva. Estos músculos son los encargados de lograr la rotación y la salida del bebé hacia el exterior durante el parto vaginal, en lo que llamamos período expulsivo. Además, tienen la capacidad de distenderse de manera tal que pueda pasar una personita por la vagina, para lo cual necesitamos un periné en condiciones y nuestro cuerpo con una orientación tal que favorezca a todos estos pasos. En el caso del parto, la mejor posición para nuestro periné es en cuclillas más que acostada, como generalmente se acostumbra.
Y la última, y no menos importante, es la función sexual. Generalmente no nos damos cuenta de su importancia hasta que comenzamos a sentir ciertas sensaciones de incomodidad, como la disminución de la sensibilidad, la dificultad para alcanzar el orgasmo (desde tardar para llegar a sentirlo o directamente no lograr tener ninguno), como también dolor en la penetración, escapes de orina, etc. Sin embargo, en lo que a sexualidad respecta, siempre debemos hacer un abordaje multidisciplinario, ya que no siempre la causa es alguna falla en el suelo pélvico, sino que puede estar relacionado con otros factores y para ello debemos evaluarlo de forma integral estudiando causas hormonales, circulatorias, neurológicas y psicológicas.
Como ven, el piso pelviano cumple funciones importantísimas en nuestra vida, por eso es fundamental que lo identifiquemos, lo cuidemos y consultemos si sentimos que algo anda mal ya que hay ejercicios que podemos realizar para mejorar su estado y nuestra vida.
Para finalizar esta introducción a esta zona de nuestro cuerpo que muchos ignoran, quiero contarles que el suelo pélvico no trabaja solo; para que este pueda funcionar necesita de otras partes del cuerpo trabajando en forma conjunta, coordinada y en armonía. Principalmente, del diafragma, que es un músculo respiratorio que tapiza la base donde se ubican los pulmones y divide al tórax del abdomen. También están involucradas la columna lumbar y la cavidad abdominal con su pared abdominal (los músculos del abdomen). Todos estos elementos necesitan trabajar de manera coordinada y cualquier alteración puede desencadenar un problema en nuestro piso pelviano.
Y ahora que conocemos lo que es nuestro suelo pélvico, vamos a hablar sobre lo que le puede suceder. Una de las problemáticas más frecuentes es su debilitamiento.
El debilitamiento del suelo pélvico es real y es más común de lo que creemos. Sucede que al ser una parte del cuerpo que no podemos ver o percibir inmediatamente, más aún si lo ignoramos, muchas veces pasamos de largo ciertas señales que nos dan la pauta de que sería ideal comenzar a hacer un entrenamiento especial para que la situación no empeore o se haga sintomática afectando nuestra vida diaria.
Muchas personas toman conciencia de su suelo pélvico cuando ya está instalado el problema, como la pérdida de orina, la sensación de tener un bulto en la vagina o insensibilidad a la hora de tener relaciones sexuales.
Así como vamos al gimnasio para entrenar y fortalecer los músculos, deberíamos hacer lo mismo con estos músculos olvidados: nuestro suelo pélvico no está exento al “envejecimiento” y debilitamiento natural de nuestras fibras.
Además, no solo es cuestión de tiempo, sino que también tienen gran impacto los cambios hormonales que sufrimos las mujeres a lo largo de la vida: el embarazo, el parto, el puerperio y la menopausia son momentos de cambios hormonales importantes y bisagras en la vida de cualquier mujer.
Durante el embarazo y el parto nuestro piso pelviano soporta presiones mucho mayores, más aún en los embarazos que cursan ya con un debilitamiento previo del suelo pélvico, aquellos en los que se aumenta de peso considerablemente o en esos partos largos, que transcurren con complicaciones, como la toma del bebé con fórceps.
Otras situaciones ejercen presión sobre nuestro suelo pelviano y pueden debilitarlo, ¿se imaginan cuáles pueden ser? La constipación crónica, las enfermedades que nos den tos crónica, el sobrepeso, los trabajos o las actividades de rutina que requieran levantar objetos pesados, las malas posturas, etc.
El objetivo de tomar conciencia sobre esta posible debilidad silenciosa es detectar y reparar el daño a tiempo, porque la debilidad del piso pelviano no se hace evidente en la mayoría de los casos hasta después de años.
Te preguntarás cómo cuidarlo: la alimentación es uno de los pilares fundamentales en la salud de nuestro suelo pélvico, ya que va de la mano de un buen ritmo evacuatorio, que facilita el tránsito intestinal, evita la constipación y permite realizar la fuerza suficiente para poder ir al baño sin exigir a nuestra musculatura. Además, nos garantiza un peso adecuado, fundamental para una pelvis saludable.
La buena postura también es clave, ya que todo impacta en la base de nuestra pelvis, más aún si la falla está a nivel bajo lumbar.
Y con respecto a quienes hacen actividad física, la clave está en no exigir a nuestro suelo pelviano con actividades que pudieran mejorar ciertas partes de nuestro cuerpo visibles pero empeorar lo que no se ve, porque a la larga se siente.
¿Oyeron hablar de los ejercicios de Kegel? Estos son más que una contracción seguida de una relajación de los músculos del suelo pélvico como suele decirse. Parece fácil, pero al principio no lo es, ya que la clave está en poder distinguir estos músculos que lo conforman. Aunque creo que en este punto estamos en condiciones de poder identificarlos y empezar a entrenarlos, ¿no?
La idea y el objetivo es contraer y relajar los tres orificios perineales de los que hablamos al principio: por donde sale la orina, el ano y la vagina. El secreto es ese: contraer y relajar. Para hacer los ejercicios de Kegel hay que estar conectadas con nuestro cuerpo, tranquilas y no querer acelerar las contracciones para obtener resultados más rápido, ya que la clave del éxito está en hacer la relajación adecuada para seguir contrayendo.
Estos ejercicios se realizan respirando normalmente. Si llenás la panza de aire y lo retenés dentro estás haciendo las cosas mal. Muchas veces cuento que estos ejercicios podrían hacerse hasta en la oficina, sin que tu compañera o compañero de al lado se dé cuenta siquiera. Y eso se logra gracias a que la respiración no cambia y los movimientos perineales son imperceptibles.
Se recomienda tomar el aire en la relajación y soltar el aire en la contracción. De esta manera, cuando soltamos el aire hay un músculo en nuestro abdomen que se contrae y favorece a la contracción de nuestro periné.
Y finalmente, algo fundamental para realizar estos ejercicios es la postura de nuestro cuerpo. La postura ideal es imaginando que tenemos la cabeza pendiendo de un hilo desde el techo, con la columna bien estirada y con la pelvis en el centro. La cola no debe estar ni salida para afuera ni metida para adentro, sería una pelvis neutra. A esta postura se la llama autoelongación.
Cada persona tiene sus necesidades específicas y estas deben ser evaluadas por un especialista. Sin embargo, hay una serie de recomendaciones para realizar este tipo de ejercicios para prevenir las disfunciones sobre las que hablamos. Se suele recomendar realizar entre ocho a doce contracciones repetidas (una serie) y hasta tres series por día. Lo ideal es que las contracciones duren diez segundos aproximadamente. Quizás al principio esa contracción no se logre por más de cuatro segundos, pero van a ir avanzando en tiempo a medida que se vayan ejercitando. Y es fundamental que descansen entre serie y serie, por eso sugiero que lo hagan en tres momentos del día diferentes y no las tres series seguidas.
Vuelvo a repetir que estos ejercicios se pueden realizar en casa si no se tiene ninguna disfunción del suelo pélvico, hipertonía, sabés identificar tu periné y comprendiste todos los pasos a seguir.
Nos toca ahora hablar de las bolas chinas, que también se utilizan para ejercitar el piso pelviano. Es un buen elemento para utilizar durante los ejercicios preventivos ante situaciones como planificación de embarazo, menopausia, luego del parto, constipación crónica, sobrepeso, falta de sensibilidad sexual, etc.
Lo ideal es que te evalúe un especialista para que te ayude y asesore para usarlas, ya que por lo general es un complemento a los tratamientos de fisioterapia.
Las bolas chinas NO están indicadas cuando hay dolor en la musculatura del suelo pélvico, cuando hay infecciones vaginales, durante la menstruación o postparto; tampoco se recomienda su uso durante el embarazo ni durante las relaciones sexuales en la penetración, asimismo, después de una cirugía debe ser el cirujano quien indique, de ser necesario, cuándo usarlas.
De manera general podemos decir que se pueden utilizar dediez a quince minutos dos veces a la semana. Pero, como siempre, lo ideal es que lo consultes con un especialista en el tema.
La función de las bolas chinas es tonificar la musculatura del suelo pélvico sin hacer nada, sin embargo, podemos combinar los ejercicios de Kegel con el uso de bolas chinas: sería como agregarle pesas a una actividad aeróbica que estemos haciendo en el gimnasio.
No olviden que hay que limpiarlas con agua y jabón antes y después de su uso.
Para terminar, vamos a hablar de tres temas importantísimos: el prolapso, el vaginisimo y las disfunciones del suelo pelviano.
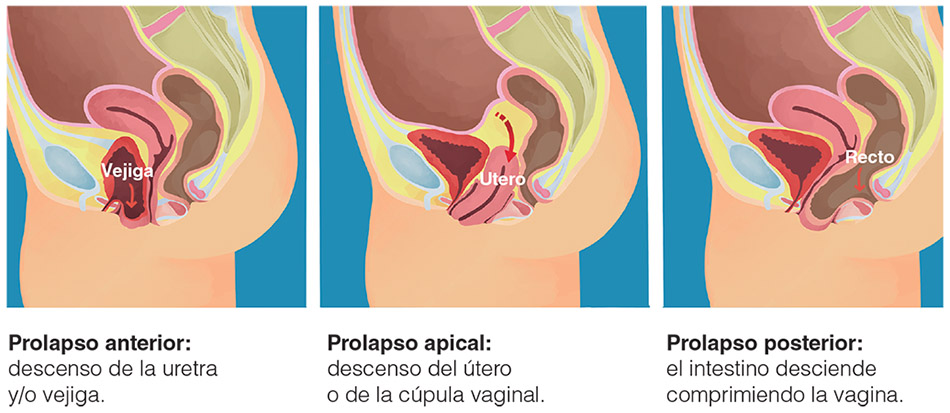
1. El prolapso es el descenso de un órgano pélvico, como puede ser la vejiga, el útero, el recto o la vagina. Este descenso puede ser favorecido por el sobrepeso y la obesidad, el embarazo y el parto, la tos crónica, los deportes de impacto o las tareas diarias que incluyen levantar peso, la constipación crónica, la predisposición genética o las enfermedades neuromusculares, las cirugías pélvicas e histerectomías. Además, la menopausia es un factor de riesgo por el déficit estrogénico, que pone en riesgo la “fortaleza” de nuestra musculatura pélvica.
Muchas veces el prolapso puede darnos ciertos síntomas, como incontinencia de orina tanto de esfuerzo como de urgencia. La incontinencia de orina de esfuerzo se da cuando perdemos orina ante situaciones como risa, tos, levantamiento de peso, saltos, etc. En cambio, la incontinencia de orina de urgencia es la sensación de querer hacer pis, pero no llegar al baño y sufrir escapes de orina previos. Ambas incontinencias tienen orígenes diferentes, pero ambas pueden ser síntoma de prolapso. Y no siempre los síntomas urinarios son de incontinencia, sino que podríamos tener molestias al orinar o sensación de no poder vaciar por completo la vejiga o la sensación de tener que ir a cada rato a hacer pis. Además, puede presentarse como infecciones urinarias a repetición.
Otro de los síntomas del prolapso es la sensación de bulto o bola en la vagina, lo que también llamamos sensación de “cuerpo extraño”, pero, al fin y al cabo, es nuestro propio cuerpo que nos da señales, pide ayuda. Este síntoma muchas veces puede ser una sensación o puede verse mirando nuestra vagina con un espejo. También es muy frecuente la sensación de pesadez en la zona del suelo pélvico, más aún llegando al final del día.
También pude presentarse como dolor o molestia durante las relaciones sexuales, muchas veces llega a ser imposible la penetración.
Otras veces, aparecen dificultades para ir de cuerpo y hay que llegar a utilizar los dedos para evacuar por completo, se colocan en la vagina y se hace presión contra la pared vaginal posterior para hacer salir las heces.
Si tenés algunos de estos síntomas es hora de que consultes, ya que el prolapso tiene diferentes grados. En los grados iniciales, la fisioterapia puede ser de gran ayuda y hasta podría resolver los síntomas en casi su totalidad. En cambio, si los síntomas no se resuelven o frente a grados más avanzados la resolución podría ser quirúrgica (se obtienen excelentes resultados).
2. El vaginismo es el dolor en la vagina, que se expresa generalmente a la hora de tener relaciones sexuales y no poder lograr la penetración por dolor.
Se trata de la contracción involuntaria e inconsciente de los músculos del suelo pélvico que rodean la vagina, llamados músculos pubococcígeos, provocan un cierre parcial o total de la vagina que causa dolor, ardor, incomodidad en las relaciones sexuales, al colocar un dedo, la copa menstrual, el tampón o ante una exploración ginecológica.
El origen del vaginismo es una combinación de causas físicas y psíquicas que provocan que el cuerpo reaccione de una manera determinada, casi refleja e involuntaria, ante un momento de dolor. En este caso, durante las relaciones sexuales se siente mucho dolor y a veces también, previo a la penetración. Esto sucede porque el cuerpo se anticipa a un momento de dolor y la reacción es totalmente inconsciente, haciendo una contracción completa de los músculos de la vagina y el piso pelviano. Todo eso genera un círculo vicioso en el que no se puede gozar de una sexualidad placentera y activa. La clave está en poder identificar el problema y resolverlo de manera interdisciplinaria ya que no siempre está relacionado con una causa física o anatómica.
Las causas psíquicas del vaginismo podrían ser desde temor al dolor o al embarazo, falta de autoestima, rechazo, ansiedad, estrés, problemas de pareja, abusos sexuales o violencia de género recibidas en algún momento de la vida hasta una educación sexual inadecuada.
Las causas físicas del vaginismo podrían ser el posparto, la episiotomía, los cambios hormonales, la falta de lubricación, luego de una cirugía pélvica, casos de violación o abusos sexuales y algunos medicamentos.
Para su correcta evaluación y tratamiento es necesaria una evaluación integral con médicos, fisioterapeutas y psicólogos. El objetivo es identificar la causa, y practicar habilidades para reeducar los músculos del suelo pélvico para que respondan de manera controlada y consciente. Para ello necesitamos identificar los músculos y aprender técnicas de contracción y relajación.
Se pueden utilizar también elementos para introducir en la vagina y ejercitarla, llamados tutores o dilatadores vaginales, que ofrecen hermosos resultados.
3. Algunas personas refieren dolor pélvico, dolor en la zona lumbar y en las caderas y podría estar relacionado con disfunciones del suelo pélvico, pero esta vez por la hipertonía, que es lo contrario a la debilidad muscular. En estos casos los músculos del suelo pélvico están demasiado tensos y los ejercicios de Kegel clásicos empeorarían la situación.
Todas podemos padecer disfunciones del suelo pélvico, no hay que tener vergüenza ni negarlo.
Para entenderlo mejor, imagínense los músculos del suelo pélvico como una especie de hamaca que está sostenida desde los huesos de la pelvis hasta el sacro soportando la vejiga, el útero, el recto y todo lo que está dentro de nuestro abdomen. Estos músculos deben contraerse y relajarse de manera armoniosa para poder desarrollar nuestras funciones básicas sin ninguna dificultad.
Lo que vimos anteriormente se daba por una debilidad en esta “hamaca muscular”, sufríamos pérdidas de orina, dificultad para ir de cuerpo, sensación de descenso de órganos, etc. Esta situación es la contraria: la tensión de esta musculatura puede generar dolor, muchas veces de origen indeterminado, ya que cuesta identificar que el dolor es muscular y pélvico porque este se irradia a la columna, la cintura, la vulva, etc.
Todos los casos, de hipertonía o hipotonía, deben ser evaluados por profesionales especialistas en estos temas para que se pueda encontrar la mejor manera de resolver el problema.
Todas podemos padecer disfunciones del suelo pélvico, no hay que tener vergüenza ni negarlo. La detección a tiempo de alguna debilidad o falla en su funcionamiento garantizará el goce de una vida plena y placentera.