
T radicionalmente, se ha pensado que con el paso de los años el cerebro está condenado a seguir un proceso predeterminado en el que irá perdiendo neuronas, volumen y funcionalidad. Sin embargo, las últimas investigaciones han demostrado que no hay un proceso único y lineal de envejecimiento cerebral, pues la plasticidad neuronal se mantiene toda la vida y la evolución de cada cerebro depende en general de qué hagamos con él, de qué le pidamos y con qué lo alimentemos en todos los sentidos.
La primera conclusión de los numerosos estudios realizados sobre los cambios en los procesos cognitivos relacionados con la edad es la constatación de una disminución de determinadas capacidades perceptivas y cognitivas asociadas a la edad, al tiempo que se confirma que otras funciones mentales permanecen estables e incluso ganan en eficiencia con la edad.
Muchas personas empiezan a advertir cambios en la capacidad de recordar cosas alrededor de los cincuenta años. Este empeoramiento de la memoria no significa necesariamente que la edad sea directamente responsable o de que no se puede hacer nada por revertir el proceso. La memoria puede flaquear como consecuencia de estrés, cansancio, sobrecarga, determinadas medicaciones, problemas de visión o audición, trastornos del sueño, depresión, etcétera.
Cuando se es joven no se suele prestar mucha atención a estos lapsus de memoria, pero cuando te haces mayor tal vez te preocupe lo que puedan significar. Quizás empezaste a hablar de una película que viste hace poco, cuando de repente te das cuenta de que eres incapaz de recordar el título. Estos lapsus pueden ser frustrantes pero en la mayoría de las ocasiones no son preocupantes. Los cambios ocasionales en la memoria asociados a la edad son una parte normal del proceso de envejecimiento y no una señal de aviso de un deterioro mental grave o del inicio de demencia.

C on el paso del tiempo surgen una serie de dificultades que pueden estar justificadas por cambios que tienen lugar en el cerebro, entre ellas la capacidad de recordar cosas, lo que explica que en ocasiones tengamos que estrujarnos el cerebro para recordar un nombre o una palabra que nos debería ser familiar y necesitemos más tiempo para procesar informaciones o para recuperar determinados recuerdos.
También resulta más difícil repartir tu atención entre más de una actividad o fuente de información. Es probable que tengas problemas de concentración de la atención y te distraigas con más facilidad que cuando eras más joven.
Cuando envejecemos tienen lugar cambios en el cerebro que pueden explicar dichas dificultades. Las zonas cerebrales implicadas con el procesamiento de la memoria experimentan modificaciones. Con la edad, disminuye el tamaño del hipocampo, se reduce el número de neuronas de este y las conexiones sinápticas se alteran. Algunos receptores, las estructuras llave-cerradura de la superficie de las neuronas, que son necesarias para que se comuniquen con otras neuronas, pueden dejar de funcionar con normalidad.
Los lóbulos frontales, especialmente las áreas prefrontales, experimentan una pérdida de densidad y volumen que parece relacionada con la disminución de las espinas dendríticas y de las conexiones sinápticas.
Es posible que se deteriore la integridad de la sustancia blanca (el cableado de fibras nerviosas o axones entre neuronas), lo cual ralentiza la velocidad de procesamiento. Las personas mayores, por otra parte, suelen experimentar un menor flujo sanguíneo cerebral, lo cual puede perjudicar a la memoria y dar lugar a cambios en las habilidades cognitivas.
La consecuencia es que, a medida que se envejece, se tarda más tiempo en procesar nueva información y constituir nuevas memorias. La pérdida de receptores y neuronas puede hacer que sea más difícil concentrarse, lo que también penaliza la memoria.
Asimismo es posible que estos cambios socaven la adquisición, consolidación y recuperación de nueva información y, como consecuencia, que aumenten los olvidos. Diferentes tipos de memoria pueden declinar con la edad:
La memoria de trabajo suele ser la más afectada con el paso del tiempo. Con los años resulta difícil mantener la atención y gestionar la información en situaciones complejas que requieren rapidez y flexibilidad, como por ejemplo orientarnos en una ciudad cuando vamos conduciendo.
La memoria semántica, es decir, la capacidad de recordar conceptos y hechos generales que no están relacionados con experiencias propias específicas.
La memoria procedimental, gracias a la cual se recuerdan procesos y habilidades como montar en bicicleta, no suele desvanecerse con la edad.
La memoria episódica o de experiencias personales, que captura el «qué», «dónde» y «cuándo» de nuestras vidas cotidianas declina con el paso del tiempo.
Asimismo, es posible que te encuentres con problemas de recuerdo porque no adquiriste eficazmente la información en el momento correspondiente. Cuando personas de edades diversas se encuentran con nueva información, todas ellas asimilan el panorama general, pero las que tienen más edad no absorben tantos detalles como los más jóvenes.
Estos cambios pueden parecer perturbadores, pero son relativamente menores y pueden ser exclusivamente representativos de una velocidad de procesamiento más lenta. En otras palabras, los cambios relacionados con la edad pueden ralentizar tu capacidad de aprendizaje y de recuerdo pero no deterioran tu capacidad de operar mentalmente de forma efectiva. Además, el deterioro suele quedar atenuado por el hecho de que normalmente en esta etapa se posee un mayor conocimiento general del mundo, más capacidad para resolver problemas y más competencia lingüística.
Quejarnos de que nos olvidamos las cosas es una actitud frecuente en muchos de nosotros a medida que nos hacemos viejos. Los siguientes fallos de memoria pueden considerarse normales entre las personas mayores y, en general, no son señales de aviso de demencia:
![]() Olvidos ocasionales de dónde te has dejado cosas que utilizas habitualmente como llaves o gafas.
Olvidos ocasionales de dónde te has dejado cosas que utilizas habitualmente como llaves o gafas.
![]() Olvidar los nombres de personas conocidas o bloquear un recuerdo con otro similar; por ejemplo, llamar a tu nieto con el nombre de tu hijo.
Olvidar los nombres de personas conocidas o bloquear un recuerdo con otro similar; por ejemplo, llamar a tu nieto con el nombre de tu hijo.
![]() Olvidar ocasionalmente una cita o entrar en una habitación olvidando cuál era el propósito.
Olvidar ocasionalmente una cita o entrar en una habitación olvidando cuál era el propósito.
![]() Distraerse con facilidad o tener problemas para recordar lo que se acaba de leer o los detalles de una conversación.
Distraerse con facilidad o tener problemas para recordar lo que se acaba de leer o los detalles de una conversación.
![]() Incapacidad de recuperar la información que se tiene en la punta de la lengua.
Incapacidad de recuperar la información que se tiene en la punta de la lengua.
Además, la ralentización del procesamiento de información y la menor capacidad de concentración se pueden compensar en gran medida esforzándote más en prestar atención a cualquier nueva información que estés tratando de adquirir.
La gente puede necesitar más tiempo y esfuerzo para adquirir nueva información a medida que se va haciendo mayor, pero una vez la han adquirido la retienen tan bien como las personas más jóvenes. Desde un punto de vista práctico, un funcionamiento mental más lento no es necesariamente una desventaja. En realidad, puede reflejar una mejor capacidad de razonamiento y producir menos errores.
Y a hemos comentado que, aunque puedan alarmarnos, los cambios propios del proceso de envejecimiento no deben considerarse como trastornos patológicos. Sin embargo, hay otras categorías diagnósticas que sí son consideradas enfermedades y cuyos síntomas pueden alterar el yo, es decir, la identidad. Estamos hablando del deterioro cognitivo leve y las demencias.
El DCL está considerado como un síndrome que se sitúa entre los cambios cognitivos normales relacionados con la edad y los síntomas más importantes indicativos de demencia. El DCL puede conllevar problemas de memoria, lenguaje, razonamiento o criterio constatados por pruebas cognitivas, que son más serios que los que se consideran normales para su edad y nivel educativo, aunque la línea divisoria entre DCL y problemas de memoria normales a causa de la edad no siempre es clara.
El DCL puede ser de dos clases: amnésico (cuando hay un deterioro de la memoria) y no amnésico (cuando afecta a otros tipo de funcionamiento cognitivo, como el lenguaje, la atención o el procesamiento espacial). Además de ser más importante que la pérdida de memoria asociada a la edad, el DCL también es distinto en cuanto al tipo de información que la persona olvida. En el caso de pérdida normal de la memoria asociada a la edad, las personas suelen olvidar cosas que no son extremadamente importantes para ellas: el nombre de un conocido o una cita con el dentista. En el caso del DCL, la persona puede ser incapaz de adquirir y recordar nueva información, como el resultado del partido de su equipo favorito, el ganador de las elecciones municipales o los planes familiares para el fin de semana.
Cuando se someten a un test de memoria, las personas con el tipo amnésico de DCL tienen más problemas para recordar los detalles de imágenes que han visto o de textos que han leído tan solo unos minutos antes. Sus dificultades de memoria son comparables a las de alguien que se encuentra en una fase muy inicial de alzhéimer.
No obstante, en pruebas que miden otras funciones mentales, como la capacidad de mantener en orden los detalles de actividades de rutina, las personas con este tipo de DCL no difieren de los individuos sanos. La diferencia esencial entre alguien con DCL y alguien con demencia es que el deterioro de la función mental del primero no interfiere sustancialmente en sus actividades cotidianas. Al contrario de lo que ocurre en una demencia plenamente instaurada la persona aún es capaz de operar en su vida diaria sin tener que depender de los demás.
El DCL afecta del 15 al 20 % de las personas de más de sesenta y cinco años. En algunos casos en los que la función cognitiva sigue empeorando, el DCL es considerado como un estado de transición entre la función cognitiva normal y la demencia. Entre el 32 y el 45 % de las personas con DCL evolucionan hacia la demencia en un plazo de cinco años. En cambio, otras personas recuperan una función cognitiva normal, lo que suele suceder cuando el DCL tiene su origen en trastornos como depresión, apnea del sueño obstructiva o fármacos que intervienen en la cognición.
Los síntomas de un DCL de tipo amnésico incluyen:
![]() Una sensación subjetiva de fallos de memoria, preferiblemente corroborada por otras personas de su círculo cercano.
Una sensación subjetiva de fallos de memoria, preferiblemente corroborada por otras personas de su círculo cercano.
![]() Un test que descubre deterioro de la memoria (de acuerdo con la edad y el nivel educativo).
Un test que descubre deterioro de la memoria (de acuerdo con la edad y el nivel educativo).
![]() Una función cognitiva general básicamente normal.
Una función cognitiva general básicamente normal.
![]() Ausencia de dificultades sustanciales para llevar a cabo actividades cotidianas.
Ausencia de dificultades sustanciales para llevar a cabo actividades cotidianas.
![]() Ausencia de demencia.
Ausencia de demencia.
La demencia es un trastorno cerebral que conlleva la pérdida de la función cognitiva, es decir, la pérdida de la capacidad para pensar, recordar o razonar, hasta el punto que interfiere con la vida y las actividades diarias. Estas funciones incluyen la memoria, las habilidades lingüísticas, la percepción visual, la resolución de problemas, la autogestión, el pensamiento abstracto y la capacidad de enfocarse y prestar atención. Algunas personas que tienen demencia no pueden controlar sus emociones (nerviosismo, delirios) y es posible que su personalidad cambie.
La demencia varía en gravedad desde la etapa más leve, cuando apenas comienza a afectar el funcionamiento de la persona, hasta la etapa más severa, en que interfiere en la actividad en el hogar o en la vida social y la persona debe depender completamente de los demás para las actividades básicas de la vida diaria.
La demencia es un trastorno cerebral que conlleva deterioros de memoria y otros tipos de problemas cognitivos que llegan a interferir con la capacidad de funcionamiento de la persona en el hogar, en el trabajo o en la vida social.
Hay varias causas de demencia, y las más frecuentes son la enfermedad de Alzheimer y la demencia vascular.
Según datos recientes, la enfermedad de Alzheimer afecta en España al 7-8 % de las personas mayores de sesenta y cinco años.1 Este trastorno es la causa principal de demencia y supone del 60 al 80 % de todos los casos de demencia. Se trata de un proceso de larga evolución que atraviesa diversas fases con características cambiantes, como veremos más adelante.
Muchas personas que tienen un pariente con enfermedad de Alzheimer están preocupadas por las probabilidades que tienen de desarrollar el trastorno. Las personas que tienen un padre o hermano con alzhéimer tienen un riesgo cuatro veces superior de desarrollar la enfermedad con respecto a las personas que no presentan un historial familiar de este tipo. No obstante, esto no significa que definitivamente vayan a desarrollar el trastorno.
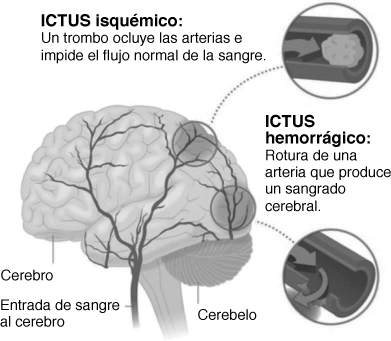
De un 15 a un 20 % de los casos de demencia en adultos mayores son de demencia vascular. Tiene su origen en accidentes cerebrovasculares u otras lesiones vasculares —ictus, daños en la sustancia blanca y hemorragias cerebrales— que provocan cambios significativos en la memoria, el pensamiento y el comportamiento.
Podemos distinguir dos grandes tipos de demencia de origen vascular:
La demencia vascular causada por una lesión vascular o una enfermedad en el cerebro, que provoca pérdida progresiva de la memoria y otras funciones cognitivas. Los síntomas pueden ser a veces difíciles de distinguir de los de la enfermedad de Alzheimer. Los problemas de organización, atención, lentitud en el pensamiento y resolución de problemas son más notorios en la demencia de origen vascular, mientras que la pérdida de memoria se destaca más en la enfermedad de Alzheimer.
La demencia posterior a un accidente cerebrovascular (ictus), que puede presentarse después de haber sufrido un accidente cerebrovascular grave o incluso después de pequeños ictus sucesivos. Aunque el riesgo es elevado, no todas las personas que hayan sufrido un ictus tendrán demencia.
Las células cerebrales, como los tejidos de cualquier otra parte del cuerpo, necesitan un suministro de oxígeno constante procedente de la sangre para poder vivir. Cuando el flujo sanguíneo queda interrumpido a causa de un ictus, algunas células cerebrales mueren.
La demencia vascular surge como resultado de factores que aumentan el riesgo de la enfermedad o accidente cerebrovascular, entre ellos, la fibrilación auricular, la hipertensión,2 la diabetes y el colesterol alto. Los síntomas de demencia de origen vascular pueden comenzar repentinamente y progresar, estabilizarse o desaparecer a lo largo la vida.
Gran parte de las personas que tienen enfermedad de Alzheimer también sufren deterioros cerebrales adicionales que pueden contribuir a sus síntomas. Por ejemplo, la enfermedad de Alzheimer puede estar acompañada de demencia vascular, lo cual se conoce como «demencia mixta». Cuanta más edad tenga la persona, mayor es la probabilidad de que tenga demencia mixta.
ICTUS ISQUÉMICO. La isquemia se refiere al suministro insuficiente de sangre a un órgano. La mayoría de los ictus —un 87 %— son isquémicos, provocados por el bloqueo de una arteria que alimenta al cerebro. Muchos de ellos son causados por émbolos, coágulos sanguíneos que viajan hasta el cerebro después de haberse generado en otro lugar, generalmente en el corazón o en la arteria aorta.
Aunque la persona que se encuentra en las primeras fases de demencia suele percibir que algo anda mal, es la propia enfermedad la que le priva de la perspectiva necesaria para entender sus problemas. Por lo tanto, suele estar a cargo de familiares y amigos reconocer los síntomas. Cada individuo puede experimentar una o más de estas señales en diferentes grados. En caso de percibir cualquiera de ellas se recomienda encarecidamente consultar con el médico.
Veamos en el siguiente cuadro las señales de advertencia de la enfermedad de Alzheimer y otros tipos de demencia y su comparación con los que serían los cambios típicos propios de la edad.
SEÑALES DE ADVERTENCIA DE DEMENCIA |
CAMBIOS PROPIOS DE LA EDAD |
1. Cambios de memoria que dificultan la vida cotidiana. |
Olvidarse de vez en cuando de nombres o citas pero acordándose de ellos después. |
2. Dificultad para planificar o resolver problemas. |
Cometer errores de vez en cuando al sumar y restar. |
3. Dificultad para desempeñar tareas en la casa, en el trabajo o en el tiempo libre. |
Necesitar ayuda de vez en cuando para usar el microondas o grabar un programa de TV. |
4. Desorientación espacial o temporal. |
Confundirse de día de la semana pero darse cuenta más tarde del error. |
5. Problemas para entender imágenes y las relaciones espaciales, |
Cambios en la visión relacionados con las cataratas. |
6. Nuevos problemas con las palabras, al hablar o escribir, |
A veces dificultades en encontrar la palabra exacta. |
7. Poner las cosas en sitios que no son habituales |
De vez en cuando colocar las cosas en el lugar equivocado. |
8. Criterio o juicio deficiente; |
Tomar alguna decisión inadecuada de vez en cuando. |
9. Pérdida de iniciativa en el trabajo y en las actividades sociales. |
Sentirse a veces cansado de las obligaciones laborales, familiares o sociales. |
10. Cambios en el estado de ánimo y en la personalidad. |
Enojarse cuando se interrumpe su rutina. |
En esta fase, la afectación cognitiva se ciñe a la memoria y solo es perceptible para personas que conocen al paciente. Existe una dificultad permanente para recordar hechos de cierta importancia: lugar donde se dejan las cosas, fechas significativas, nombres de lugares o de personas conocidas, etcétera.
Puede haber una cierta desorientación temporal o espacial y dificultad para nuevos aprendizajes complejos. También aparecen alteraciones poco importantes en el empleo del lenguaje hablado y escrito. La limitación funcional se centra en determinadas actividades que generalmente se realizan fuera de casa: finanzas, viajes, gestiones administrativas, etcétera, pero no así en el ámbito doméstico, donde el individuo puede mantener su autonomía relativamente bien.
Son frecuentes los cambios en la afectividad, como apatía, ansiedad, tristeza, propensión a emocionarse con suma facilidad y paso repentino de la alegría a la tristeza sin causa aparente.
La afectación cognitiva muestra de forma muy clara su carácter global y es evidente para cualquier persona que conviva con el paciente. La memoria está muy afectada, tanto la semántica (conocimientos generales) como la episódica (autobiográfica). La capacidad de nuevo aprendizaje es muy limitada, con incapacidad incluso para asimilar acontecimientos personales importantes, como la muerte de un familiar.
La desorientación temporal y espacial da lugar a confusiones frecuentes; puede no reconocerse el propio domicilio o lugares muy habituales, o confundir el día y la noche. Hay una incapacidad creciente para reconocer personas, lugares y objetos; incluso la propia cara frente al espejo. Van apareciendo dificultades importantes para organizar y realizar movimientos complejos, lo cual afecta a las actividades básicas de la vida diaria. El lenguaje se empobrece notablemente, con falta de palabras, repeticiones constantes o uso inadecuado de términos. También se ve afectada la capacidad de comprensión y lo mismo ocurre con la escritura y el dibujo. Puede aparecer incontinencia de esfínteres de forma ocasional. Al fracaso en las actividades fuera del hogar se une la incapacidad en las tareas domésticas, e incluso en las funciones básicas de autocuidado, como lavarse y vestirse, que ahora exigen supervisión para poder realizarse.
El paciente depende ya de la ayuda de otros para su supervivencia. Pueden aparecer ideas delirantes —por ejemplo, de robo, celos o persecución—, así como alucinaciones e ilusiones en las diferentes esferas perceptivas, pero especialmente de tipo visual. En el terreno afectivo persiste la tendencia a la tristeza, la irritabilidad y las oscilaciones afectivas.
También son frecuentes una amplia gama de alteraciones del comportamiento: agresividad, agitación, caminar sin sentido, conductas repetitivas, etcétera. Las alteraciones del sueño, como insomnio y som nolencia diurna, y las alteraciones de la sexualidad, con disminución o incremento de la actividad sexual, no son excepcionales.
En esta fase, el paciente depende por completo de la ayuda de otros para las funciones más elementales de autocuidado: vestido, comida, higiene, etcétera. La afectación cognitiva se generaliza, manteniéndose más tiempo el recuerdo de tipo más emocional. El lenguaje se reduce a frases cortas o a monosílabos, hasta llegar a desaparecer. La desorientación se hace también personal y el paciente llega a ignorar incluso su propia identidad.
El control motor disminuye, de manera que va desapareciendo la marcha e incluso la deglución; la incontinencia se generaliza y se hace doble, urinaria y fecal.
Pueden persistir los trastornos de comportamiento (por ejemplo, gritos o quejas lastimeras) aunque con una tendencia decreciente. Finalmente el paciente entra en una situación de desconexión e indiferencia hacia el mundo que le rodea.
Un golpe en la cabeza suficientemente fuerte para provocar una conmoción cerebral —una breve alteración de la conciencia— también puede deteriorar la memoria. El golpe puede dañar las células cerebrales o puede estirar y desgarrar los axones. La mayoría de las personas que sufren conmociones cerebrales leves recuperan completamente la memoria y otras funciones mentales al cabo de horas o días.
Los traumas craneoencefálicos más severos destruyen con frecuencia tejido cerebral y lesionan fibras nerviosas de todo el cerebro. Las principales secuelas se manifiestan a nivel cognitivo, de memoria (puede llegarse a la amnesia) y personalidad y son muy parecidas a los síntomas que se presentan en casos de demencia.
Los traumatismos craneoencefálicos graves son cada vez más frecuentes en los países desarrollados. Los accidentes de tráfico, la práctica de deportes de riesgo o los accidentes laborales son algunas de las causas más frecuentes. Uno de los tipos más conocidos de demencia por traumatismo craneoencefálico es la denominada «demencia del boxeador», que es consecuencia de traumatismos repetidos en el ejercicio de este deporte y cuyos síntomas progresan con el tiempo.
Si estás inquieto por tu memoria y la gente que está cerca de ti ha advertido algunas señales preocupantes, es recomendable visitar al médico para que evalúe la situación. Una pérdida de memoria puede ser un síntoma de múltiples problemas médicos y, por tanto, es importante identificar la causa e iniciar un tratamiento tan pronto como sea posible. En algunos casos, el tratamiento de la depresión o de un trastorno del sueño mejora la memoria o por lo menos impide su empeoramiento.
Empieza con la visita a tu médico de atención primaria, el cual se encuentra en una buena posición para relacionar tus síntomas con las patologías que ya padezcas y con los medicamentos que estés tomando. Sin embargo, no esperes salir de la consulta con un diagnóstico definitivo. Con una sola prueba no se puede identificar la causa de la pérdida de memoria.
De entrada, puedes esperar que el médico te haga una serie de preguntas sobre tu memoria. Por ejemplo:
![]() ¿Desde cuándo tienes problemas de memoria? ¿Cómo han ido evolucionando?
¿Desde cuándo tienes problemas de memoria? ¿Cómo han ido evolucionando?
![]() ¿Surgió de repente la pérdida de memoria o se fue instaurando de forma gradual?
¿Surgió de repente la pérdida de memoria o se fue instaurando de forma gradual?
![]() ¿Qué tipo de cosas te es más difícil recordar?
¿Qué tipo de cosas te es más difícil recordar?
![]() ¿Te impiden estos problemas realizar actividades cotidianas como cocinar o confeccionar la lista de la compra?
¿Te impiden estos problemas realizar actividades cotidianas como cocinar o confeccionar la lista de la compra?
![]() ¿Has estado últimamente bajo una situación de estrés importante o bien te has sentido deprimido?
¿Has estado últimamente bajo una situación de estrés importante o bien te has sentido deprimido?
![]() ¿Qué medicamentos estás tomando, tanto si son de receta como si no?
¿Qué medicamentos estás tomando, tanto si son de receta como si no?
Estas preguntas ayudarán al médico a acotar las posibles causas de tu pérdida de memoria. Por ejemplo, determinados medicamentos y determinadas patologías pueden estar asociados a cambios de memoria. (Ver apartado «Otras patologías y trastornos» en este mismo capítulo.)
El médico procederá a revisar tu historial médico, te preguntará por nuevos síntomas y llevará a cabo una exploración física, que ofrece resultados normales en la enfermedad de Alzheimer.
Asimismo ordenará las pruebas analíticas, radiológicas o cardiológicas que puedan ayudarle a descubrir las posibles enfermedades que ocasionen los síntomas de pérdida de memoria.
Para obtener un diagnóstico claro, el médico puede pedirte que tú y tu pareja controléis tus síntomas durante varios meses y luego volváis a visitarle. Entonces podrá determinar si los síntomas han mejorado, siguen igual o han empeorado.
Si tu médico de familia sospecha que puedes tener demencia, te referirá a un médico especializado en la evaluación y atención de personas con deterioro cognitivo y demencia, quien te ordenará la realización de más pruebas. En nuestro país, las especialidades que tratan con preferencia las demencias son neurología, geriatría y neuropsicología.
En el momento actual, el diagnóstico definitivo de alzhéimer tiene un carácter doble. Por una parte, es clínico y requiere la presencia de un síndrome demencial característico y, por otra, es anatomo-patológico, basado en la presencia de una serie de lesiones características —placas de amiloide, ovillos neurofibrilares y reducción del número de neuronas— en el tejido cerebral.
1. Historia clínica
Comienzo, evolución, consumo de tóxicos, antecedentes familiares, historia médica, fármacos.
2. Exploración neuropsicológica
Funcionamiento cognitivo.
3. Exploración psiquiátrica
Síntomas psiquiátricos (depresión, ansiedad, trastornos del comportamiento).
4. Exploración física
5. Exploración neurológica
6. Determinación del nivel funcional
Actividades instrumentales o básicas de la vida diaria.
7. Exámenes complementarios:
Analítica
Hematimetría completa, bioquímica sérica (ionograma, glucemia, enzimas hepáticas), bioquímica de orina, pruebas de función tiroidea, vitamina B12, folatos, serología de VIH, examen de líquido cefalorraquídeo (LCR).
Pruebas de imagen
Radiografía de tórax, neuroimagen (TAC craneal, resonancia magnética).
Otras (en caso necesario)
Electrocardiograma (ECG), electroencefalograma (EEG), estudio genético.
8. Valoración de la situación familiar y social
La exploración física ofrece resultados normales en el alzhéimer. Sin embargo, dado que afecta sobre todo a personas mayores, es frecuente que se presenten enfermedades (hipertensión, diabetes, insuficiencia cardiaca) que pueden afectar a la evolución de la patología, haciendo que el funcionamiento intelectual empeore.
Los resultados de la exploración neurológica son también normales en el alzhéimer, hasta fases avanzadas de la enfermedad, en que pueden aparecer alteraciones motoras, epilepsia o afectación de la deglución.
El 90 % de las personas con alzhéimer presentan algún tipo de trastorno psiquiátrico a lo largo de la enfermedad y no es infrecuente que este tipo de manifestaciones sea lo que dé la voz de alarma de la presencia de la enfermedad.
La frecuencia y el tipo de síntomas van cambiando con la evolución de la enfermedad. En las fases iniciales destaca la presencia de depresión y ansiedad. Dado que la depresión también produce disminución del funcionamiento cognitivo, no es raro que se produzcan errores en el diagnóstico, de manera que a veces se confunde una depresión con una demencia.
Sin embargo, lo más frecuente es que las personas con demencia se depriman. En fases más avanzadas pueden aparecer síntomas psicóticos, como delirios o alucinaciones. También es frecuente el insomnio o diversas formas de alteraciones del comportamiento, como agresividad, tendencia a la fuga, testarudez o inquietud motora.
Por lo general, el déficit funcional se suele dividir en dos tipos de actividades:
a) actividades instrumentales de la vida diaria, que incluyen actividades complejas como llevar la casa y las finanzas, salir a divertirse, manejar aparatos, preparar comidas, controlar la medicación o llamar por teléfono y b) actividades básicas de la vida diaria, cuyo manejo se pierde en los estadios más avanzados y que incluyen la autonomía en el cuidado personal: peinarse, lavarse, vestirse, comer o conservar la continencia de orina y heces.
En esta fase, el paciente se somete a una prueba estandarizada que proporcione una puntuación que luego pueda utilizarse para valorar la progresión de la enfermedad. Un test que se usa con mucha frecuencia es el Mini Mental, que puede aplicarse en un breve espacio de tiempo, pero cuyos resultados se ven afectados por el nivel educativo de la persona. En la actualidad, está siendo reemplazado por otras pruebas como el test de los siete minutos.
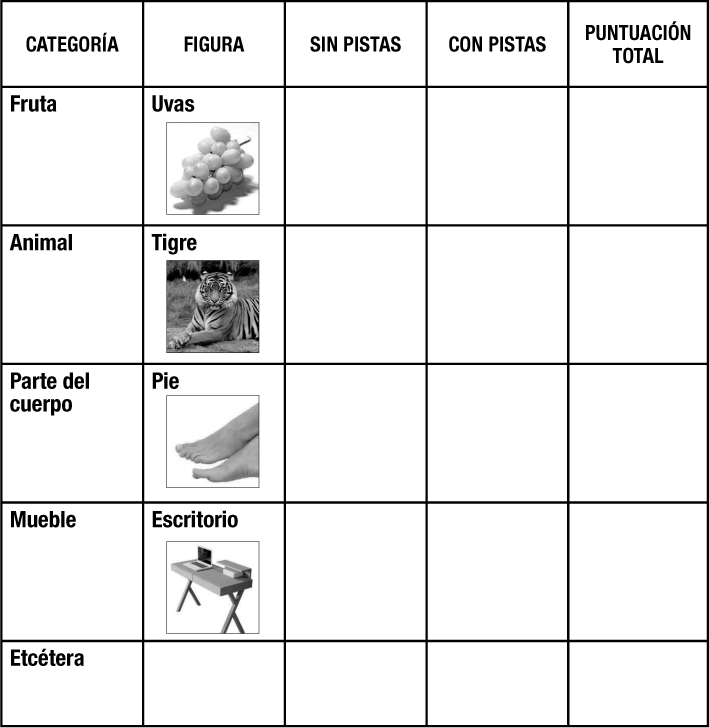
El test de los siete minutos consta de cuatro partes. En la primera se evalúa la orientación temporal del paciente, posteriormente se realiza un test de memoria a través del recuerdo y del aprendizaje de una serie de elementos gráficos. En su tercera fase se observa la fluidez del lenguaje y finalmente se realiza un test de dibujo. Veamos en el siguiente cuadro de texto el contenido de la parte II de dicha prueba, correspondiente a la evaluación de la memoria.

Si estás inquieto por tu memoria y la gente que está cerca de ti ha advertido algunas señales preocupantes, es recomendable visitar al médico para que evalúe la situación.
El formato de esta prueba está conformado por 4 láminas con 4 figuras cada una y 4 láminas azules que el entrevistado debe observar mientras da las respuestas.
Diga: Ahora voy a mostrarle algunas láminas; en cada una de ellas hay cuatro dibujos.
PRESENTE LA LÁMINA 1 Y DIGA:
2.1. Hay una fruta en esta lámina. ¿Cuál es?
Si el entrevistado responde correctamente (uvas), continúe con la siguiente figura (animal). Si el entrevistado no responde uvas, diga: No, son unas uvas. Continúe con la siguiente figura.
2.2. Diga: Hay un animal en esta lámina. ¿Cuál es?
Mismo procedimiento. Respuesta correcta: tigre.
2.3. Diga: Hay una parte del cuerpo en esta lámina. ¿Cuál es?
Mismo procedimiento. Respuesta correcta: pie.
2.4. Diga: Hay un mueble en esta lámina. ¿Cuál es?
Mismo procedimiento. Respuesta correcta: escritorio.
PRESENTE LA LÁMINA AZUL Y HAGA LAS SIGUIENTES PREGUNTAS:
2.1. Le mostré una fruta. ¿Cuál era?
Si el entrevistado responde correctamente (uvas), continúe con la siguiente pregunta (animal). Si el entrevistado no responde uvas, diga: No eran uvas. Continúe con la siguiente pregunta (animal).
2.2. Le mostré un animal. ¿Cuál era?
Mismo procedimiento. Respuesta correcta: tigre.
2.3. Le mostré una parte del cuerpo. ¿Cuál era?
Mismo procedimiento. Respuesta correcta: pie.
2.4. Le mostré un mueble. ¿Cuál era?
Mismo procedimiento. Respuesta correcta: escritorio.
Si el entrevistado recordó las cuatro figuras, continúe con la siguiente lámina (lámina 2) y luego el mismo procedimiento con la 3 y la 4.
Si el entrevistado se equivocó en una o más figuras, repita la lámina 1.
Diga al entrevistado: Hace unos minutos le mostré cuatro láminas, cada una con cuatro figuras. Ahora, cíteme todas las figuras de las que se acuerde. Asigne un punto en la columna «sin pistas » por cada respuesta correcta.
Cuando el entrevistado ya no puede recordar más figuras (15 segundos sin respuesta) diga: Le voy a dar pistas para ayudarlo. Dé las pistas para las figuras que el entrevistado no recordó espontáneamente. Diga, por ejemplo: Le mostré la figura de un animal, ¿cuál era? o Le mostré la figura de una parte del cuerpo, ¿cuál era?, etcétera. Asigne un punto en la columna «con pistas » por cada respuesta correcta.
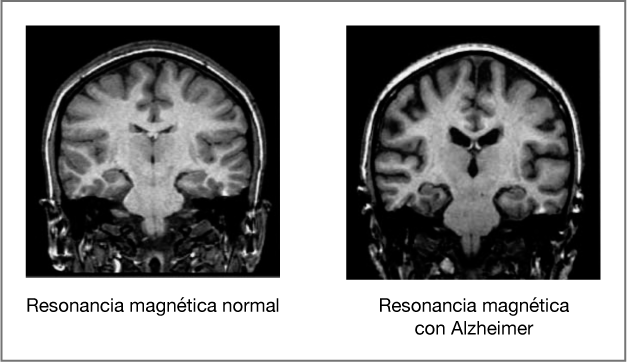
Las pruebas de neuroimagen tienen un valor importante, aunque por sí mismas no son diagnósticas. Para el diagnóstico de demencia, sobre todo, en el caso de alzhéimer, se suele buscar el apoyo de la neuroimagen estructural mediante la tomografía computarizada (TAC) o la resonancia magnética nuclear (RMN), con preferencia por esta última. Los hallazgos típicos se relacionan con la presencia de atrofia de la corteza cerebral —es decir, una disminución de tamaño—, más prominente en las zonas más afectadas por la enfermedad.
Un tipo relativamente nuevo de neuroimagen, el escáner de tomografía por emisión de positrones (PET por sus siglas en inglés), puede detectar la presencia de placas amiloides —una de las dos características distintivas de la enfermedad de Alzheimer—, cuantificar la cantidad de amiloide y mostrar su ubicación en el cerebro. No obstante, por sí sola, esta prueba no es suficiente para el diagnóstico de alzhéimer.
Una prueba positiva en amiloide no significa que alguien padezca Alzhéimer, aunque su presencia precede a la enfermedad y aumenta el riesgo de que progrese. Una prueba negativa rechaza categóricamente que se padezca dicha patología.
Durante décadas, el diagnóstico de la enfermedad de Alzheimer se ha basado más en comprobar los síntomas de una persona que en demostrar la existencia del trastorno cerebral. El diagnóstico firme no era posible hasta que se realizaba una autopsia. El escáner PET podría cambiar de forma radical la manera en que los médicos evalúan a las personas con esta enfermedad.
Hace unos días una amiga me habló de algunas consecuencias de un accidente que sufrió hace algunos años. Se golpeó la cabeza y cuando despertó, un día después, tenía la memoria llena de lagunas. Comenzó a hacer preguntas a su madre; cuando preguntó cómo estaba un gato que no recordaba que había muerto, recibió la mala noticia como si acabara de suceder, y estalló en lágrimas. Se quedó dormida y, al despertar, su memoria había vuelto a llenarse de los mismos huecos. Repitió sus preguntas y, al llegar al gato, la madre volvió a decirle la verdad y ella, a romper en llanto. El proceso se repitió unas cuantas veces.
Christian Vázquez. https://www.letraslibres.com/espana-mexico/literatura/la-memoria-y-el-olvido-y-sus-efectos-narrativos.
La amnesia se define como la incapacidad de formar nuevas memorias o, en algunos casos, de recordar las existentes. Se produce cuando estructuras clave del cerebro —por ejemplo, el hipocampo, que es esencial para la codificación de recuerdos— no funcionan adecuadamente. Algunos tipos de ictus, una conmoción cerebral, la interrupción de transporte de oxígeno al cerebro y el alcoholismo crónico pueden provocar amnesia.
Según sus características cronológicas existen dos tipos de amnesia: la retrograda y la anterógrada. La primera es la que ocasiona el olvido de todo lo sucedido antes del comienzo del trastorno. Algo así como formatear el disco duro de una computadora.
La amnesia anterógrada impide que nuevos acontecimientos se incorporen a la memoria a largo plazo: la persona recuerda de manera normal lo ocurrido antes del comienzo del problema que originó la amnesia, pero no puede retener lo posterior más que durante un cierto lapso. Por ello, también es conocida como «pérdida de memoria a corto plazo».
No obstante, las personas con amnesia no pierden todos los tipos de memoria. Su memoria procedimental, de la que dependen habilidades ejecutivas y motoras, como tocar un instrumento musical, andar en bicicleta o atarse los cordones de los zapatos, casi nunca se pierde, porque la retención de estas habilidades no depende del hipocampo ni de las estructuras cerebrales que lo rodean. Incluso las personas con amnesia anterógrada pueden incorporar conocimientos de este tipo, aunque luego no recuerden cuándo los aprendieron.
La duración de la amnesia depende de la causa. Si la perturbación de la función cerebral es temporal (como un golpe en la cabeza que provoca una conmoción cerebral), la mayor parte de la memoria perdida se restablecerá, aunque tal vez los recuerdos formados justo antes y justo después del traumatismo se pierdan para siempre.
H ay una serie de enfermedades y trastornos cuyo origen no es cerebral que también se han asociado a la pérdida de memoria, además de aumentar el riesgo de sufrir un ictus y demencia.
Por tanto, es importante que vigilemos y atendamos a patologías como las que citaremos y describiremos a continuación, para mantener la memoria en buena forma a medida que se envejece.
1. Hipertensión.
2. Obesidad
3. Colesterol elevado
4. Diabetes
5. Déficit de vitamina B12
6. Déficit de vitamina D
7. Problemas auditivos
8. Visión deficiente
9. Hipotiroidismo
10. Alcoholismo
11. Deshidratación
12. Estrés
13. Marihuana
14. Tabaquismo
15. Depresión
Los adultos con una presión arterial elevada son más propensos a sufrir un deterioro de la memoria que las personas que tienen una presión arterial normal y, asimismo, experimentan un deterioro de la memoria más intenso que el que sufren las personas que no tienen hipertensión. Estas diferencias se mantienen independientemente de la edad.
Además, la hipertensión incrementa el riesgo de demencia cuando está presente en la madurez. Probablemente, se llega a esta situación a través de la aceleración de la aterosclerosis y de la acumulación de la placa de ateroma, que deteriora la circulación de la sangre. La reducción de la circulación puede enlentecer el flujo sanguíneo que va al cerebro y dañar las neuronas. Peor aún, si se bloquea el flujo sanguíneo de los múltiples y pequeños vasos que irrigan el cerebro, el tejido cerebral de dicha área puede morir. Cada episodio de daño —que es como un minúsculo ictus— afecta a una pequeña área del cerebro y los síntomas pueden no ser evidentes hasta que se haya destruido una cantidad significativa de tejido cerebral. Esta es una forma de demencia vascular, que es una causa bien conocida de pérdida de memoria en la gente mayor.
La hipertensión suele ser fácilmente tratable con un estilo de vida saludable y, en caso necesario, también con medicamentos específicos. Estudios recientes4 demuestran que la disminución de una presión arterial elevada también puede reducir las probabilidades de sufrir un deterioro cognitivo leve y una demencia.
La obesidad se asocia o es causa directa de muchos otros trastornos y enfermedades como hipertensión arterial, diabetes mellitus, colesterol elevado, síndrome de apneashipopneas del sueño, entre otros. Pero, además, desde hace unos años se ha relacionado esta enfermedad con el deterioro cognitivo (pérdida de memoria, merma de la capacidad de respuesta, menor concentración, etcétera). Según señaló en 2017 la presidenta de la Sociedad Española de Endocrinología y Nutrición (SEEN): «Los pacientes con obesidad en la etapa media de la vida (hacia los cincuenta años) presentan un riesgo superior de padecer demencia que los individuos que tienen un peso normal».5
En España, el 39,3 % de la población tiene sobrepeso; y la obesidad alcanza al 21,6 %.
No solo es importante la presencia de obesidad, sino también la distribución de la grasa corporal, ya que el exceso de grasa abdominal —la denominada «curva de la felicidad»— es especialmente peligroso.
Una revisión de diez estudios publicada en la revista Psychosomatics en 20176 descubrió que las personas seriamente obesas que se habían sometido a una cirugía de reducción de peso ofrecían un potencial de aumento de memoria y de cognición. En nueve de los estudios se demostró mejora de memoria. Queda por demostrar si se pueden obtener estas mejoras con métodos de reducción de peso no quirúrgicos.
Teniendo en cuenta el envejecimiento de la población y el aumento de peso de la misma, la SEEN y la Sociedad Española para el Estudio de la Obesidad (SEEDO) recomiendan a través de la campaña «Cuida tu peso, cuida tu memoria» una serie de medidas dirigidas a mantener un peso lo más saludable posible, a disminuir las complicaciones asociadas a la obesidad y a mejorar la calidad de vida:
1. Controla el tamaño de las raciones. Come con moderación.
2. Mantente activo. Camina al menos 30 minutos al día.
3. Come fruta y verdura todos los días (5 raciones/día).
4. Limita la comida rápida, precocinada y el consumo de fritos y rebozados.
5. Come despacio y evita hacerlo delante del televisor o del ordenador.
6. Para hidratarte, bebe agua. Evita el tabaco.
7. Modera el consumo de azúcar, los alimentos dulces y las bebidas azucaradas.
8. Mantén tu mente activa mediante la lectura, juegos intelectuales (ajedrez, sudoku, crucigramas, etcétera), aprende a tocar un instrumento, aprende otro idioma, etcétera.
9. Descansa lo suficiente por la noche.
10. Si necesitas ayuda, consulta a tu médico o a un profesional sanitario especializado.
Un nivel elevado de colesterol LDL (el llamado colesterol «malo»), acumulado en las paredes de las arterias formando placas de ateroma que obstruyan el paso de la sangre, puede dar lugar finalmente a ataques de corazón e ictus.
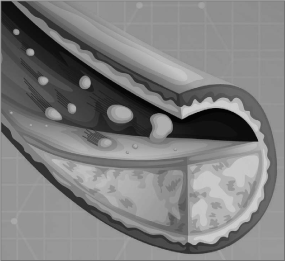
Se ha demostrado que un nivel elevado de colesterol LDL en la madurez es un factor de riesgo para que más adelante se desarrolle un deterioro cognitivo leveo incluso una demencia. Un estudio liderado por el Hospital Clínico de Barcelona, entre otros centros, y publicado en 2010 en The American Journal of Medicine, con 117 participantes,7 confirma que el aumento de colesterol LDL en pacientes de más de cincuenta años puede producir no solo enfermedades cardiovasculares sino también alteraciones de las funciones cerebrales superiores y la aparición de un deterioro cognitivo leve.
Diversos estudios han documentado la asociación existente entre la diabetes y el empeoramiento de la memoria y la capacidad de razonamiento. Las personas con diabetes corren un riesgo mayor de sufrir deterioro cognitivo, demencia vascular y enfermedad de Alzheimer.
Los científicos creen que hay muchos factores que vinculan la diabetes a la demencia. Los diabéticos muestran niveles de azúcar en sangre elevados de forma crónica, sobre todo si la enfermedad no está bien controlada, lo cual puede dañar los pequeños vasos del cerebro, restringiendo el flujo sanguíneo, lo que provoca dificultades cognitivas que, si son suficientemente severas, pueden fomentar el desarrollo de demencia vascular
Además, unos elevados niveles de azúcar en sangre debilitan la función del hipocampo, que desempeña un papel fundamental en la adquisición y consolidación de nuevos recuerdos. Hay una cierta evidencia de que un control eficaz de los niveles de azúcar en sangre está asociado a un mejor funcionamiento cognitivo.
Muchas personas con diabetes también tienen una presión arterial elevada o unos altos niveles de colesterol, o bien ambas cosas. Estas patologías también pueden contribuir al mayor riesgo de demencia que corren las personas que padecen diabetes.
La vitamina B12 protege las neuronas y, por tanto, es esencial para la salud de nuestro cerebro. Se suele encontrar en abundancia en huevos, productos lácteos, carne y pescado, y además se almacena eficientemente en el hígado. Las personas veganas y algunas vegetarianas que no obtienen suficiente vitamina B12 pueden tratar su deficiencia tomando un suplemento vitamínico.
No obstante, una parte de la población sufre un déficit de este nutriente, lo que provoca que de forma lenta pero progresiva experimente problemas de concentración, cambios de ánimo, pérdida de memoria, desorientación, confusión, etcétera. El gran problema es que a medida que nos hacemos mayores los niveles de vitamina B12 descienden de forma importante, porque nuestro sistema digestivo se debilita y no la sintetiza de manera adecuada de las fuentes alimenticias. Alrededor del 6 % de las personas de más de sesenta años presentan un déficit de vitamina B12 y un 20 % se encuentra en el límite.
Si se aborda la falta de vitamina B12 en una fase inicial se pueden revertir los problemas de memoria asociados a su déficit. Las personas que se quejan de pérdida de memoria deberían someterse a un análisis de sangre para descartar un déficit de vitamina B12, que casi siempre suele ser tratable.
Estudios recientes8 han demostrado que unos bajos niveles de vitamina D pueden deteriorar la función mental: dificultades a la hora de concentrarnos, razonar y procesar información; pérdida de memoria, problemas para establecer conclusiones, baja resistencia al estrés, cansancio generalizado, debilidad, etcétera.
En teoría se puede satisfacer la necesidad de vitamina D con una exposición al sol en brazos y piernas durante unos 10-15 minutos tres veces a la semana. Gran parte de esta vitamina es sintetizada por el cuerpo a nivel de la piel bajo la acción de la luz ultravioleta de las radiaciones solares.

Las evidencias sugieren cada vez con más fuerza que la pérdida parcial de visión y audición puede acelerar el deterioro cognitivo. Al parecer, el cerebro tiene un límite, y cuando se esfuerza demasiado para darle sentido al mundo —desde leer palabras en una página hasta entender el mundo oral— puede ser menos capaz de desempeñar otras tareas importantes.
Las personas con pérdida auditiva tienen un ritmo más acelerado de deterioro mental en comparación con aquellas que escuchan normalmente, y cuanto mayor es el ritmo de la pérdida auditiva, más rápido es el deterioro de la memoria y del razonamiento.

La pérdida de audición es una de las discapacidades más comunes en las personas de edad avanzada y afecta aproximadamente a un tercio de las personas mayores de sesenta y cinco años.
De entrada, las dificultades auditivas afectan a la memoria cuando no se pudo adquirir adecuadamente la información. Incluso el sobresfuerzo de intentar interpretar unos sonidos confusos puede ser perjudicial para la memoria porque se está usando una energía mental que podría haberse dedicado a la adquisición y consolidación de lo que se ha escuchado. Esta barrera auditiva provoca la disminución de la memoria activa y afecta a la comprensión de la información.
En un estudio realizado en 20119 se demostró que la corteza auditiva se encoge cuando la pérdida de audición es avanzada, lo cual puede disminuir la habilidad del cerebro para desempeñar otras funciones distintas a la audición.
Por otra parte, las personas que experimentan una percepción pésima del habla acaban desconectando del mundo que los rodea debido al enorme esfuerzo que deben realizar para ello. Esto les lleva al aislamiento social con el consiguiente perjuicio para su salud y el aumento del riesgo de sufrir deterioro cognitivo y demencia.
Algunos estudios han demostrado que incluso unas leves pérdidas de capacidad auditiva aumentan el riesgo de deterioro cognitivo a largo plazo.10-11
Las revisiones auditivas periódicas deberían formar parte de la atención médica de rutina. La pérdida de audición es tratable. Los expertos recomiendan realizar una revisión auditiva cada año aunque creamos que oímos perfectamente, y especialmente a partir de los cincuenta años.
Un estudio publicado en 201812 descubrió que la utilización de audífonos podía ralentizar el deterioro cognitivo en personas mayores y debería ser considerado mucho antes en el proceso de deterioro de la audición. La tecnología de los audífonos ha mejorado mucho en los últimos años. Si has utilizado un audífono en el pasado y no te ha sido útil, considera volver a probar con uno para comprobar si la experiencia es ahora diferente.
Los problemas de visión pueden socavar la función cognitiva. Una visión deficiente puede reducir la actividad física, empañar el estado de ánimo y limitar las relaciones sociales, todo lo cual puede tener un impacto negativo en la memoria. Un estudio13 publicado en la revista PLoS One en 2018 descubrió que la operación de cataratas, que mejora notablemente la agudeza visual, reducía la tasa de deterioro cognitivo en las personas mayores.

Otros estudios recientes14-15 asocian mala visión a capacidades cerebrales disminuidas (memoria, orientación, planificación). El segundo de ellos, realizado en 2017, abarcó una muestra representativa de casi 3.000 estadounidenses ancianos y una segunda muestra compuesta por 30.000 beneficiarios de Medicare.
A pesar de que esta relación no es una prueba de que la pérdida de la visión cause disminución cognitiva, de manera intuitiva tiene sentido que cuanto menos involucrada esté la gente con el mundo exterior, menos estimulación cognitiva recibirá y más probable será que sus funciones mentales disminuyan. Como contrapartida, si se mejora la visión de la gente con problemas cognitivos, su funcionamiento mental mejorará.
Por norma general, se recomienda realizar una revisión ocular una vez al año, aunque el tiempo entre visita y visita debería acortarse si ya existen problemas de visión. Los exámenes pueden ayudar a mantener la visión al detectar problemas corregibles con un simple ajuste de las gafas u otros más serios pero igualmente tratables como glaucoma, cataratas y degeneración macular asociada a la edad.
La glándula tiroides segrega unas hormonas que controlan el metabolismo, o sea, el ritmo al que el organismo quema energía. Cuando la tiroides no funciona adecuadamente puede liberar una cantidad excesiva o bien insuficiente de dichas hormonas, lo que provocará que el metabolismo vaya demasiado rápido o bien demasiado lento.
Si el metabolismo es demasiado lento, el individuo puede sentirse fatigado, aletargado y deprimido. El hipotiroidismo es la alteración hormonal más frecuente en la práctica médica diaria. Con un inicio generalmente insidioso es más frecuente en mujeres de mediana edad y la causa etiológica de gran variedad de alteraciones somáticas y psiquiátricas.

Además de los signos y síntomas clínicos clásicos, el hipotiroidismo puede mostrarse con síntomas secundarios a la alteración hormonal como alteraciones de la memoria y la atención, enlentecimiento psicomotor, alteraciones viso-perceptivas o alteraciones ejecutivas.
A menudo, los problemas cognitivos son una señal de advertencia precoz de la presencia de problemas de tiroides. Los estudios también demuestran que cuando se tratan los trastornos tiroideos, los problemas de memoria disminuyen.
Ante la sospecha de la presencia de síntomas de hipotiroidismo la recomendación es visitar a un médico especialista y realizar una simple analítica sanguínea con determinación de hormona tiroidea y TSH (hormona estimulante de la tiroides). Los resultados confirmarán o descartarán la presencia de la enfermedad y en este último caso se podrá proseguir con un diagnóstico más exhaustivo.
La ingesta regular de alcohol de forma excesiva aumenta el riesgo de pérdida de memoria y de deterioro cognitivo. Con el tiempo, el abuso de alcohol es tóxico para las células cerebrales y da lugar a pérdidas de memoria y al aumento del riesgo de sufrir demencia.
El alcohol es un depresor del sistema nervioso central que funciona de igual modo que un sedante, haciendo que los procesos cerebrales se ralenticen, algo que provoca el deterioro de la memoria. Un elevado consumo de alcohol durante largos periodos de tiempo puede tener consecuencias a largo plazo para la memoria.
Los estudios demuestran que tanto hombres como mujeres desarrollan problemas de memoria y aprendizaje como consecuencia del consumo abundante de alcohol. Estudios basados en diagnóstico por imágenes confirman que la contracción del cerebro es significativamente más pronunciada en sujetos alcohólicos que en los sujetos del grupo control.

Otro tipo de trastorno asociado al abuso de alcohol es el síndrome de Korsakoff, una forma de demencia en el que la amnesia surge de forma repentina como consecuencia de la merma a largo plazo de vitamina B1 (tiamina). La pérdida de memoria que experimentan las personas con síndrome de Korsakoff es permanente en la mayoría de los casos.
Otros problemas de memoria relacionados con el alcohol pueden ser reversibles si la persona corta de raíz la bebida y sigue una dieta sana. La mayor parte de las personas que sufren de alcoholismo con limitaciones cognoscitivas muestran por lo menos alguna mejora en la estructura y en el funcionamiento del cerebro al cabo de un año de abstinencia, a pesar de que a algunas les lleva más tiempo.
Las personas que sufren de alcoholismo también tienen problemas con las tareas que exigen utilizar la memoria a corto plazo, como la memorización de listas. Sin embargo, incluso beber con moderación puede interferir con la memoria a corto plazo. La capacidad de razonamiento y recuerdo está claramente deteriorada cuando la persona se encuentra bajo la influencia del alcohol. Además, el consumo de alcohol puede alterar el sueño —el cual es importante para la consolidación de la memoria— y contribuir a la depresión.
España establece el consumo de riesgo de alcohol en aquel que supera las cuatro unidades de bebida estándar por día en hombres, y dos en mujeres (una unidad de bebida estándar es, aproximadamente, una caña o un vaso de vino, que son 10 gramos de alcohol). Eso es lo que aconseja el Ministerio de Sanidad en el apartado de estilos de vida saludable de su Estrategia de Promoción de la Salud. Curiosamente, esta cantidad es el doble de la que se recomienda en Francia (dos unidades para hombres y mujeres) y cuatro veces la de Holanda (una unidad para ambos).
Los «apagones mentales» son la consecuencia frecuente de una intoxicación etílica aguda, independientemente de la edad o de si el bebedor tiene dependencia del alcohol.
El estado de ebriedad se alcanza cuando una persona toma una cantidad excesiva de alcohol en poco tiempo. Se produce entonces un rápido incremento del alcohol en sangre y, al igual que con cualquier otro sedante, el resultado es una reducción de las funciones cerebrales superiores. Esto incluye pérdidas de memoria, incapacidad de recordar los detalles de un suceso o incluso el suceso entero.
La pérdida completa de memoria asociada con los apagones mentales se produce porque el alcohol interfiere con los elementos químicos necesarios para que el cerebro fije los recuerdos. El alcohol bloquea los neurotransmisores responsables de la memoria y estimula los neurotransmisores que la bloquean.
El 85 % del peso del cerebro está compuesto de agua, lo que justifica que sea imprescindible un buen nivel de hidratación, ya que este órgano vital es especialmente sensible a pequeños desequilibrios hídricos que pueden afectar a los procesos mentales.

La deshidratación puede aparecer debido a un aumento de necesidades (calor excesivo) o de pérdidas (diarrea, por ejemplo). El rendimiento mental disminuye significativamente cuando los niveles de deshidratación alcanzan el 2 % del peso corporal, aunque empiezan a notarse a partir de pérdidas del 1 %.
Un aumento del nivel de deshidratación con pérdidas de líquidos de más de un 1 % del peso corporal puede suponer una disminución momentánea de memoria y una disminución significativa de la atención. Un 3 % de deshidratación conlleva la disminución del flujo sanguíneo cerebral y es suficiente para inducir desorientación cognitiva y dolores de cabeza. Una deshidratación que implique una pérdida de un 10 % o más del peso corporal puede llegar a provocar la muerte.
Incluso en situaciones de deshidratación leve, ciertas habilidades cognitivas como la atención y la memoria a corto plazo pueden verse afectadas inmediatamente. Conforme avanza el tiempo y el nivel de deshidratación, se detecta un mayor descenso de las habilidades psicomotoras.
Cuanto mayor es el déficit de líquidos en nuestro cuerpo más disminuyen estas capacidades mentales en forma de incremento de la fatiga, cansancio, reducción del rendimiento, dificultad visual, pérdida de memoria a corto y largo plazo, disminución de la atención, pérdida de habilidad aritmética e incremento del tiempo de respuesta ante estímulos visuales, entre otras cosas.
Asimismo, hay que prestar atención a las personas mayores ya que no sienten la necesidad de beber y la falta de líquidos puede afectar a su memoria y, en casos severos, producir delirio.
La sed es la señal que envía el cerebro para alertar de que existe un déficit hídrico. Por eso, los especialistas recomiendan beber antes de tener sed. Esta medida de prevención es aún más importante en el caso de los mayores de sesenta y cinco años ya que, con el paso del tiempo, el mecanismo de termorregulación se deteriora y disminuye la sensación de sed. Por eso, a las personas mayores les resulta difícil beber lo necesario, incluso cuando pueden estar deshidratados.
Junto con la pérdida de la sensación de sed, las personas mayores suelen presentar un sistema inmunológico debilitado y padecer otras enfermedades, lo que las hace aún más vulnerables a las consecuencias de una deshidratación. Además, las alteraciones cognitivas, que merman la capacidad comunicativa, los problemas de movilidad, que dificultan el acceso a la bebida, o el miedo a la incontinencia urinaria hacen que los mayores beban menos de lo mínimo recomendado.
1. Tomar de 2 a 2,5 litros de líquidos diarios. Cuando aumente el calor, la humedad o el nivel de actividad física, se puede necesitar beber más porque se incrementan las pérdidas hídricas.
2. Beber de forma continuada a lo largo del día en pequeñas cantidades y en intervalos breves de tiempo, aunque no se tenga sed, ya que esta sensación se presenta cuando ya existe un cierto grado de deshidratación. En trabajos que requieran esfuerzo físico a altas temperaturas, se recomienda beber 250 mililitros cada 20 minutos para prevenir accidentes laborales.
3. Tener a mano una botella de la bebida favorita que te recuerde la necesidad de beber.
4. Elegir entre una gran variedad de bebidas. Además de agua, el sabor presente en las infusiones, los refrescos, los zumos, los caldos y los lácteos ayudan a beber lo necesario.
5. Las frutas, las verduras y las hortalizas también contribuyen a la hidratación ya que tienen un alto contenido en agua.
6. Evitar las bebidas alcohólicas porque tienen un gran poder diurético y deshidratan.
7. Cuando se hace deporte, beber antes, durante y después de practicarlo ya que se pierde mucho líquido a través del sudor. Las bebidas para deportistas ayudan a reponer sales minerales y glucosa además de hidratar.
8. Hidratar la piel utilizando productos de uso tópico.
9. En verano, evitar tomar el sol entre las 12:00 y 16:00 horas, ya que son las de mayor intensidad solar y pueden tener efectos nocivos sobre la piel.
10. Usar protección solar con filtro UVA y UVB para evitar los daños de la radiación solar y el envejecimiento prematuro de la piel.
Los fallos de memoria son síntomas comunes del estrés, que también provoca pérdidas de concentración, entre otras alteraciones psicológicas. Lo que no se conocía hasta ahora es el mecanismo que explica cómo las situaciones de estrés afectan a la memoria. En situaciones estresantes el sistema nervioso libera unas hormonas, como la noradrenalina, la adrenalina y el cortisol, que interfieren en la consolidación de los recuerdos, según un estudio publicado en 2016.17
El estrés puede deteriorar la memoria de diversas formas. En primer lugar, el estrés cotidiano, como la entrega de un trabajo en una fecha inmediata o las discusiones con miembros de la familia, puede provocar un gasto de energía mental para manejar la ansiedad y angustia correspondientes. Por el contrario, la reducción de dichos estresores concede la libertad mental necesaria para dedicarse a otras tareas cognitivas. Para que un cerebro funcione correctamente es importante que esté libre de estrés. Cuando no existen preocupaciones, la concentración es mayor y se utiliza la memoria de una forma más efectiva.

En segundo lugar, el estrés puede disparar la reacción natural del cuerpo de «lucha o huida», que se produce como respuesta a una amenaza percibida. Para protegerse, el organismo libera hormonas del estrés, como el cortisol y la adrenalina, ante estímulos estresores. Dichas hormonas preparan al cuerpo para que reaccione ante un peligro físico bien a través de la huida bien a través de la lucha.
Se libera la glucosa potenciadora de energía en el torrente sanguíneo para activar los músculos. El corazón late con fuerza y la respiración se acelera y distribuye oxígeno y nutrientes a dichos músculos. Se aguza la visión y el oído y estamos muy pendientes de lo que sucede. Las plaquetas se vuelven más pegajosas, para que se puedan formar con mayor facilidad agregados plaquetarios que minimicen las hemorragias de posibles heridas.
Esta reacción puede ayudarnos a salir rápidamente de la trayectoria de un autobús que viene directo hacia nosotros a toda velocidad o bien a enfrentarnos a un agresor. A corto plazo, esto nos otorga mayor energía y concentración. Esta es la función adaptativa del estrés. No obstante, cuando los niveles de cortisol permanecen altos durante demasiado tiempo, pueden llegar a dañar estructuras cerebrales, como el hipocampo. El cuerpo funcionará mal provocando ansiedad, depresión, dolores de cabeza, problemas de sueño y, además, pérdida de memoria.
Cuando nos exponemos a un nivel de estrés ligero o moderado, nuestra memoria «mejora». Sin embargo, cuando sobrepasamos ese umbral «ideal» de activación, y el estrés se prolonga más de la cuenta, nuestra memoria «se debilita».
Dentro de las áreas cerebrales implicadas en el funcionamiento de la memoria y aprendizaje, nuestro hipocampo cobra especial relevancia ya que tiene receptores específicos para glucocorticoides y, por tanto, es una estructura cerebral muy sensible a ellos. Dichos glucocorticoides permiten movilizar los recursos energéticos necesarios en el organismo para hacer frente a las posibles situaciones estresantes. Sin embargo, cuando se produce una sobreexposición del hipocampo a ellos, este se «atrofia».
En el mundo actual, las fuentes de amenazas percibidas se han multiplicado (problemas económicos, enormes cargas de trabajo, separaciones, divorcios, etcétera) y, por tanto, el control del estrés es obligado.
Según un estudio publicado en Neurology18 sobre cómo afecta el estrés al cerebro, se han encontrado pérdidas de memoria y disminución del tamaño del cerebro en personas relativamente jóvenes mucho antes de que se pudiera apreciar ningún síntoma.
Cuando sufrimos este estrés excesivo e incontrolable los efectos sobre nuestro cuerpo se multiplican, con síntomas ocultos muchas veces y explícitos otras, desde un ligero dolor de cabeza, hasta disfunciones de todo tipo que pueden terminar en una reducción del sistema inmunitario, enfermedades cardíacas, trastornos digestivos, nerviosos, musculares, hipertensión, empeoramiento de la diabetes, etcétera, además de afectar a nuestras emociones y comportamientos. En resumen, el estrés causa estragos en el equilibrio emocional, así como en las funciones cognitivas y la salud física.
Con tantas y tan importantes cosas en juego lo mejor es buscar aliviar el estrés crónico tan pronto como se sospeche que pueda ser un problema. No hay una estrategia única para reducir el estrés. Las técnicas para reducir el estrés crónico deben ajustarse a la realidad personal de cada uno. Lo ideal es empezar con una serie de estrategias, identificar las que nos vayan bien, e ir ajustando diferentes enfoques en vista de los resultados.
Las alternativas son variadas y aquí nos limitaremos a listar y describir brevemente las más utilizadas. Profundizar en detalle en cada una de ellas va más allá del alcance de este libro.
Si finalmente no se consiguen reducir los niveles de estrés por uno mismo, tal vez habrá llegado el momento de recurrir a ayuda profesional externa, básicamente de tipo psicológico.
Ejercicio físico. La práctica de ejercicio físico de manera habitual es muy recomendable, ya que además de aumentar la resistencia física a los efectos del estrés también potencia la resistencia psicológica. De hecho, la práctica de ejercicio nos obliga a desviar la atención de los problemas psicológicos y nos permite el descanso y la recuperación de la actividad mental.
Según estudios realizados, el mejor ejercicio frente al estrés es el aeróbico, entendiendo como tal aquel que necesita más cantidad de oxígeno para quemar hidratos de carbono y grasas y así obtener energía. Se trata de ejercicios como caminar, bailar o correr de manera moderada, nadar o montar en bici.
Técnicas de relajación física. Las más utilizadas son la relajación progresiva de Jacobson19 y el entrenamiento autógeno de Schultz.20 Según estas técnicas las personas pueden aprender a reducir sus niveles de tensión psicológica y emocional a través de la relajación física, aunque persista la situación que origina la tensión.
Técnicas de control de la respiración. Las situaciones de estrés provocan habitualmente una respiración rápida y superficial, lo que conlleva un uso reducido de la capacidad pulmonar, una peor oxigenación y un aumento de la tensión general del organismo. Las técnicas de control de la respiración enseñan a respirar bien para que en una situación de estrés se pueda controlar la respiración de forma automática.
Técnicas de relajación mental y meditación. Estas técnicas pretenden que la persona sea capaz de desarrollar sistemáticamente una serie de actividades perceptivas y conductuales que permitan concentrar su atención en dichas actividades y desconectar la actividad mental del individuo de aquello que le pueda resultar una fuente de estrés.
Biofeedback. El biofeedback utiliza tecnología avanzada para medir las respuestas del cuerpo al estrés y mostrarlas de manera sencilla. Actúa como un espejo y se basa en aprendizaje y repetición. Tras un breve aprendizaje por repetición sabrás cómo controlar tus respuestas y conseguirás así minimizar los efectos perjudiciales del estrés.
Como en cualquier aprendizaje (conducir, montar en bici, etcétera), la repetición y la práctica permitirá lograr tu objetivo, en este caso, llegar a controlar el estrés, de manera inconsciente, sin necesidad del apoyo de la tecnología.21
Apoyo social. Las relaciones sociales sirven a menudo de ayuda psicológica e instrumental. Un grupo social puede constituirse en una referencia que facilite al individuo una mejor adaptación e integración. Cuando se carece de redes de apoyo, las situaciones estresantes son más difíciles de manejar.
Taichí. Es una antigua tradición china que combina el movimiento físico, los ejercicios de respiración y meditación para la reducción del estrés y mejorar otras alteraciones de salud y la calidad de vida.
Yoga. El yoga es una antigua práctica india para la mente y el cuerpo que combina posturas físicas, respiración controlada y meditación o relajación. El yoga puede ayudar a reducir el estrés y disminuir la presión arterial y la frecuencia cardiaca.
Música/arte. La música parece tener efecto sobre las respuestas fisiológicas del estrés, concretamente sobre la frecuencia cardiaca y la presión arterial. Parece que el efecto beneficioso es mayor cuando es el propio paciente quien elige el tipo de música.
La terapia a través de la creación artística (pintura, música, escultura) ofrece a los pacientes un entorno seguro para expresar los sentimientos que son difíciles de comunicar con palabras. Puede ayudar a reducir el estrés y la ansiedad así como a aumentar la autoestima. Los beneficios se obtienen del proceso creativo, no de la mayor o menor habilidad en el campo musical o de la pintura.
Reestructuración cognitiva. La reestructuración cognitiva ofrece procedimientos para que una persona pueda reorganizar la forma en que percibe y aprecia una situación. Esta técnica está dirigida a sustituir las interpretaciones inadecuadas de una situación por otras que generen respuestas emocionales positivas y conductas más adecuadas
Control del pensamiento reiterativo. La técnica más conocida para el control de las preocupaciones se debe al psicólogo Tom Borkovec y se denomina control de estímulos. Otra alternativa en la misma dirección es la técnica de disposición de zonas de exclusión de la preocupación, que consiste en escoger una hora del día o un lugar donde se estará libre de preocupaciones.
La técnica más reciente para el control de las preocupaciones es la Broad Minded Affective Coping,22 que añade al control de las preocupaciones la capacidad de sustituir el estado de ánimo negativo que las acompaña por emociones positivas generadas a partir de la evocación de un recuerdo agradable.
Entrenamiento en interacción personal asertiva. Se trata de responder en defensa de los propios derechos, ofreciendo una expresión activa de las opiniones y de los deseos personales pero sin agresividad, con respeto a los demás y, por supuesto, a uno mismo.
Técnicas de solución de problemas. El fracaso repetido en la solución de un problema provoca un malestar y un estrés crónicos que dificultan la búsqueda de nuevas soluciones. Mediante este tipo de técnicas se intenta ayudar al individuo a decidir cuáles son las respuestas más adecuadas ante una situación determinada.
Técnica de inoculación del estrés. Psicoterapia de tipo cognitivo conductual desarrollada por D. Meichenbaum y R. Cameron en 1974. Se trata de entrenar al paciente en un conjunto de habilidades específicas para reaccionar sin ansiedad ante situaciones estresantes. El procedimiento comprende dos pasos: 1) Aprender a relajarse en las situaciones de estrés, para lo cual se utiliza la respiración profunda y la relajación progresiva. 2) Creación de nuevos pensamientos para afrontar el estrés que contrarresten los antiguos y automáticos pensamientos habituales generadores de estrés.
Nutrición saludable.
Dormir bien las horas suficientes.
Eliminar el consumo de sustancias tóxicas: tabaco, alcohol.
La marihuana (las flores y hojas secadas de la planta del cannabis) puede producir problemas de razonamiento, memoria, de la función ejecutiva y de la función psicomotora a corto plazo (acciones físicas que requieren plena conciencia como conducir un coche y tocar un instrumento musical).

Ello se debe a que el THC, la principal sustancia química psicoactiva de la marihuana, ejerce su efecto al adherirse a unas moléculas llamadas «receptores cannabinoides», que son abundantes en las neuronas de regiones cerebrales que influyen en el placer, la memoria, el pensamiento, la concentración, el movimiento, la coordinación, y la percepción del tiempo y el espacio, incluidos el hipocampo, la amígdala y la corteza cerebral.
La marihuana deteriora la memoria porque el THC altera la forma en que el hipocampo, área del cerebro responsable de la formación de recuerdos, procesa la información. No obstante, la mayor parte de datos que respaldan esta afirmación provienen de estudios con animales.
Sin embargo, según un estudio publicado por la prestigiosa revista Cell,23 la clave reside en que el principio psicoactivo principal de esta droga (el tetrahidrocannabinol o THC) no afecta a las neuronas sino a los astrocitos, las células de la glía (ubicadas en el sistema nervioso central: cerebro y médula espinal), que les dan soporte y les sirven como «andamios». El THC actúa sobre las proteínas de las células astrocitos, desencadenando un proceso en el que se interrumpe la comunicación entre neuronas y que da paso a la alteración de la memoria. Eso implica que los astrocitos, además de nutrir y proteger a las neuronas, tienen un rol activo en la formación de los recuerdos.
Por otra parte, el grado en que el consumo a largo plazo de marihuana produce —ya sea con fines medicinales o recreativos— problemas cognitivos persistentes no se ha llegado a establecer a fecha de hoy. Los diferentes estudios divergen en sus conclusiones. Es posible que las diferencias en las metodologías expliquen estos resultados contradictorios ya que se cree que las alteraciones dependen de diversos factores, entre los que se incluyen la proporción de cannabinoides, la duración y la frecuencia del consumo.
En resumen, si se está consumiendo marihuana hay que ser consciente de que se pueden tener problemas con la memoria a corto plazo y las funciones cognitivas asociadas. También existe la posibilidad de desarrollar problemas cognitivos con el uso de marihuana a largo plazo.
Aunque algunos estudios han mostrado que la nicotina de los cigarrillos puede mejorar la concentración y la atención, lo cierto es que los cigarrillos contienen alguna cosa más que nicotina. Nada más y nada menos que 4.000 sustancias químicas —de las que más de 50 son conocidas por su grado de toxicidad cancerígena—, entre ellas, el monóxido de carbono, que también se encuentra en las emisiones de los tubos de escape de los automóviles, el arsénico, el amoníaco y el metanol, que se encuentra en el combustible de los cohetes.
La nicotina y otras sustancias del cigarrillo viajan a través del torrente sanguíneo y llegan al cerebro. Se cree que una acumulación de estos compuestos químicos puede dañar al cerebro a largo plazo y dar lugar a déficits de aprendizaje y memoria. El hábito de fumar de forma persistente se ha asociado a una reducción de la memoria de trabajo, de la memoria prospectiva —la que se utiliza para tareas cotidianas como asistir a una cita o tomar puntualmente la medicación— y de la función ejecutiva, que nos ayuda a planificar tareas, prestar atención a los trabajos que estamos realizando e ignorar las distracciones. Veamos a continuación las conclusiones de algunos estudios que apuntan en esta dirección

Un estudio publicado en 2012 en la revista Drug and Alcohol Dependence24 revela que los fumadores que dejan el tabaco pasan de recordar un 59 % de las tareas en un test de memoria prospectiva a acordarse del 74 % de las mismas. «Sabemos que dejar de fumar tiene beneficios sobre la salud para el cuerpo, pero este estudio muestra por primera vez que también mejora las funciones cognitivas», explica Tom Hefernan, coautor del trabajo.
Según otro estudio publicado en la revista Archives of Internal Medicine,25 fumar daña la memoria y produce un deterioro de la capacidad de razonamiento deductivo. Este trabajo se realizó en más de 5.000 personas de entre 35 y 55 años, durante un periodo de seguimiento de 17 años, y en él los fumadores obtuvieron peores resultados en las pruebas de memoria, razonamiento deductivo, vocabulario y fluidez.
Asimismo, fumar acelera el proceso de envejecimiento del cerebro y puede empeorar la capacidad para tomar decisiones y resolver problemas, según un estudio publicado en la revista Molecular Psychiatry.26 Investigadores de la Universidad de Edimburgo han analizado datos de resonancias magnéticas de 504 hombres y mujeres de una edad media de 73 años, la mitad de los cuales eran fumadores o antiguos fumadores. El examen de esas pruebas muestra cómo la corteza cerebral de los fumadores perdió parte de su grosor a un ritmo mayor que en aquellas personas que evitaron el tabaco durante toda su vida.
La zona dañada es una región del cerebro ligada a funciones básicas de la mente humana como la memoria, la atención, el lenguaje y la conciencia. Los participantes en el estudio que habían dejado de fumar antes presentaban una corteza cerebral más gruesa que aquellos que habían abandonado el hábito hace poco tiempo o bien que continuaban fumando, lo que sugiere que el córtex puede regenerarse si bien son necesarios más estudios para verificarlo.
Finalmente, hagamos mención de un metaanálisis de diecinueve estudios27 publicado en 2007 que incluía a más de 26.000 participantes, donde los fumadores mostraban un mayor deterioro anual de las puntuaciones cognitivas que los no fumadores.
En realidad, no está plenamente establecido si el tabaquismo deteriora directamente la memoria o bien está asociado a la pérdida de memoria porque aumenta el riesgo de sufrir enfermedades vasculares, como el ictus y la hipertensión, ambas causas potenciales de deterioro de la memoria y demencia.
Independientemente de cuál sea la naturaleza precisa de la asociación existente entre fumar y pérdida de memoria, lo cierto es que dejar de fumar es beneficioso. Los estudios realizados indican que la gente que deja de fumar tiene un menor deterioro mental que la que sigue fumando. Desde luego, dejar de fumar no es fácil ya que se trata de un hábito extremadamente adictivo, tanto física como psicológicamente. Para tener éxito en el empeño a menudo se precisa de una combinación eficaz de asesoramiento, apoyo social y algún tipo de terapia de reemplazo de la nicotina.
Diversos estudios confirman que las personas deprimidas tienen más problemas de memoria. Sufrir depresión a los veinte años puede aumentar el riesgo de pérdida de memoria a los cincuenta años, según ha mostrado un estudio publicado recientemente.28
Los investigadores analizaron a más de 18.000 bebés desde el nacimiento hasta la edad adulta y descubrieron que una acumulación de síntomas depresivos experimentados por los participantes durante las tres primeras décadas de vida era un indicador concluyente de una disminución lineal de la función de la memoria cuando los adultos tenían cincuenta años.
Un único episodio de depresión tenía poco efecto en la reducción de la memoria de los adultos en la mediana edad, pero cuando los episodios aumentaban a dos o tres en el transcurso de las tres décadas, se producía una disminución constante en la función de memoria en el momento en que se cumplían cincuenta años. Este hallazgo resalta la importancia de un manejo efectivo de la depresión para prevenir el desarrollo de problemas de memoria a largo plazo.

La relación entre depresión y pérdida de memoria es compleja. La depresión puede ser causa y efecto de la disfunción de la memoria. Una depresión severa, permanente y no tratada puede hacer que la gente olvide las cosas al interferir con su capacidad de concentración y de procesamiento de la información. Una vez que se trata la depresión, la memoria de la persona suele volver al nivel funcional anterior.
La depresión produce un tipo de pérdida de memoria a corto plazo similar a la causada por la demencia y a veces puede confundirse con ella, aunque, en este caso, la depresión va acompañada de otros síntomas físicos y psicológicos. En términos generales, es raro que se afecten otros tipos de memoria, como la memoria a largo plazo o la procedimental. Es decir, estas personas tendrán dificultades para poder mantener en la memoria información con la que están trabajando en el momento, o información recibida recientemente.
Como la atención y la concentración están afectadas cuando se sufre de depresión, es más difícil el recuerdo posterior. No es que la persona lo haya olvidado, sino que, a causa del funcionamiento incorrecto de la atención, ni siquiera se ha llegado a almacenar la información.
La depresión que se produce por primera vez en una persona mayor sí puede ser un síntoma precoz de demencia. Así pues, las personas mayores que sufren de depresión en etapas avanzadas de su vida deberían ser estrechamente observadas.
Existen diferencias clave en las pérdidas de memoria experimentadas por personas que sufren exclusivamente de depresión y las personas que experimentan depresión conjuntamente con demencia. En las personas que solo tienen depresión, la función mental suele oscilar con el estado de ánimo. Cuando este mejora —en general, como respuesta a la medicación, a la psicoterapia o a ambas— la función mental tiende a mejorar. Por el contrario, cuando alguien sufre de demencia, la función cognitiva sigue deteriorada aunque la depresión mejore.
Los síntomas de la depresión pueden clasificarse en dos grandes categorías:
Síntomas psicológicos: tristeza, pérdida de interés en cosas con las que antes se solía disfrutar, ansiedad, vacío emocional, pensamientos negativos, problemas de concentración y de memoria, delirios, alucinaciones, ideas de suicidio.
Síntomas físicos: problemas de sueño, ralentización mental y física, aumento o disminución del apetito, aumento o disminución del peso, pérdida de interés en el sexo, fatiga, estreñimiento, alteración de la menstruación.
En caso de padecerse estos síntomas, se recomienda buscar la ayuda de un profesional de la salud mental, básicamente un psicólogo o un psiquiatra.
1. Plan integral de alzhéimer y otras demencias (2019-2023). Grupo estatal de demencias. Ministerio de Sanidad, Consumo y Bienestar Social.
2. Connor, A. Emdin et al. «Blood pressure and risk of vascular dementia: evidence from 4.3 million adults and a cohort study of TIA and stroke». Stroke. Junio de 2016; 47(6): 1429-1435. Una revisión de cuatro millones de historiales médicos descubrió que la hipertensión en personas de entre cincuenta y un y setenta años podía aumentar un 26 % el riesgo de sufrir demencia vascular.
3. Alzheimer’s Association: https://www.alz.org/alzheimer-demencia/las-10-senales.
4. SPRINT Research Group. «Effect of Intensive vs Standard Blood Pressure Control on Probable Dementia: A Randomized Clinical Trial». JAMA. 12 de febrero de 2019; 321(6): 553-561.
5. https://www.seco.org/La-obesidad-tambien-aumenta-el-riesgo-de-sufrir-demencia_es_1_25.html.
6. Gurneet Thiara, et al. «Evidence for Neurocognitive Improvement after Bariatric Surgery: A Systematic Review». Psychosomatics. 2017; 58: 217-227.
7. D. Zambón et al. «Higher Incidence of Mild Cognitive Impairment in Familiar Hypercholesterolemia». American Journal of Medicine. Volumen 123, documento 3, 267-274. Marzo de 2010.
8. Phoebe E. Mayne y Thomas H. J. Burne. «Vitamin D in Synaptic Plasticity, Cognitive Function, and Neuropsychiatric Illness».Trends in Neurosciences. Volumen 42, documento 4, abril de 2019, pp. 293-306.
9. J. E.. Peelle et al. «Hearing Loss in Older Adults Affects Neural Systems Supporting Speech Comprehension».Journal of Neuroscience, 31 de agosto de 2011; 31(35): 12638-12643.
10. Kate Dupuis et al. «Considering Age-Related Hearing Loss in Neuropsychological Practice: Findings from a Feasibility Study». Can. J. Aging. Junio de 2019; 38(2): 245-252.
11. Dale Hewitt. «Age-Related Hearing Loss and Cognitive Decline: You Haven't Heard the Half of It». Frontiers in Aging Neurosciene, 2017, 9: 112.
12. A. Maharani et al. «Longitudinal Relation Between Hearing-Aid Use and Cognitive Function in Older Americans». Journal of the American Geriatrics Society. Julio de 2018; 66(6): 1130-1136.
13. A. Maharani et al. «Cataract Surgery and Age-Related Cognitive Decline». PLoS One. 2018; 13(11).
14. Mary A. M. Rogers y Kenneth M. Langa. «Untreated Poor Vision: A Contributing Factor to Late-Life Dementia». Am J Epidemiol. 15 de marzo de 2010; 171 (6): 728-735.
15. Stephanie P. Chen. «Association of Vision Loss with Cognition in Older Adults». JAMA Ophtalmol. 1 de septiembre de 2017; 135(9): 963-970.
16. El estrés: cómo detectarlo y controlarlo para mejorar la salud. Xavier Torres y Eva Baillés. (Amat Editorial, 2020).
17. Arnau Busquet García et al. «Peripheral and central CB1 cannabinoid receptors control stress-induced impairment of memory consolidation». Proc Natl Acad Sci USA. 30 de agosto de 2016; 113(35) 9904-9909.
18. Justin B. Echouffo Tcheugui et al. «Circulating cortisol and cognitive and structural brain measures». Neurology. 20 de noviembre de 2018; 91 (21).
19. Relajación muscular progresiva de Jacobson. Anja y Aljoscha Schwarz (Editorial Hispano Europea, 2017).
20. https://www.efdeportes.com/efd73/schultz.htm
21. Biofeedback. Pablo Muñoz Gacto (Amat Editorial, 2019).
22. N. Tarrier. «Broad Minded Affective Coping (BMAC): A "Positive" CBT Approach to Facilitating Positive Emotions». International Journal of Cognitive Therapy. 3(1): 64-76. Marzo de 2010.
23. Jing Han et al. «Acute Cannabinoids Impair Working Memory Through Astroglial CB1 Receptor Modulation of Hippocampal LTD». Cell. 2 de marzo de 2012; 148(5):1039-50.
24. Heffernan T. M., O'Neill T. S. y Moss M. «Smoking-related prospective memory deficits in a real-world task». Drug and Alcohol Dependence. 1 de enero de 2012; 120(1-3): 1-6.
25. Sabia S., Marmot M., Dufouil C. y Singh-Manoux A. «Smoking history and cognitive function in middle age from the Whitehall II study». Arch Intern Med. 9 de junio de 2008; 168(11): 1165-73.
26. S. Karama et al. «Cigarette smoking and thinning of the brain's cortex». Molecular Psychiatry. Junio de 2015; 20(6): 778–785.
27. Anstey K. J., Von Sanden C., Salim A. y O’Kearney R. «Smoking as a risk factor for dementia and cognitive decline: A meta-analysis of prospective studies». Am J Epidemiol. 2007; 166 (4): 367-378.
28. Gaysina D. «Longitudinal associations of affective symptoms with mid-life cognitive. T function: evidence from a British birth cohort». The British Journal of Psychiatry. 21 de marzo de 2019; 1-8.